Выбор подходящих препаратов и адекватной тактики лечения среднего отита зависит от стадии заболевания.
Лечение на стадии острого евстахиита
При наличии патологии в полости носа, околоносовых пазух или носоглотки (ринита, синусита, назофарингита) необходима медикаментозная санация очага инфекции.
Следующая задача на этой стадии – восстановить функцию слуховой трубы при помощи ежедневной катетеризации.
Чтобы уменьшить отек слизистой оболочки слуховой трубы, вводят водные растворы (ни в коем случае не эмульсии!) кортикостероидов (дексаметазон).
Необходимо капать в нос сосудосуживающие препараты (нафтизин, отривин). Вливать нужно по 5 капель 4-5 раз в день в половину носа на стороне пораженного уха, запрокидывая голову назад, а затем голову поворачивают на больную сторону. Благодаря такой методике препарат достигает глоточного устья слуховой трубы.
Из физиотерапевтических методов назначают тубус-кварц на заднюю стенку глотки и УВЧ-терапию на зачелюстную область.
Лечение среднего отита на стадии острого катарального воспаления
Необходимо ежедневно проводить катетеризацию слуховой трубы с последующим введением растворов кортикостероидов вместе с антибиотиками (аугментином, пенициллином).
Эффективно введение в наружный слуховой проход тонкой марлевой или ватной турунды, смоченной осмотолом (смесью глицерина, 70% этилового спирта и резорцина). При этом наружное отверстие слухового прохода закрывают ваткой, пропитанной вазелиновым маслом, и оставляют такой компресс на сутки.
Благотворное влияние на данной стадии острого среднего отита оказывает полуспиртовый или водочный компресс, наложенный на заушную область.
С противовоспалительной, противоотечной и болеутоляющей целью назначают внутрь препараты, в состав которых входит парацетамол или ибупрофен.
Лечение на стадии острого доперфоративного гнойного среднего отита
Кроме лечебных процедур, применяемых на стадии острого катарального воспаления, назначают внутрь антибиотики широкого спектра действия (аугментин, цефазолин).
Если появляются признаки выбухания барабанной перепонки, необходимо выполнить парацентез (разрез барабанной перепонки), а затем в слуховой проход вводят турунду с осмотолом.
На этой стадии необходимо следить за появлением признаков осложнения острого среднего отита. Если таковые развиваются, необходимо незамедлительно заниматься лечением появившихся осложнений.
Лечение на стадии острого постперфоративного гнойного среднего отита
После появления перфорации продолжают выполнять катетеризацию слуховой трубы с введением антибактериальных и кортикостероидных препаратов.
Чтобы способствовать максимальному удалению гноя, необходимо ежедневно проводить тщательный туалет слухового прохода.
Через имеющуюся перфорацию в барабанной перепонке в полость среднего уха вводят антибиотики широкого спектра действия, не обладающим токсическим воздействием на слух (аугментин, цефалоспорин), димексид.
Из препаратов общего действия используют средства, содержащие парацетамол, ибупрофен (колдрекс, нурофен).
На стадии острого постперфоративного гнойного среднего отита не следует применять спиртовой раствор борной кислоты, ушные капли отофа, отипакс, так как они раздражают слизистую оболочку барабанной полости, не дают зарастать перфорации.
Лечение на стадии рубцевания
При правильном лечении острого среднего отита на предыдущих стадиях рубцевание перфорации, как правило, наступает самостоятельно.
Хотя так бывает не всегда: воспалительный процесс может перейти в хроническую форму. Кроме того, в барабанной полости может развиться адгезивный (слипчивый) рубцовый процесс или присоединиться воспаление сосцевидного отростка (мастоидит).
Если рубцевание перфорации проходит вяло, местно назначают полупроводниковый лазер. Чтобы стимулировать быстрейшее заживление места разрыва, обрабатывают зону перфорации настойкой йода или раствором нитрата серебра.
Если все эти мероприятия не оказывают должного эффекта, тогда необходима мирингопластика (пластическое закрытие перфорации).
В случаях, когда после рубцевания барабанной перепонки сохраняются признаки тугоухости, необходима катетеризация слуховой трубы с введением ферментов (трипсина, химотрипсина). Вместе с этим проводят электрофорез лидазы на область больного уха.
Осложнения острого среднего отита
Заболевания в области среднего уха, к которым может привести острый средний отит:
- адгезивный средний отит (развитие спаечного процесса в барабанной полости);
- сухой перфоративный средний отит (сухая перфорация в барабанной перепонке);
- хронический гнойный средний отит.
Другие заболевания, которыми может осложниться острый средний отит:
- местные (лабиринтит, мастоидит, петрозит);
- общие (тромбоз венозного синуса, сепсис, менингит, абсцесс мозга).
Страничка оказалась полезной? Поделитесь ею в своей любимой соцсети!
Осложнения острого среднего отита
Большинство осложнений при остром среднем отите (ОСО) заключается в распространении инфекции на соседние и близлежащие структуры, хронизации воспаления или в том и другом. Гнойные осложнения в развитых странах относительно нечасты, но встречаются у детей из бедных семей с ограниченной медицинской помощью или совсем без нее. Осложнения острого среднего отита (ОСО) можно классифицировать как внутривисочные или внутричерепные.
Внутривисочные осложнения острого среднего отита у детей. Распространение среднего отита (СрО), кроме ограниченного, приводит к осложнениям в пределах височной кости.
Инфекционный экзематозный дерматит. Это инфекционное заболевание кожи наружного слухового прохода как результат инфицирования гнойными выделениями из среднего уха. Часто кожа становится эритематозной, отечной и болезненной. Лечение состоит в соблюдении соответствующей гигиены в сочетании с системными противомикробными средствами и ототопическими каплями, которые используются при лечении острого среднего отита (ОСО) и отореи при установленной трубке.
Хронический гнойный средний отит. Стойкая инфекция в среднем ухе с выделениями через перфорацию барабанной перепонки (БП), вызванная острым средним отитом (ОСО) с разрывом перепонки. Неизменно вовлекаются ячейки сосцевидного отростка. Наиболее частыми возбудителями являются P. aeruginosa и S. aureus. Лечение зависит от данных микробиологического исследования. При отсутствии сопутствующей холестеатомы парентеральное противомикробное лечение в сочетании с тщательным промыванием уха будет успешным в ликвидации инфекции, но в стойких случаях необходима тимпаномастоидэктомия.
Острый мастоидит при остром среднем отите у детей
Все случаи острого среднего отита (ОСО) с патогенетической точки зрения сопровождаются мастоидитом из-за сопутствующего воспаления ячеек сосцевидного отростка. Однако в начале заболевания не наблюдается никаких признаков или симптомов инфекции в сосцевидном отростке, воспалительный процесс обычно легко обратим наряду с острым средним отитом (ОСО) в ответ на противомикробное лечение. Распространение инфекции на надкостницу, но без вовлечения кости — это острый мастоидит с периоститом.
В таких случаях обычны признаки мастоидита, а именно воспаление в заушной области, часто со смещением наружного уха вниз и вперед. Если диагностировать своевременно, то лечение с миринготомией и парентеральным применением антибиотиков обычно прекращает воспаление. При остром мастоидном остите инфекция Прогрессирует дальше и вызывает деструкцию костных трабекул сосцевидного отростка. Признаки и симптомы Франка обычны, но не всегда присутствуют.
Если возникает сопутствующий поднадкостичныи абсцесс, то в этом месте возможна флуктуация или фистула от сосцевидного отростка до заушной области. При остром петрозите инфекция захватывает каменистую часть височной кости. Боль в глазах — основной симптом из-за раздражения глазной ветви V черепного нерва, позднее развивается паралич VI нерва. Синдром Градениго — триада гнойного среднего отита (СрО), паралича латеральной прямой мышцы и боли в глазнице на одноименной стороне.
Редко инфекция в сосцевидном отростке распространяется на шейные мышцы, прикрепляющиеся к верхушке сосцевидного отростка, что приводит к шейному абсцессу, который называется абсцессом Бецольда.
При подозрении на мастоидит или клинической диагностике, чтобы выяснить характер и степень заболевания, необходима КТ. Необходимо дифференцировать костную деструкцию сосцевидного отростка от простого затемнения его ячеек, что часто бывает при неосложненном среднем отите (СрО). Наиболее частыми патогенными микроорганизмами являются S. pneumoniae, нетипируемый Н. influenzae и Р. aeruginoza. Детям с острым оститом сосцевидного отростка требуются внутривенное введение противомикробных средств и мастоидэктомия, причем объем хирургического вмешательства зависит от тяжести заболевания.
Насколько возможно при выборе противомикробной схемы необходимо руководствоваться данными микробиологического исследования.
Каждая из форм мастоидита может также подострой или хронической. Соответственно симптомы менее заметны. Хронический мастоидит всегда сопровождается хроническим гнойным СрО, иногда реагирует на консервативную схему лечения, рекомендуемую для этого состояния. Однако в большинстве случаев может потребоваться и мастоидэктомия.
Паралич лицевого нерва. На лицевой нерв, так как он проходит посредине уха и кости сосцевидного отростка, может повлиять сопредельная инфекция. Паралич лицевого нерва как осложнение острого среднего отита (ОСО) — явление нечастое и обычно быстро прекращается после миринготомии и парентерального лечения антибиотиками. Однако, если паралич лицевого нерва развивается у ребенка с оститом сосцевидного отростка или с хроническим гнойным средним отитом (СрО), то необходима срочная мастоидэктомия.
ОСЛОЖНЕНИЯ ОСТРОГО СРЕДНЕГО ОТИТА
Воспалительный процесс в полостях среднего уха может приводить к поражению лабиринта и лицевого нерва. Воспаление внутреннего уха (labirinthitis) может быть связано с различными причинами .Выделяют тимпаногенные, менингогенные, гематогенные и травматические лабиринтиты. Тимпаногенные лабиринтиты развиваются как осложнения острого и хронического средних отитов. При острых отитах может происходить изменение проницаемости мембраны круглого окна и кольцевидной связки овального окна, вследствие чего во внутреннее ухо могут попадать бактериальные токсины. Также патогенная флора может поражать структуры лабиринта через перилабиринтные клетки. При хроническом отите проникновение инфекции связано с костно-деструктивным процессом , при котором нарушается целостность костной капсулы лабиринта, чаще всего в области горизонтального полукружного канала. Гематогенный занос инфекции в лабиринт возможен при гриппозном отите и при инфекционных заболеваниях (скарлатина, корь, эпидемический паротит).Проникновение инфекции во внутреннее ухо через водопроводы улитки и преддверия при менингитах различной этиологии приводит к развитию менингогенных лабиринтитов. Травматический лабиринтит может развиваться при травмах основания черепа и механических сочетанных повреждениях среднего и внутреннего уха.
Лабиринтиты подразделяются на ограниченные и диффузные. Ограниченные лабиринтиты- в основном тимпаногенного происхождения и развиваются при хроническом эпитимпаните. В результате костной деструкции образуется перфорация костной стенки лабиринта. В месте разрушения постепенно образуется грануляционный вал, который выполняет барьерную функцию. При нарушении этого барьера может развиться диффузный лабиринтит.
Выделяют три формы диффузного лабиринтита: серозную, гнойную и некротическую. Существует две точки зрения в отношении патогенеза серозного лабиринтита. Первая концепция предполагает , что серозное воспаление в лабиринте может развиваться как результат проникновения бактериальных токсинов через мембраны слуховых окон. Другая концепция рассматривает серозный лабиринтит, как индуцированную реакцию лабиринта в ответ на воспаление полостей среднего уха, при которой по типу реактивного отека развивается гидропс лабиринта. При гнойном лабиринтите воспалительный процесс развивается при непосредственном проникновении патогенной флоры в лабиринт. Некротические лабиринтиты связаны тяжелыми нарушениями трофики тканей лабиринта при гематогенном заносе инфекции и тромбозе ветвей внутренней слуховой артерии при инфекционных заболеваниях (корь, скарлатина) и туберкулезе.
Клиническое течение и симптомы лабиринтита.
Диффузный лабиринтит, развивающийся при остром среднем отите или обострении хронического эпитимпанита, начинается с появления систематизированного головокружения, резкого снижения слуха и шума в ухе, тошноты ,рвоты , нарушения координации. Спонтанный нистагм в начале заболевания направлен в сторону больного уха, затем он может поменять свое направление в сторону здорового уха при гибели рецепторов на стороне поражения. Отличительной особенностью гнойного лабиринтита является быстрое выключение вестибулярной и кохлеарной функций, иногда в течение нескольких часов от момента начала лабиринтита. При серозном лабиринтите указанные симптомы могут развиваться постепенно , и после ликвидации воспаления в лабиринте наблюдается полное или частичное восстановление его функций.
При развитии лабиринтита больной вынужден лежать. При движениях головы резко усиливаются головокружение и вестибуло-вегетативные реакции. Спонтанный нистагм обычно горизонтальный или горизонтально-ротаторный, по амплитуде мелко- или среднеразмашистый. При этом степень нистагма может быть любой. При исследовании расстройств координации отмечаются падение в позе Ромберга и сочетанное отклонение рук и промахивание при пальце-пальцевой и пальце-носовой пробах в сторону медленного компонента нистагма.
Ограниченный лабиринтит, развивающийся при хроническом эпитимпаните, может протекать в течение длительного времени. Нарушение целостности костной капсулы лабиринта приводит к возможности проникновения бактериальных токсинов при обострении отита через грануляционный вал фистулы с возникновением серозного воспаления. В результате у этих больных развиваются периодические лабиринтные атаки , во время которых появляются систематизированное головокружение, тошнота, рвота, нарушение координации, спонтанный горизонтально-ротаторный нистагм. Для ограниченного лабиринтита патогномоничен прессорный нистагм. Он наблюдается при повышении давления в наружном слуховом проходе при надавливании на козелок. В результате скачок давления через фистулу передается на стенку горизонтального полукружного канала с появлением в последнем ампулопетального тока эндолимфы. В диагностике ограниченного лабиринтита большое значение имеет рентгенографическое исследование височных костей. На рентгенограммах в 3-ей проекции по Шоссе можно оценить состояние горизонтального полукружного канала. Компьютерная томография височной кости дает наиболее исчерпывающую информацию.
Тимпаногенный лабиринтит- это хирургическое осложнение острого и хронического средних отитов. Следует всегда помнить о том ,что лабиринтит может предшествовать развитию интракраниальных осложнений, что отдифференцировать гнойную форму диффузного лабиринтита от серозной не всегда возможно, поэтому хирургическое вмешательство должно выполняться в экстренном порядке. Консервативная тактика допустима, когда лабиринтит развивается одновременно или на ранних сроках острого среднего отита. Однако при отсутствии положительной динамики от лечения здесь также оправдана хирургическая тактика.
При диффузном лабиринтите при остром среднем отите выполняется антромастоидотомия, при хроническом отите- общеполостная радикальная операция на среднем ухе. С появлением антибактериальной терапии необходимость в операции на самом лабиринте отпала. Кроме того, следует учитывать, что нарушение целостности лабиринтной капсулы может способствовать проникновению инфекции в субарахноидальное пространство.
При ограниченном лабиринтите выполняется общеполостная радикальная операция на среднем ухе с пластикой фистулы лабиринта.
Медикаментозная терапия тимпаногенных лабиринтитов направлена как на ликвидацию воспалительных явлений в лабиринте, так и на сохранение кохлеарной и вестибулярной функций. Антибактериальная терапия проводится высокими дозами препаратов для профилактики интракраниальных осложнений ( пенициллин- 30млн. ЕД. в сутки, цефалоспорины). Для купирования симптомов лабиринтной атаки назначаются М-холинолитики (атропин, метацин, скополамин) и бетасерк , мочегонные (лазикс), транквилизаторы (седуксен, сибазон, элениум), десенсибилизирующие препараты( димедрол, пипольфен,супрастин), препараты для лечения вестибулярных расстройств ( микрозер, бетасерк, бетагистин).В послеоперационном периоде проводится лечение ,направленное на восстановление функций рецепторов внутреннего уха (АТФ, кокарбоксилаза,солкосерил, кавинтон,витамины группы B).
Отогенные невриты лицевого нерва составляют до 10% всех его поражений(Шустер М.А., Калина В.О., Чумаков Ф.И.,1989;Гофман В.Р. и др.,1994).Ведущим этиологическим фактором отогенных невритов является инфекция. В механизме ее действия выделяют два компонента: инфекционно-токсический фактор и распространение остеита на костные стенки канала (Белякова Л.В.,1978). Основная причина попадания инфекции в канал лицевого нерва при остром среднем отите- дигисценции стенки канала, при хроническом отите- прогрессирущий рост холестеатомы. Проникновение инфекции в канал лицевого нерва приводит к нарушению крово- и лимфообращения в стволе лицевого нерва, что, в свою очередь, обусловливает отек и вторичную компрессию. При мастоидите инфекция может попадать в канал из перифациальных клеток с образованием гнойно-грануляционных очагов. Нарушение нервной проводимости на барабанном и сосцевидном участках канала лицевого нерва приводит к нарушению двигательной, вкусовой и секреторной функций лицевого нерва. При неврите лицевого нерва исчезают произвольные движения мимических мышц, появляется сглаженность носогубной складки на стороне поражения, лагофтальм (симптом Белла) и увеличение размеров глазной щели на стороне пареза, снижение корнеального рефлекса. При исследовании вкусовой чувствительности определяется гипо- или агейзия передних 2/3 поверхности языка на стороне неврита и снижение секреторной функции поднижнечелюстной слюнной железы. При исследовании слезной функции отмечается усиление слезоотделения на стороне поражения , что связано с нарушением функции слезного мешка при парезе круговой мышцы глаза. Клиническая диагностика отогенного неврита не вызывает особой сложности в связи с очевидностью основных симптомов, однако важно знать состояние электровозбудимости лицевого нерва , чтобы определить тяжесть нарушения нервной проводимости. Для этих целей больным должна выполняться электромиография.
Отогенный парез лицевого нерва- хирургическое осложнение острого и хронического среднего отита. Восстановление нервной проводимости зависит от многих причин, в том числе и от продолжительности контакта ствола нерва с очагом гнойного воспаления. Консервативное лечение допустимо при острых средних отитах, когда отогенный парез развивается в первые дни заболевания. Во всех остальных случаях показано хирургическое лечение: при остром среднем отите- антромастоидотомия, при хроническом отите- радикальная общеполостная операция на среднем ухе. В ходе операции с использованим операционного микроскопа проводят ревизию области канала. При отсутствии костно-деструктивных изменений на этом этапе операцию заканчивают. При наличии кариозного процесса на ограниченном участке производят декомпрессию ствола лицевого нерва. В послеоперационном периоде наряду с антибактериальной терапией проводят курс лечения , направленный на восстановление нервной проводимости. Для устранения отека ствола лицевого нерва в течение первых 5 дней назначаются мочегонные средства (лазикс, 40% раствор глюкозы). Затем назначается курс препарата антихолинэстеразного действия (прозерин, нейромидин) , витамины группы B, для улучшения микроциркуляции — трентал, эуфиллин, десенсебилизирующие препараты. Из физеотерапевтических процедур последовательно назначаются соллюкс, УВЧ, ультразвуковая терапия, массаж. Прогноз, как правило, благоприятный. При отсутствии эффекта от лечения в течение 6 месяцев и негативных результатах электронейрографии (полная реакция перерождения) должен решаться вопрос о замещении поврежденного участка нерва или наложении анастомоза.
Средний отит

Средний отит – это воспалительный процесс, который развивается в среднем ухе. Средним ухом называется небольшое пространство, которое располагается между внутренним ухом и барабанной перепонкой. Как правило, болевые ощущения возникают в ухе у человека вследствие развития среднего отита или наружного отита (то есть, воспаления наружного уха). Но специалисты советуют при появлении боли в ухе все же обращаться к специалистам и проходить обследование, так как спровоцировать такую боль могут и другие, более серьезные болезни, а также развитие опухолей в разных отделах органа слуха.
Отит преимущественно развивается у детей-дошкольников. Средний отит у детей проявляется чаще в связи с тем, что строение среднего уха у ребенка предрасполагают к развитию инфекционного процесса. Согласно медицинской статистике, примерно 90% дошкольников к семи годам уже болели средним отитом. Крайне важно лечить средний отит правильно, чтобы в итоге у ребенка не развились более серьезные осложнения.
Причины среднего отита
В большинстве случаев средний отит развивается в сочетании с вирусными респираторными болезнями. Развитие инфекции в носовой полости спустя некоторое время может захватить слуховые трубы, так как их отверстия открываются на задней стенке носоглотки в носу. Воспаление провоцирует развитие отека в просвете слуховых труб, что, в свою очередь, становится причиной нарушения в них выравнивающего давления. Вследствие этого человек постоянно ощущает определенную заложенность в ушах.
Инфекция может оказаться в барабанной полости, проникнув туда другими путями: вследствие травмы, а также менингогенным путем, распространяясь в среднее ухо сквозь всю систему ушного лабиринта. Реже всего инфекция попадает в среднее ухо гематогенным путем, то есть через кровь.
Типы среднего отита
Выделяются разные степени выраженности среднего отита. При остром среднем отите воспалительный процесс развивается вследствие воздействия на организм вирусной инфекции. В большинстве случаев у человека параллельно наблюдается инфекция верхних дыхательных путей. При данном состоянии больной постоянно ощущает определенный дискомфорт в ухе и его заложенность.
Если в среднее ухо, которое при нормальном состоянии всегда стерильно, попадают бактерии, то постепенно в нем начинает накапливаться гной, который давит на стенки среднего уха. В данном случае речь идет уже о гнойном (бактериальном) среднем отите. Очень часто вирусный средний отит постепенно переходит в гнойную форму. Последнее чаще всего наблюдается у детей. Важно разграничивать данные состояния, так как при бактериальном отите лечение этого недуга предполагает прием антибиотиков. В то же время при вирусной форме отита антибиотики не принесут больному облегчения. Терапия антибиотиками при гнойном бактериальном отите важна для предупреждения возникновения разнообразных осложнений. Ведь при отсутствии адекватной терапии гной сквозь барабанную перепонку может попасть в наружный слуховой проход больного и спровоцировать развитие гнойного мастоидита. Еще одно очень опасное заболевание, которое может развиваться как последствие неправильного лечения гнойного отита, это отогенный менингит, при котором происходит развитие воспалительного процесса оболочки мозга.
 Выделяется еще один тип отита — экссудативный средний отит. Эта форма заболевания является серозным либо секторным средним отитом. Заболевание проявляется как последствие закупорки просвета слуховой трубы и последующего понижения давления в барабанной полости. Причиной развития данной формы болезни является вирусная инфекция либо бактериальная инфекция.
Выделяется еще один тип отита — экссудативный средний отит. Эта форма заболевания является серозным либо секторным средним отитом. Заболевание проявляется как последствие закупорки просвета слуховой трубы и последующего понижения давления в барабанной полости. Причиной развития данной формы болезни является вирусная инфекция либо бактериальная инфекция.
В некоторых случаях в барабанной полости накапливается жидкость, и вследствие этого развивается кондуктивный тип тугоухости. На протяжении некоторого времени (проходит несколько недель либо месяцев) увеличивается густота жидкости в среднем ухе, следовательно, кондуктивный тип тугоухости усугубляется. При таком состоянии пациенту необходимо проводить специальную операцию — миринготомию, при которой производятся разрез барабанной перепонки и в среднее ухо вводится небольшая трубочка.
Если у больного развивается хронический гнойный отит, то в барабанной перепонке появляется отверстие, и происходит активный инфекционный процесс. Он продолжается несколько недель. На протяжении всего этого времени у больного имеет место оторея – появление гнойных выделений из уха. В некоторых случаях выделяется очень мало гноя, соответственно, его можно рассмотреть исключительно под микроскопом. При данной форме заболевания слух у больного сильно ухудшается.
Симптомы среднего отита
 Средний отит у больного развивается постепенно, при этом наблюдаются разные симптомы. Изначально у больного развивается острый катаральный отит, при котором постепенно нарастают симптомы, возникающие как последствие накопления жидкости в полости среднего уха.
Средний отит у больного развивается постепенно, при этом наблюдаются разные симптомы. Изначально у больного развивается острый катаральный отит, при котором постепенно нарастают симптомы, возникающие как последствие накопления жидкости в полости среднего уха.
Последующие симптомы отита среднего уха обусловлены появлением и накоплением гноя в полости среднего уха. После этого разрывается барабанная перепонка и происходит вытекание гноя.
На восстановительной стадии заболевания происходит постепенное уменьшение воспаления, гноетечение останавливается, происходит сращение краев барабанной перепонки.
На первой стадии болезни человек в основном жалуется на сильную боль в ухе, ощущение заложенности и сильного шума. Болевые ощущения в ухе могут быть очень разнообразными, но в основном боль чувствуется в глубине уха. Она может быть колющей, пульсирующей, сверлящей, периодически простреливающей. Болевые ощущения доставляют больному очень сильные мучения, полностью лишая его покоя. Как правило, боль становится интенсивной в ночное время. Соответственно, спать человек, страдающий острым отитом, практически не может. Болевые ощущения могут отдавать в голову, зубы, она становится сильнее при глотании или тогда, когда человек чихает или кашляет. При отите у пациента вследствие воспалительного процесса заметно снижается слух. Кроме того, наблюдается общая слабость, исчезает аппетит, а температура тела иногда возрастает до 39 градусов.
Осматривая больного, врач обращает внимание на отечность и покраснение барабанной перепонки. Возможна болезненность в процессе ощупывания области сосцевидного отростка.
Вторая стадия болезни, для которой характерно течение гноя и разрыв барабанной перепонки и гноетечение, начинается примерно на третий день после начала болезни. В это время человек отмечает, что болевые ощущения становятся намного менее интенсивными, общее состояние улучшается, показатели температуры тела приходят к норме. Если в это время не происходит произвольная перфорация барабанной перепонки, то для ее вскрытия врач производит небольшой прокол. При своевременном произведении такого прокола, который называют парацентезом, человек выздоравливает быстрее, при этом происходит восстановление слуха и не отмечаются осложнения болезни.
Если отит среднего уха протекает нормально, то после этого следует восстановление, при котором отмечается стихание воспаления и постепенное исчезновение разрыва барабанной перепонки. Как правило, заболевание полностью излечивается примерно через две-три недели. К этому времени у человека слух полностью приходит в норму.
Осложнения среднего отита
Если лечение среднего отита не производится вообще либо назначается неправильная терапия, заболевание может привести к проявлению гнойной формы отита уже через несколько дней. В свою очередь, последствием гнойного отита часто бывает разрыв барабанной перепонки, патологический процесс, поражающий слуховой нерв. Как следствие, происходит заметное понижение слуха. Среди наиболее серьезных осложнений среднего отита следует выделить мастоидит. При этом заболевании происходит воспалительный процесс в слизистой оболочке ячеек сосцевидного отростка. При развитии такого осложнения больному необходимо проводить срочное оперативное вмешательство. Если гной, накопившийся в процессе прогрессирования отита, проникает в полость черепа, то такое состояние является опасным для жизни человека. При заболевании гнойными менингоэнцефалитами отмечается высокий уровень летальности. Следовательно, для предупреждения описанных выше осложнений необходимо тщательно лечить отит, руководствуясь назначениями специалиста. Если поход к терапии будет неправильным, то подобная ситуация чревата переходом отита в хроническую форму. Лечить хронический отит намного сложнее, при этом больной в итоге может потерять слух. Если пациент желает полностью вылечить хронический отит, ему чаще всего нужно проводить сложную хирургическую операцию.
Диагностика среднего отита
 Если имеют место подозрения на развитие заболевания уха, следует сразу же посетить врача ЛОР-специализации или же вызвать доктора на дом, если беспокойство проявляет маленький ребенок и при этом он жалуется на боль в ухе.
Если имеют место подозрения на развитие заболевания уха, следует сразу же посетить врача ЛОР-специализации или же вызвать доктора на дом, если беспокойство проявляет маленький ребенок и при этом он жалуется на боль в ухе.
Изначально врач выясняет, какие общие симптомы проявляются у человека. После этого специалист производит осмотр, отоскопию и пальпацию. В процессе осмотра он обязательно отмечает наличие либо отсутствие некоторых характерных особенностей (наличие пареза лицевого нерва, температура и состояние области сосцевидного отростка, отек кожи над ним, состояние лимфоузлов, которые располагаются возле ушей и др.).
Проведение отоскопии у детей-грудничков и новорожденных усложняется тем, что наружный слуховой проход очень узкий, а барабанная перепонка имеет практически горизонтальное положение. Следовательно, врач обязательно учитывает эти и другие особенности при осмотре и может оценить состояние только верхних отделов барабанной перепонки ребенка.
По возможности в процессе установления диагноза также проводится исследование слуховой функции больного. Также важно обязательно определить подвижность барабанной перепонки.
Больному для установления диагноза проводится анализ крови: при отите имеет место повышенное СОЭ, лейкоцитоз со сдвигом влево. Проведение рентгенологического исследования назначается только в том случае, если у больного подозревается проявление осложнений.
Наиболее показательным в процессе установления диагноза считается выделение гноя при разрыве барабанной перепонки. Иногда для выделения гноя проводят специальный прокол. Но при отсутствии гноя развитие отита также нельзя исключить, так как вполне возможно, что он еще не успел появиться.
Лечение среднего отита
Острый отит среднего уха вирусного происхождения лечится около одной недели, при заболевании гнойным отитом недуг излечивается примерно на протяжении двух недель. Если у пациента диагностирован острый отит среднего уха, то ему назначают консервативную терапию. Очень важно определить какой именно отит – гнойный или вирусный – имеет место, так как назначение антибиотиков производится только при развитии гнойного среднего отита. В таком случае курс приема антибиотиков продолжается около одной недели.
Если у больного диагностирован острый катаральный отит, то после консультации с врачом иногда на протяжении двух суток развития болезни применяется выжидательная тактика. Важно следить за состоянием больного ребенка или взрослого человека. При необходимости пациенту назначается прием лекарственных средств с жаропонижающими свойствами. Кроме того, при прогрессировании острого отита больному обязательно назначают местные препараты. Это капли в нос с сосудосуживающим воздействием, которые способствуют улучшению проходимости слуховой трубы.
При катаральном отите неплохой эффект проявляется после проведения сухих тепловых процедур в области уха. Они позволяют сделать более активным обращение лимфы и крови в месте, где развивается воспаление, стимулируют продуцирование защитных клеток крови. С этой целью используют прогревание синей лампой, компрессы из водки, турунды с ушными каплями.
 Если у больного развился гнойный отит, то особое внимание следует уделять очищению от гноя с помощью ватных турунд. Эту процедуру нужно во время недуга производить регулярно. Для улучшения эффекта можно промывать ухо дезинфицирующими растворами. Для этой цели подходит, например, 3%-ный раствор перекиси водорода. Кроме описанных методов лечения часто при отите врач назначает курс физиопроцедур с тепловым воздействием. Это может быть УВЧ-терапия, ультрафиолетовое облучение, лечение грязями или терапия, проводима с использованием лазера.
Если у больного развился гнойный отит, то особое внимание следует уделять очищению от гноя с помощью ватных турунд. Эту процедуру нужно во время недуга производить регулярно. Для улучшения эффекта можно промывать ухо дезинфицирующими растворами. Для этой цели подходит, например, 3%-ный раствор перекиси водорода. Кроме описанных методов лечения часто при отите врач назначает курс физиопроцедур с тепловым воздействием. Это может быть УВЧ-терапия, ультрафиолетовое облучение, лечение грязями или терапия, проводима с использованием лазера.
Чтобы приготовить компресс из водки либо разбавленного спирта, необходимо подготовить марлевую салфетку, сложенную в четыре раза. Она должна полностью прикрывать раковину уха и иметь еще запас, выходя за пределы уха примерно на 2 см. Салфетку в средине прорезают, делая специальное место для уха. После этого салфетка смачивается в водку либо разведенный спирт. После того, как ухо будет вставлено в прорезь, следует наложить вощеную бумагу, полностью прикрывающую компресс. Сверху целесообразно положить большой кусок выты. Держат такой компресс на протяжении нескольких часов.
Применение капель для ушей возможно только после назначения врача, так как важно определить особенности воспалительного процесса. Попадание капель в среднее ухо при разрыве барабанной перепонки чревато повреждением слухового нерва либо слуховых косточек. В итоге у больного может развиться тугоухость. Наиболее щадящим методом является закапывание капель турунду, которую делают из сухой ваты. Ее очень аккуратно помещают в слуховой проход снаружи, поле чего на нее капают лекарство, заранее подогретое до нормальной температуры тела. Проще всего подогревать пипетку с лекарством в горячей воде.
Чтобы ребенку было легче перенести средний отит, важно обеспечить ему возможность свободно дышать носом. Ребенку нужно периодически чистить носовые ходы. Для этого можно использовать ватные палочки, немного соченные в растительном масле. Уши у больного человека всегда должны пребывать в тепле, поэтому важно следить за тем, чтобы ребенок носил шапку даже в теплое время. Иногда при осложненных отитах больному проводится хирургическое лечение.
Профилактика среднего отита
Развитие среднего отита особенно часто становится последствием обычной простуды. Поэтому любое проявление простудного заболевания следует правильно лечить. Чтобы предупредить переход отита в гнойную форму, важно оперативно лечить все заболевания, которые связаны с гнойными процессами — гайморитом, насморком. Иногда для предупреждения усугубления процесса есть необходимость удалять аденоиды, которые разрастаются в глотке. Следует учить ребенка правильно сморкаться, по очереди закрывая ноздри. Впрочем, важнее всего при наличии определенных симптомов сразу же обратиться к специалисту.
Острый отит и его осложнения
Человеческое ухо состоит из трех отделов: внутреннего, среднего и наружного. Воспалительный процесс может возникнуть в любом их них. Однако из-за анатомических особенностей наиболее подвержено острым отитам среднее ухо. Недолеченное заболевание может спровоцировать различные осложнения.
Причины недуга
Возбудителями воспаления в среднем ухе являются бактерии — пневмококки и гемофильные палочки. Чаще всего они попадают в ушную полость из носоглотки при заболеваниях верхних дыхательных путей (рините, ангине, фарингите). Помимо этого, микробы могут заноситься в слуховую трубу с током крови и лимфы. Такая ситуация нередко наблюдается, если человек заболел гриппом, свинкой или корью.
В детском возрасте частой причиной острых отитов становится воспаление аденоидов (аденоидит). Разрастаясь, глоточные миндалины перекрывают отверстия среднего уха и нарушают его естественную вентиляцию.
Еще один враг ушей — переохлаждение. Это объясняет, почему заболеваемость отитом резко возрастает в зимний период. Холодный воздух снижает местный иммунитет кожных покровов, прокладывая дорогу патогенным микроорганизмам.
Как проявляется
Острый средний отит начинается с катаральной стадии, которая проявляется болями в ухе и ухудшением слуха. Болевые ощущения усиливаются, когда пациент наклоняет голову или ложится. Одновременно повышается температура, возникает слабость, снижается аппетит.
Без лечения процесс переходит в гнойную форму. Гной скапливается в полости среднего уха и распирает барабанную перепонку. Боли нарастают и начинают отдавать височную область. Дискомфорт проходит, как только воспалительная жидкость прорывает барабанную перепонку и вытекает наружу.
Возможные осложнения
Если истечения гноя не происходит, то инфекция может перекинуться на соседние ткани. В этом случае к отиту присоединяются и другие заболевания.
Это воспаление сосцевидного отростка, расположенного за ушной раковиной. Патология характеризуется снижением слуха, острой болью в височной кости, отеканием и покраснением заушной области. Симптомы исчезают после вскрытия (парецентеза) барабанной перепонки.
При затекании гноя в ушную улитку развивается острый отит внутреннего уха. Больные жалуются на шум в ушах, головокружения, тошноту и нарушения в работе сердечно-сосудистой системы. Неприятные ощущения усиливаются при поворотах головы.
Вероятность внутричерепных осложнений при остром отите составляет около 3 %. Менингит, или иначе воспаление оболочек головного мозга, сопровождается значительными повышениями температуры тела (до 39—40 градусов), головными болями, замутненностью сознания. Состояние требует оказания немедленной медицинской помощи.
Тройничный нерв воспаляется и утрачивает свою способность проводить нервные импульсы. Одна половина лица у пациента полностью обездвиживается. Человек не может закрыть глаз, улыбнуться, с трудом разговаривает.
Под напором гноя барабанная перепонка постепенно истончается, что приводит к ухудшению слуха.
Чтобы избежать негативных последствий, лечение острого отита необходимо начинать как можно раньше.
Методы терапии
При начальных проявлениях недуга обязательно применение сосудосуживающих назальных капель (Називина, Отривина, Ксимелина и др.). Они уменьшают отек слизистой оболочки и восстанавливают нормальное сообщение между носовой полостью и средним ухом.
Процедура введения таких капель при отите имеет свои особенности. Раствор закапывают лежа, повернув голову набок, в нижний носовой ход. В таком положении остаются 2—3 минуты, затем то же самое повторяют с другой ноздрей. Частота закапываний в зависимости от препарата — 2—3 раза в день. Курс лечения — не более 5 дней.
При отсутствии гноя ставят согревающие компрессы. Для этого в марлевой салфетке, сложенной в несколько раз, делают отверстие размером чуть меньше уха. Ткань смачивают в водке или 70 % растворе спирта. Через разрез салфетку надевают на ушную раковину. Сверху кладут полиэтилен или вощеную бумагу и толстый (2—3 см) слой ваты. Голову укутывают шарфом или платком. Компресс накладывают раз в сутки на ночь, а утром снимают. Процедуру повторяют ежедневно в течение 3—4 дней.
Про компрессы при остром отите рассказывает программа «Школа доктора Комаровского»:
Осложнения острого среднего отита
Атипичное течение острого среднего отита.
1) Легкая (абортивная) – заканчивается на стадии туботимпанита или катарального отита – I-II тсадии. При правильном лечении исход благоприятный
2) Затяжная катаральная стадия (5-7 суток), вялотекущая. Периодическая заложенность уха, болевой синдром, отоскопия – отек, гиперемия, инъекция сосудов барабанной перепонки. Хотя не доходит до гнойного экссудата, по он может организоваться, что приведет к тимпаносклерозу, а это в свою очередь к адизивному среднему отиту – нарушению слуха.
Чаще бывает у медицинских работников или их детей, т.к. врачи сразу назначают антибиотики, но курс до конца не выдерживают.
Особенности лечебной тактики:
2) Улучшение функции слуховой трубы (инстилляции, продувание и даже катетеризация). Если нет улучшения – парацентез
3) Тимпанопункция ® отсос экссудата ®ввод кортикостероидов или протеолетических ферментов.
3) Гипертоксическая форма. Бурное воспаление, сильная боль, выраженная интоксикация вплоть до сепсиса.
Особенности лечебной тактики:
4) Волнообразное течение. При нормальном оттоке – длительность гноетечения 5-7–10 суток. Отток недостаточный (либо из-за недостаточности самопроизвольной перфорации в результате закрытия отверстия отеком).
Особенности лечебной тактики:
проведение достаточной для оттока парацентеза, даже если есть самопроизвольная перфорация.
5) Переход в затяжную форму или хронический средний отит. При нерациональном лечении (неправильный подбор антибиотиков, несвоевременный парацентез или при высокой вирулентности микроорганизмов).
Особенности лечебной тактики:
6) Деструктивные формы. Страдает костная ткань, субтотальные или тотальные перфорации. Усугубляют течение такие заболевания как корь, скарлатина.
Связаны с вовлечением костных стенок среднего уха.
1) Развитие мастоидита (отоантрит)
3) Парез лицевого нерва
4) Внутричерепные осложнения.
Это воспаление тканей сосцевидного отростка с разрушением его костной структуры. Сосцевидный отросток — система воздухоносных ячеек, самоочищение полостей. Чаще является осложнением острого среднего отита, но может быть и осложнением хронического среднего отита и очень редко как самостоятельное заболевание (казуистика).
Развитию заболевания способствуют следующие факторы:
— Нерациональное лечение острого среднего отита
— Высокая вирулентность микроорганизмов
— Нерациональное лечение хронического среднего отита
1) Ухудшение общего состояния (повышение тепературы, интоксикация) на фоне острого среднего отита или обострения хронического отита. Изменяется локализация боли (до этого болело ухо, а потом в области сосцевидного отростка). Болезненность при пальпации. Изменения заушной области – отек, гиперемия кожи и оттопыривается ухо ® это уже будет не мастоидит, а субпериостальный абсцесс. При мастоидите – пастозность и сглаженность заушной складки.
2) Обильное гноетечение (объем барабанной полости 1 см 3 ) после туалета гной появляется быстро -обильно, если не мастоидит, то гной появляется через некоторое время.
3) Отоскопия – сужение костной части наружного слухового прохода за счет нависания задневерхней стенки.
1) Клиника (жалобы, анамнез)
2) Лучевая диагностика (рентгенография, КТ или МРТ)
1) При диагнозе мастоидит лечение оперативное – антромастоидотомия (при осложнении острого отита) и радикальная санирующая операция (если это осложнение хронического отита)
2) Интенсивная консервативная терапия
3) Послеоперационная рана ведется открытым способом с ежедневными перевязками, промыванием. Возможно наложение вторичных заушных швов.
1) Субпериостальный абсцесс заушной области (антромастоидотомия)
2) Разрушение верхушки сосцевидного отростка
3) Натек на шею (на мышцы)
4) Переход на каменистую часть височной кости
5) Зигомастицизм (воспаление скулового отростка височной кости)
Это эквивалент мастоидита у детей до 3-х лет, т.к. клеточная система сосцевидного отростка не сформирована. Антрум – пещера.
1) Прямых симптомов нет
A) Тяжелое или затяжное течение острого среднего отита у ребенка.
B) Преимущественно воспалительные изменения задневерхнего квадранта барабанной перепонки, которая граничит с антрумом
C) Симптомов мастоидита нет.
1) Рентгенологические методы исследования
2) Диагностическая антропункция толстой иглой ® гной будет.
1) Интенсивная консервативная терапия
2) Широкое парацентезное отверстие
3) Если не помогло то: антропункция или антротомия.
У детей и взрослых. Частота 2-4-5% всего населения.
1) На фоне снижение защитных сил организма
A) Иммунодефициты (основной фактор)
B) Среднее ухо связано с внешней средой, доступно инфицированию и имеется легко нарушаемый механизм самоочищения.
2) Непосредственная причина:
A) Острый средний отит, который неправильно лечился или были большие разрушения, тяжелое течение острого среднего отита.
B) Либо рецидивирующая патология среднего уха, при нарушении носового дыхания или функции слуховой трубы- повторные острые отиты или секреторные, экссудативные отиты.
3) Аденоидные вегетации, хронические синуиты, искривления носовой перегородки и аллергическая настроенность
Чаще высевают либо условно-патогенного, либо сапрофитная микрофлора.
Зависит от морфологической формы заболевания (патологоанатомические изменения)
1) Гнойная (выраженные хронические воспалительные изменения только со стороны слизистой оболочки среднего уха)
2) Грануляционная (выраженная десквамация, изъязвление слизистой® рост грануляционной ткани)
3) Полипозная (хронические воспалительные процессы® разрастание воспалительных слизистых полипов – чаще при аллергической настроенности)
4) Кариозная (при вовлечении в процесс костной ткани)
5) Холестеатомная (холестеатома образуется по одной из теорий из эпидермиса наружного слухового прохода). Эпидермис превращается в аморфную бесклеточную массу, которая содержит много ъхолестерина, жирных кислот, может содержать включения микроорганизмы, гной. Масса эта врастает в полости среднего уха, сдавливает костные стенки и способствует лизису и распаду, может быть полный распад стенок барабанной полости и проникнуть в полость черепа.
1) Периодическое гноетечение их уха.
2) Наличие стойкой перфорации барабанной перепонки
Это два основных симптома. Остальные симптомы не всегда присутствуют, выражены по разному (например снижение слуха и др.).
В зависимости от особенностей клиники и течения хронического среднего отита выделяют две основные клинические формы:
1) Хронический мезотимпанит (более благоприятный)
Развивается в среднем и нижнем этажах барабанной полости. Перфорация барабанной перепонки – центральная (в натянутой части). Более благоприятный прогноз, т.к. гладкие стенки, легкий отток. Редко осложняется особыми формами (грануляционной, кариозной, холестеатомной)
2) Хронический эпитимпанит.
Занимает верхние этажи барабанной полости. Гной (зловонный запах). Перфорация в расслабленной части барабанной перепонки – эпитимпанум. Трудно оттекает, больше осложнений, тяжелее течение. Осложнения эпитимпанита: кариозная, холестеатомная формы.
Средний отит. Причины, симптомы, современная диагностика и эффективное лечение
Часто задаваемые вопросы
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача.
Анатомия и физиологические особенности среднего уха
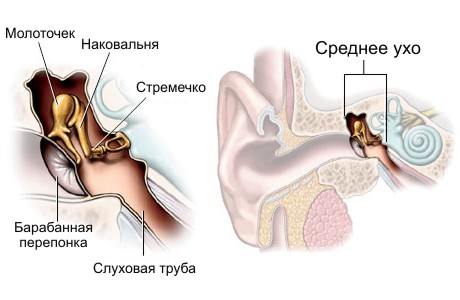
Наружное ухо отграничивается от среднего барабанной перепонкой. Внутренне ухо находится в одной из костей, формирующей череп, и называемой височной костью.
Далее в среднем ухе есть система из трех маленьких косточек, соединенных вместе и следующих друг за другом (молоточек, наковальня, стремечко). Через эти косточки передаются механические волны от барабанной перепонки к внутреннему уху.
Причины отита
- Общее охлаждение. При снижении температуры тела сужаются периферические кровеносные сосуды, что еще больше ведет к снижению местной температуры. Бактерии в таких условиях начинают чувствовать себя очень комфортно и усиленно размножаются, давая начало нарастающему инфекционно-воспалительному процессу.
- Плохое питание и малое употребление в качестве пищи фруктов и овощей также служит неблагоприятным фоном для поддержания защитных сил организма на должном высоком уровне.
- Дремлющие инфекции носа, носовых пазух, или области носоглотки, в любой момент могут активизироваться и служить источником распространения болезни на среднее ухо.
Основные заболевания, приводящие к развитию острого отита.
Симптомы среднего отита
Евстахиит (тубоотит)
Экссудативный средний отит
Острый гнойный средний отит
Инфекция проникает в среднее ухо чаще всего через слуховую трубу.
Клиническая симптоматика несколько отличается от предыдущих двух форм заболевания среднего уха. Здесь уже присутствует стадийность течения патологического процесса.
- Доперфоративная – означает начальный патологический процесс, при котором нет разрушения барабанной перепонки.
Главной жалобой больных является сильная боль, которая перемещается на область виска и темени.
Общие симптомы интоксикации проявляются повышением температуры тела, которые обычно не превышают 38 градусов по Цельсию. Другими общими симптомами являются головная боль, разлитого характера, ухудшение общего самочувствия, слабость, головокружение и даже рвота.
- Перфоративная. Воспалительный процесс на местном уровне характеризуется образованием слизи, а в дальнейшем и гноя, который обладает выраженными протеолитическими свойствами, то есть может растворять окружающие его ткани. Что и происходит в перфоративную стадию гнойного среднего отита. Стенки барабанной перепонки постепенно истончаются и, если активный воспалительный процесс не уменьшить, в конце концов, в ней образуется небольшое отверстие, через которое начинают вытекать гнойные массы.
При прободении (разрыве) барабанной перепонки, в барабанной полости резко снижается давление, и острые невыносимые боли резко стихают. Также уменьшаются симптомы интоксикации, падает температура до более физиологически нормальных цифр (субфебрильная температура 37-37.5 градусов).
Размер отверстия в барабанной перепонке при среднем гнойном отите, зависит от вида патологических агентов, то есть, попросту говоря, болезнетворных микроорганизмов. Длительность гноетечения обычно продолжается в течении недели, после чего воспалительный процесс идет на спад и заболевание переходит в свою завершительную стадию.
- Репаративная. Данная стадия обозначает, что заболевание находится на восстановительном этапе, при которой постепенно стихают воспалительные процессы, и начинается заживление пораженных тканей. Исчезают гнойные выделения, общее состояние становится намного лучше, температура тела приходит в норму.
При длительном затяжном воспалительном процессе значительно нарушаются слуховые функции. Заболевание может осложниться распространением инфекции в соседние области, что значительно ухудшит ситуацию и создаст риск для жизни больного. После излечения, в зависимости от степени разрушения, в барабанной перепонке образуются рубцы, разных размеров, а также нарушается функция проведения звуковых волн слуховыми косточками. Своевременная диагностика и вовремя начатое рациональное лечение позволят намного облегчить страдания пациента, а также ускорят процесс выздоровления. При обычных общих условиях заболевание продолжается около 15-20 дней.
Средний отит у детей
- Укороченная слуховая труба, с широким внутренним просветом, не обеспечивает надежной защиты на пути распространения инфекции из носоглотки. В некоторых случаях в нее могут попадать даже пищевые массы, когда младенец срыгивает.
- В последнем триместре беременности и, в особенности в период родоразрешения, через широкое отверстие слуховой трубы могут проникать в полость среднего уха, околоплодные воды.
- Приблизительно в течении одного года, слизистая оболочка среднего уха покрыта остаточной эмбриональной тканью, которая служит хорошей питательной основой для размножения и развития болезнетворных бактерий. В норме остатки такой ткани со временем рассасываются, но при недоношенности и частых простудных заболеваниях, ослабляющих иммунитет, ее превращение в нормальную ткань, задерживается.
- Груднички, большую часть своей жизни находятся в горизонтальном положении тела. Этот факт является предрасполагающим к развитию застойных явлений в области носоглотки и барабанной полости.
- Аденоиды. Частое патологическое разрастание глоточной миндалины, при котором частично закрывается просвет слуховых труб, а также в них развиваются болезнетворные микробы, проникающие в барабанную полость.
- До трехлетнего возраста жизни в организме ребенка только начинает формироваться иммунная защита. Поэтому малейший контакт с инфекцией провоцирует заболевание.
У детей младшего возраста местные симптомы слабо выражены, либо совсем могут отсутствовать. Плаксивость, повышенная раздражительность, нарушения сна и отказ от груди – вот главные признаки, появляющиеся при воспалении среднего уха у грудных детей. Как и любой инфекционный процесс, острый средний отит сопровождается повышенной температурой, расстройством со стороны желудочно-кишечного тракта, головной болью и другими признаками интоксикации. Вместе с тем острый средний отит не является единственным заболеванием, приводящим к появлению подобных симптомов. Исходя из этого, необходимо быть очень внимательным при обследовании, выявлении характерных симптомов. На первый взгляд могут казаться несущественными, но помогают выяснить какое именно нарушение у ребенка.
Инфекционные заболевания и острый средний отит
- При гриппе острый воспалительный процесс распространяется на внутреннее ухо и может развиться воспаление мозговых оболочек – менингит.
- Острый отит при скарлатине или кори характеризуется тяжелым общим состоянием и преобладанием основного заболевания. Максимально выраженные симптомы острого отита появляются спустя несколько дней после начала скарлатины. Характерным признаком является то, что пораженные ткани начинают отторгаться и от больного распространяется неприятный гнилостный запах. Внутреннее строение среднего уха значительно нарушается и очень часто заболевание переходит в хроническую форму, или остаются серьезные осложнения в виде снижения восприятия слуха.
Осложнения острого гнойного отита
В начальных стадиях, когда воспаляется только слизистая оболочка сосцевидных ячеек, симптомы практически не отличаются от таковых как при остром гнойном отите. Присутствуют общие симптомы интоксикации, с повышением температуры тела, головной болью, головокружением и тошнотой.
- Чувство давления в ухе.
- Невыносимая боль головы и околоушного пространства.
- При осмотре отчетливо можно заметить уха кпереди, и выпячивание и сильное покраснение с цианотичным оттенком позади ушных раковин. Если надавить на эту область, то появится резкая боль.
- Резкое падение температуры тела и облегчение общего состояния пациента, в сочетании с гноетечением из уха будет указывать на то, что присутствует прорыв в барабанной перепонке.
- Значительно ухудшается слух.
Хронический гнойный средний отит
- Во-первых, периодические острые гнойные процессы расплавляют барабанную перепонку. Она разрушается и перестает нормально функционировать.
- Во-вторых, в барабанной полости постоянно присутствует гной, который вытекает через обширные отверстия в барабанной перепонке.
- В третьих при хроническом воспалительном процессе разрушается не только барабанная перепонка, но и слуховые косточки. Нарушается функция звукопроведения и у больного постоянно прогрессирует тугоухость.
Заболевание часто встречается среди всего населения. Обычно начальные признаки болезни проявляются еще с детского возраста. Несерьезное отношение к проводимому лечению, позднее обращение к врачу, или постоянные простудные заболевания, снижающие, общую резистентность организма – все это является предрасполагающими факторами развития хронического гнойно-воспалительного процесса в среднем ухе.
Диагностика отита
Присутствие общих симптомов воспаления в сочетании с местными признаками наличия инфекционного процесса указывают на патологию в среднем ухе. Из инструментальных методов диагностики широкое распространение получила простая отоскопия.
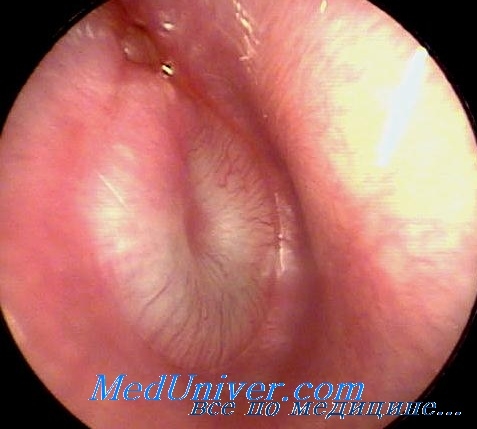
- При тубоотите барабанная перепонка втянута внутрь, так как разряжение воздуха создает условия вакуума в барабанной полости.
- При экссудативном или гнойном среднем отите барабанная перепонка наоборот выбухает наружу, вследствие скопившегося в барабанной полости гноя или слизи. Меняется ее цвет, с бледно-серого, на ярко красный.
- Если присутствует гноетечение, то вероятней всего при отоскопии обнаружатся дефекты в стенке барабанной перепонки.
При мастоидите, для подтверждения диагноза, а также с целью выявления внутричерепных осложнений, назначают выполнение рентгеновских снимков головы в специальных боковых проекциях. При этом обнаруживаются различные дефекты в костях вокруг сосцевидного отростка.
Для того чтобы узнать причину возникновения острого среднего отита, в обязательном порядке проверяют полость носа, носоглотку на наличие инфекционных заболеваний и других патологических изменений.
Лечение отита
В тех случаях, когда не помогают консервативные методы лечения прибегают к хирургической операции. Бывают случаи молниеносного развития острого гнойного отита, при котором значительно нарушены общее состояние пациента присутствует большой риск развития осложнений в виде проникновения инфекции под оболочки головного мозга, развития абсцесса головного мозга, или генерализации инфекции. Если вовремя не вскрыть барабанную полость, и не удалить ее гнойное содержимое, то последствия могут оказаться плачевными.
- Парацентез – один из видов хирургического вмешательства, при котором вскрывают барабанную перепонку и откачивают гнойные массы из барабанной полости. После этого, посредством катетера вводят лекарственные средства.
- Антротомия – также хирургический метод лечения, заключающийся в том, что вскрывают вход (пещеру, антрум) ячеек сосцевидного отростка и осуществляют дренирование при помощи антисептических растворов. Антротомия показана при развитии острого мастоидита у взрослых, или антрита у маленьких детей, по срочным показаниям.
Метод хирургического вмешательства, и объем проводимой операции определяет врач строго по показаниям. После операций на среднее ухо, как правило, в вычищаемой полости оставляют специальную дренажную трубку, для проведения последующих промываний антибиотиками или другими антисептическими растворами. Дренирование осуществляют до тех пор, пока не исчезнут признаки интоксикации и перестанут образовываться гнойные массы.
Выбор методов лечения всецело зависит от текущей клинической ситуации, лечащего врача, анатомо-физиологических особенностей, а также состояния пациента.
Профилактика среднего отита
- Организм подвергается постоянно средним физическим нагрузкам, то есть необходимо активно заниматься спортом или делать гимнастику по утрам.
- К закливающим организм действиям также относится обтирания тела прохладным влажным полотенцем, а для тех, у кого крепкий иммунитет можно и обливания холодной водой после принятия душа.
- Пребывание на свежем воздухе, загорание на солнце, безусловно, являются важным фактором, повышающим иммунные силы организма.
Соблюдение режима приема пищи, богатой всеми питательными ингредиентами, витаминами и минералами, защищает организм от вредного воздействия патологических факторов внешней среды.
Для детей ранее болевших острым средним отитом, периодические осмотры у семейного врача предотвратят появление осложнений связанных с нарушением слуха.

Как лечить средний отит народными средствами?
- Настой прополиса. В аптеке можно приобрести готовый настой прополиса на 96-градусном этиловом спирте. Обычные ватные тампоны смачивают 20% настоем и аккуратно вводят в слуховой проход на 1 – 2 см. Тампоны меняют каждый день или дважды в день. Средство способствует уничтожению микробов, уменьшению воспаления, заживлению тканей. Его можно использовать также после гнойных отитов (если гной из среднего уха был удален хирургически).
- Чеснок. Несколько небольших зубчиков чеснока запекают с салом до размягчения зубчика. После этого зубчик чеснока остужают до умеренно горячей температуры (терпимой) и вводят в наружный слуховой проход. Процедуру повторяют 1 – 2 раза в день по 10 – 15 минут. Это уничтожает болезнетворные микробы. Данный метод не рекомендуется при скоплении гноя в барабанной полости (гнойный отит).
- Цветки бузины. Сухие цветки бузины ошпаривают кипятком и, не давая остыть, прикладывают к уху, завернутые в мешочки. Прогревания делаются 2 – 3 раза в день с разрешения лечащего врача.
- Сок подорожника. Сок следует выжимать из молодых тщательно вымытых листьев подорожника. В больное ухо закапывают 2 – 3 капли сока (можно разбавить водой в равной пропорции). Это уменьшает боль.
- Донник лекарственный. Сухие листья донника лекарственного смешиваются в равной пропорции с сухими цветками ромашки. На 2 столовые ложки смеси этих трав необходимо 200 – 250 мг кипятка. Настаивают их в большом стакане или кружке (можно и в термосе), накрыв сверху блюдцем. Через 40 – 60 минут в настое обмакивают чистый ватный тампон и вводят его в слуховой проход. Процедуру повторяют 2 – 3 раза в день в течение недели.
- Листья ореха. Из молодых вымытых листьев грецкого ореха выжимают сок. Его разбавляют в равной пропорции кипяченой водой и закапывают в больное ухо по 2 – 3 капли 1 – 2 раза в день. Средство рекомендуется при скоплении гноя в барабанной полости.
- Сок граната с медом. Гранатовый сок (лучше выжатый в домашних условиях) подогревают с небольшим количеством меда. Когда мед растопится, сок хорошо перемешивают и остужают до комнатной температуры. В полученную смесь обмакивают тампон и мажут им стенки слухового прохода. Это способствует снятию болей и воспаления.
Также рекомендуется использовать полоскания горла на основе лечебных трав (ромашка, зверобой и др.). Специальные сборы для такого полоскания можно найти в аптеках. Дело в том, что инфекция (особенно у детей) попадает в среднее ухо в основном из носоглотки. Если развился средний отит, это позволяет предположить параллельно текущий инфекционный процесс на миндалинах. Именно против него направлены данные полоскания. Такой комплексный подход в лечении позволит избежать хронизации инфекции.
Какие ушные капли лучше при среднем отите?
- Быстрое действие. Прием лекарств внутрь (в виде таблеток и капсул) или уколов сопряжен с определенной задержкой лечебного эффекта. Это объясняется тем, что действующие вещества сначала всасываются в месте введения, затем попадают в кровь и лишь с кровью доставляются к пораженной области. Ушные капли же сразу доставляют действующее вещество к очагу.
- Хороший локальный эффект. Ушные капли попадают по слуховому проходу на барабанную перепонку. В большинстве случаев при среднем отите в ней нет отверстий. Однако лекарство быстро всасывается стенками и самой мембраной и хорошо действует на ткани барабанной полости, где обычно протекает патологический процесс.
- Простота введения препарата. Часто для достижения хорошего эффекта от лечения необходимо регулярно вводить препарат. Особенно это важно при лечении антибиотиками. Микробы не погибают от однократного контакта с препаратом. Необходимо поддерживать его высокую концентрацию в течение нескольких дней. Капли удобны тем, что их пациент может использовать самостоятельно на работе, дома или в дороге. При назначении же, например, уколов, может потребоваться госпитализация, если никто не может регулярно вводить лекарство пациенту на дому.
- Низкая вероятность побочных реакций. Практически все препараты, применяемые при среднем отите, выпускаются также в форме таблеток или растворов для внутримышечных инъекций. Однако такое введение лекарства предполагает, что препарат усвоится организмом и попадет в ухо с током крови. При этом он попадет и в другие органы и ткани, что повышает вероятность различных осложнений и побочных эффектов. При использовании же капель лекарство всасывается через слизистую оболочку в небольших количествах, и лишь его малая часть попадает в кровоток.
При серьезном течении болезни ушные капли могут не давать должного эффекта. Тогда рекомендуется введение необходимых препаратов через специальный катетер в евстахиевой трубе. Это неприятная процедура, которую выполняет ЛОР-врач. В результате лекарственные растворы попадают непосредственно в барабанную полость. Аналогичный эффект возможен при перфорации барабанной перепонки, когда ушные капли попадают в барабанную полость через отверстие в мембране. Обычно это происходит при гнойном процессе.
- Антибиотики. Антибиотики являются основой лечения любого инфекционного процесса. При среднем отите правильный выбор антибиотика может сделать только ЛОР-врач после обследования пациента. Некоторые антибиотики (цефалоспорин, аугментин) могут быть токсичными для слухового нерва. Их использование только усугубит течение болезни. Наиболее распространенными являются норфлоксацин, рифампицин, хлорамфеникол, клотримазол (противогрибковый препарат), ципрофлоксацин, мирамистин (антисептик). Для точного выбора антибиотика нужно установить, к какому именно препарату наиболее чувствительна инфекция.
- Обезболивающие. Чаще всего ушные капли содержат небольшое количество лидокаина. Он обладает сильным локальным обезболивающим эффектом и безопасен для применения. В редких случаях у некоторых людей может быть гиперчувствительность (аллергия) к данному препарату.
- Противовоспалительные. Для быстрого снятия воспаления применяются глюкокортикоидные препараты. Используются капли на основе дексаметазона, беклометазона.
- Стимуляторы рубцевания. Иногда после перфорации барабанной перепонки рубцевание отверстия задерживается. Тогда назначают в виде капель раствор йода или нитрат серебра 40%. Они прижигают края отверстия и там начинают образовываться грануляции. Процесс рубцевания мембраны ускоряется.
На практике существует множество факторов, которые влияют на выбор капель для лечения конкретного пациента. Наиболее важные из них – стадия процесса, вид инфекции, наличие аллергии у пациента, наличие перфорации барабанной перепонки. Для достижения максимального эффекта врачи часто назначают так называемые комбинированные препараты. В таких каплях содержатся вещества из различных фармакологических групп, потому и эффект от них будет комплексным. Наиболее распространены препараты Отипакс, Отинум, Отофа, Софрадекс и другие. Однако без обследования у ЛОР-врача применение любых из них может только усугубить ситуацию.
Нужно ли греть ухо при среднем отите?
- Расширение сосудов в области уха. Под действием тепла мелкие сосуды расширяются и наполняются кровью. За счет этого улучшается питание тканей и быстрее идет их регенерация. Организму легче бороться с инфекционными процессами, так как больше клеток крови (нейтрофилы, эозинофилы и другие) мигрируют к области воспаления.
- Выход жидкости из сосудов. Расширение сосудов повышает проницаемость их стенок. Из-за этого жидкая часть крови (плазма) без клеток может покидать сосудистое русло. Это ведет к отеку слизистой оболочки или скоплению небольшого количества жидкости в барабанной полости. Данный эффект в некоторых случаях может усилить боль.
- Воздействие на микроорганизмы. На первых этапах болезни, когда микробов мало, сухое тепло может затормозить их рост и не допустить развития инфекционного поражения тканей. Однако это зависит от вида микроорганизмов. Так называемая гноеродная микрофлора, которая приводит к образованию гноя, может при повышенной температуре, наоборот, ускорить свой рост. Поэтому сухое тепло ни в коем случае нельзя использовать при гнойном отите.
- Нейтрализация болевых рецепторов. Последние исследования показывают, что тепло модифицирует структуру болевых рецепторов в тканях, из-за чего боль уменьшается. Особенно заметен этот эффект у маленьких детей. Обычно это эффективно на начальных этапах болезни. На поздних стадиях при выраженных структурных нарушениях теплового воздействия недостаточно для снятия боли.
Таким образом, действие тепла при воспалении среднего уха является двойственным. С одной стороны, оно улучшает циркуляцию крови и снимает боль, с другой – повышает риск развития гнойного процесса. Дать однозначный ответ, нужно ли применять тепло, может только ЛОР-врач после обследования пациента. Необходимо выяснить вид воспаления и его стадию. На первых стадиях этот метод, как правило, оправдан. При интенсивном же развитии микробов – противопоказан из-за риска тяжелых осложнений.
Может ли средний отит дать воспаление мозга?
Средний отит в тяжелых случаях может дать следующие осложнения:
- Гнойный менингит. Данное осложнение возникает из-за гнойного воспаления мозговой оболочки. При этом сама ткань мозга в патологический процесс не вовлекается. Однако раздражение твердой мозговой оболочки ведет к появлению сильнейших головных болей. Без лечения в черепной коробке сильно повышается давление и происходит сдавливание мозга, что может привести к смерти.
- Эпидуральный абсцесс. Прорвавшись в полость черепа, гной может локализоваться поверх твердой мозговой оболочки. Его локальное скопление приведет к так называемому эпидуральному абсцессу. Данное осложнение опасно дальнейшим распространением гноя или ростом полости абсцесса, из-за чего происходит сдавливание головного мозга.
- Абсцесс мозга. В отличие от эпидурального абсцесса в данном случае речь идет о полости с гноем, расположенной непосредственно в мозге. Такие абсцессы очень тяжело лечить, так как хирургический доступ к полости сопряжен с риском повреждения мозга. В то же время есть высокий риск сдавливания мозговой ткани.
- Тромбоз венозного синуса. В мозге отток венозной крови осуществляется через широкие полости – венозные синусы. При попадании гноя в эти синусы может произойти их тромбоз. Тогда нарушится циркуляция крови во всей области. Вены мозга начинают переполняться кровью, сдавливая чувствительную нервную ткань. Возникает и проблема с притоком артериальной крови, и мозг не получает достаточного количества кислорода. При распространении гноя из височной кости (именно в ней развивается средний отит) существует опасность тромбоза латерального и сигмовидного синусов.
Таким образом, ни в одном из этих случаев нет воспаления именно нервной ткани мозга. Однако сдавливание этой ткани не менее опасно. Нарушается передача импульсов между нейронами. Из-за этого у пациента могут возникать самые разные нарушения — парезы, параличи, нарушения чувствительности, нарушения дыхания и сердцебиения. При любых вариантах прорыва гноя в головной мозг возникает опасность для жизни. Даже срочная госпитализация и вмешательство специалистов не всегда могут спасти пациента. Поэтому важно обратить внимание на первые проявления воспаления в черепной коробке.
- быстрое повышение температуры (38 – 39 градусов и более);
- сильнейшая головная боль (усиливается при движениях головой);
- тошнота и рвота, которые не зависят от приема пищи (рвота центрального генеза);
- невозможность наклонить голову вперед (до касания подбородком грудины), так как при этом у пациента возникает сильная боль;
- судороги;
- нарушения сознания (сонливость, спутанность, заторможенность, кома)
- специфические менингеальные симптомы Кернига и Брудзинского (определяются врачом при осмотре).
Все эти симптомы не характерны для среднего отита. Они связаны с раздражением оболочек мозга и говорят о распространении гнойного процесса. В этих случаях врачи переводят пациента в отделение интенсивной терапии или реанимации (по состоянию) и меняют тактику лечения. Для консультации привлекаются нейрохирурги.
- своевременное начало лечения среднего отита;
- обследование у ЛОР-врача (без самолечения);
- следование предписаниям специалиста (соблюдение постельного режима при необходимости, регулярный прием лекарств);
- профилактические обследования в период выздоровления;
- уведомление врача о появлении новых симптомов или изменении общего состояния.
Таким образом, непосредственно энцефалит (воспаление нейронов мозга) при среднем отите развиться не может. Но все гнойные осложнения, связанные с попаданием инфекции в полость черепа, неизбежно отражаются на работе мозга. В широком смысле их можно объединить под термином «воспаление мозга». Своевременно начатое интенсивное лечение может спасти жизнь пациенту. Но не исключены остаточные явления в виде хронических головных болей, двигательных и чувствительных нарушений. Поэтому больным нужно делать все, чтобы остановить болезнь на стадии среднего отита, когда еще нет прямой угрозы для жизни.
Может ли наступить глухота после среднего отита?
- Нарушения давления в барабанной полости. Причиной среднего отита часто является распространение инфекции из носовой или ротовой полости. Микробы попадают в барабанную полость через евстахиеву трубу, которая открывается в носоглотке. При этом происходит отек слизистой оболочки евстахиевой трубы. Барабанная полость оказывается как бы изолированной он наружного пространства, и в ней не регулируется давление. Из-за этого барабанная перепонка постоянно втянута или, наоборот, выбухает. Это препятствует ее колебаниям и снижает остроту слуха. Такая тугоухость – временное явление. После снятия отека и устранения воспаления давление в барабанной полости выравнивается, и перепонка снова начинает нормально передавать колебания.
- Заполнение барабанной полости жидкостью. При инфекционном процессе в барабанной полости клетки в слизистой оболочке начинают выделять большее количество жидкости. По мере размножения микробов (определенных видов) в полости начинает также образовываться гной. В результате она заполняется жидкостью. Это затрудняет колебания барабанной перепонки и ухудшает движения слуховых косточек. Из-за этого острота слуха сильно снижается. После удаления жидкости из барабанной полости (самостоятельного рассасывания или хирургическим путем) слух обычно полностью восстанавливается.
- Перфорация барабанной перепонки. Перфорацией называется прободение или разрыв перепонки. При среднем отите он может появиться из-за интенсивного гнойного воспаления. Гной имеет свойство расплавлять ткани. Если в барабанной перепонке образуется отверстие, то она перестает нормально воспринимать звуковые волны. Из-за этого слух ухудшается. Обычно небольшие отверстия рубцуются самостоятельно либо зашиваются хирургически после выздоровления. Однако острота слуха после этого обычно снижается навсегда.
- Склероз суставов барабанных косточек. В норме звуковые волны преобразуются на барабанной перепонке в механические колебания. Отсюда они передаются во внутреннее ухо по системе из трех слуховых косточек — молоточка, наковальни и стремечка. Эти косточки располагаются в барабанной полости среднего уха. Они соединены между собой мелкими суставами, что придает им необходимую ограниченную подвижность. В результате воспаления в среднем ухе (особенно при гнойных процессах) эти суставы могут быть поражены. Их подвижность увеличивается, уменьшается либо вовсе исчезает. Во всех случаях колебания начинают хуже передаваться во внутреннее ухо, и острота слуха снижается.
- Рубцевание барабанной перепонки. После воспаления или перфорации барабанной перепонки на ней со временем может образоваться слой соединительной ткани. Это делает ее более толстой и менее чувствительной к колебаниям, из-за чего пациент после среднего отита может хуже слышать. Введение специальных препаратов (расщепляющих и размягчающих соединительную ткань) или физиотерапевтические процедуры могут помочь вернуть остроту слуха.
- Осложнения на внутреннем ухе. Гнойные процессы в среднем ухе могут перекинуться на внутреннее ухо. В нем расположены чувствительные рецепторы, повреждение которых чревато полной и необратимой потерей слуха. Обычно такие осложнения встречаются при запоздалом или неправильном лечении среднего отита.
- Поражение слухового нерва. Возникает достаточно редко и сопряжено с необратимой потерей слуха. Непосредственно гнойный процесс из среднего уха достигает слухового нерва очень редко. Однако в ряде случаев антибиотики, которыми лечат воспаление, дают ототоксический эффект, убивая нейроны слухового нерва. В результате воспаление спадает, все механизмы передачи звука в ухе работают, но сигналы от них не проводятся в мозг.
В вышеперечисленных случаях речь идет в основном о временной потере слуха. Однако в тяжелых случаях патологические изменения могут оказаться необратимыми. Таким образом, глухота является одним из наиболее тяжелых осложнений среднего отита. Она может встречаться как у детей (для которых данное заболевание, в принципе, более характерно), так и у взрослых.
- Своевременное обращение к врачу. При появлении болей в ухе, выделений из уха либо снижении остроты слуха нужно сразу обратиться к ЛОР-врачу. На каждом из этапов развития болезни существуют эффективные методы лечения. Чем раньше они будут применены, тем менее значимы будут повреждения.
- Отказ от самолечения. Иногда пациенты в течение первых дней болезни стараются справиться с ней собственными силами. При этом они начинают применять народные средства или фармакологические препараты, не зная особенностей патологического процесса. В ряде случаев это приводит к ухудшению ситуации. Например, согревание или закапывание спирта в ухо иногда может привести к ускорению развития гноя. Это повысит риск потери слуха в будущем.
- Лечение респираторных заболеваний. Как уже говорилось выше, средний отит часто является следствием распространения инфекции из полости глотки. Особенно часто такая причина встречается в детском возрасте, когда евстахиева труба шире и короче. Профилактикой отитов является лечение ангин, тонзиллитов и ринитов. Хронизация инфекционных процессов повышает риск распространения инфекции и ухудшения слуха.
- Соблюдение предписаний врача. Специалист после обследования пациента назначает определенные процедуры и препараты. Они необходимы для скорейшего подавления воспалительного процесса и уничтожения микробов. Важно регулярно выполнять предписания врача. Особенно это актуально при приеме антибиотиков (задержка приема даже на несколько часов может ослабить противомикробный эффект). После выздоровления в среднем ухе уже нет ни гноя, ни воспаления. Однако слух может восстанавливаться постепенно. Для ускорения этого процесса также назначаются определенные процедуры (физиотерапия, профилактические обследования и др.). Добросовестное выполнение предписаний врача в течение нескольких недель (именно столько длится в среднем лечение) является залогом успеха.
При соблюдении этих несложных правил риск полной потери слуха от среднего отита минимален. Игнорирование же предписаний врача и попытки самолечения могут привести к необратимой глухоте.
Когда обращаться к врачу при среднем отите?
- Боль в ухе. Боль может носить различный характер — от острой, невыносимой до тупой, постоянной. Этот симптом возникает из-за воспаления слизистой оболочки в барабанной полости. При гнойных процессах боль может иррадиировать (отдавать) в нижнюю челюсть на стороне поражения.
- Заложенность в ухе. Симптом характерен для тубоотита, когда из-за отека закрывается просвет евстахиевой трубы. Давление в барабанной полости снижается, барабанная перепонка втягивается, и возникает ощущение заложенности.
- Ухудшение слуха. Часто болезнь начинается с субъективного ощущения ухудшения слуха, на которое жалуется сам пациент. Лишь через несколько дней могут появиться боль или заложенность.
- Общее беспокойство. Симптом отмечается у маленьких детей, которые не могут пожаловаться на боли. Они плохо спят, капризны, часто плачут. Это может быть первым проявлением воспалительного процесса.
- Аутофония. Данный симптом заключается в дублировании собственного голоса пациента, когда он говорит. Симптом возникает из-за изоляции барабанной полости (при закрытии просвета евстахиевой трубы).
- Шум в ухе. Обычно вызван патологическим процессом в евстахиевой трубе.
- Температура. На первых этапах температуры может не быть вовсе. При среднем отите она редко является первым проявлением болезни. Чаще всего такое течение отмечается, если отит развился на фоне инфекции верхних дыхательных путей (ангина, ринит, тонзиллит и др.)
При появлении данных симптомов рекомендуется обратиться к ЛОР-врачу для более тщательного обследования. Обычно врач может заметить и другие признаки развивающейся болезни. Тогда средний отит удается остановить еще на первых стадиях болезни, и риск для здоровья минимален. Если же к врачу обращаются из-за чувства распирания в ухе (это дает сильные приступообразные боли) или по поводу выделений из уха, значит, болезнь уже в разгаре. В барабанной полости скапливается жидкость (воспалительный экссудат) или образуется гной, которые и вызывают эти симптомы. На данной стадии лечение уже более сложное, и предсказать течение болезни труднее.
- дальнейшее ухудшение общего состояния;
- развитие гнойного воспаления, при котором потребуются более сложные лечебные процедуры (введение лекарств через катетер в евстахиевой трубе);
- перфорация (разрыв) барабанной перепонки, что увеличит срок выздоровления;
- необратимое снижение остроты слуха (а при развитии осложнений возможна и глухота);
- необходимость хирургического вмешательства (рассечение барабанной перепонки и удаление гноя);
- переход гнойного процесса на область внутреннего уха, в полость черепа (с тяжелыми осложнениями, связанными с мозгом);
- генерализация инфекции (попадание микробов в кровь);
- задержка ребенка в умственном развитии (длительное ухудшение слуха и медленное восстановление затормаживают развитие речевых навыков и процесс обучения в целом).
Таким образом, к врачу следует обращаться при первых симптомах болезни. Чем больше времени пройдет с начала воспалительного процесса, тем более долгим будет лечение и тем выше риск опасных осложнений. В большинстве случаев обращение к специалисту на первой стадии болезни позволяет достичь полного выздоровления уже через 5 – 7 дней. В противном случае лечение и полное восстановление слуха может затянуться на много недель.
Виды острого среднего отита и их лечение
Болезни ушей встречаются у детей и взрослых. Большинство из разновидностей острого среднего отита при отсутствии должного лечения могут привести к серьезным последствиям. Назначает диагностику, курс лечения и профилактику лор.
Острый средний отит
Это быстропротекающее инфекционное заболевание. Очаг воспаления находится в области среднего уха. Недуг является одним из самых распространенных в детской и взрослой отоларингологии.
Воспаление затрагивает барабанную полость, непосредственно среднее ухо. Последнее располагается в толще височной кости. Снаружи полость ограничивается барабанной перепонкой.
Одинаково часто встречается у женщин и мужчин. Врачи отмечают, что у взрослых симптомы могут быть «смазанными», а у детей есть склонность к появлению рецидивов. У малышей строение уха особенное, поэтому при развитии заболевания практически сразу же происходит инфицирование пещеры сосцевидного отростка.
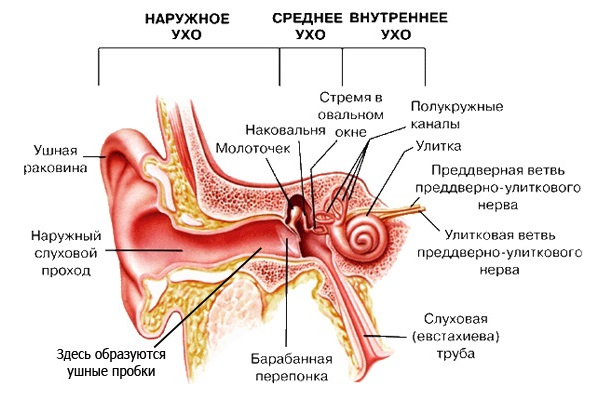
По характеру воспаления различаются три вида:
Подразумевает острое гнойное воспаление, затрагивающее и другие части слухового органа. Возбудителем этого заболевания становятся бактерии, попадающие в слуховую область через трубку. Гнойный отит отличается стадийностью. Местные и общие симптомы различаются в зависимости от стадии и тяжести процесса. Есть три стадии:
На первой стадии появляются местные и общие симптомы. Боль очень сильная, отдает в висок. Со временем происходит ее нарастание. Причиной возникновения является формирование инфильтрата.
Перфоративный
Эта форма отличается тем, что происходит прободение барабанной перепонки, гноетечение. Боль на этом этапе стихает, снижается температура. Выделения при гнойном отите у детей в первые дни обильные, могут быть с примесью крови. Иногда отмечается пульсирующий рефлекс при отоскопии.
На фото гнойный отит с перфорацией
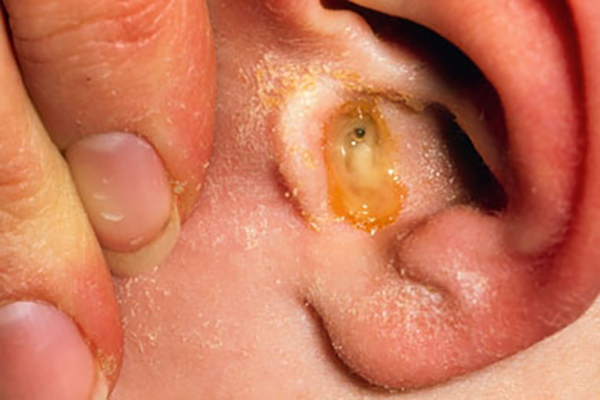
После этой стадии наступает репартивная. Происходит прекращение выделения гноя, барабанная перепонка восстанавливается, слух нормализуется. Такое течение является типичным, но на любой стадии может заболевание перейти в хроническое.
Если вторая стадия не наступает, то возможно развитие сильных головных болей, рвоты, общее состояние становится очень тяжелым.
Экссудативный
Заболевание характеризуется с образованием и длительным сохранением транссудата в барабанной полости. У детей встречается намного чаще, чем у взрослых. Во время болезни происходит нарушение вентиляционной функции. Это приводит к образованию вакуума и пропотеванию серозного содержимого. Иногда к последнему добавляется кровь. Разделяется несколько форм болезни.
Посттравматический
Формируется чаще у детей из-за мелких травм, в том числе при ожогах, обморожениях, химическом или механическом воздействии. Через поврежденную барабанную перепонку инфекция легко добирается до среднего уха.
На первом этапе он напоминает гнойную форму гнойного отита. Большая часть пациентов – дети до одного года. В области барабанной перепонки происходит нарастание вакуума. После формируется легкая аутофония. Снижение слуха иногда настолько незначительное, что может остаться незамеченным. Через 30 дней появляется слизь, что приводит к появлению шумов, ощущению переполненности.
 Если для всех остальных форм предпосылками становится снижение иммунитета, появление микротрещин, то буллезный вид формируется по причине наличия вируса в крови. Сначала появляются симптомы гриппа, после циркуляции вируса по организму, формируется очаг воспаления в среднем ухе.
Если для всех остальных форм предпосылками становится снижение иммунитета, появление микротрещин, то буллезный вид формируется по причине наличия вируса в крови. Сначала появляются симптомы гриппа, после циркуляции вируса по организму, формируется очаг воспаления в среднем ухе.
В основном болезнь обнаруживают у взрослых, имеющих слабую иммунную систему. На перепонке и на стенках прохода появляются пузырьки, приводящие к умеренным болевым ощущениям. Буллы могут быть совсем небольшими или величиной с горошину.
Если заболеванию предшествует ОРВИ, то кроме выделений из уха, зуда, повышается температура тела, развивается чувство слабости.
Катаральный
Одна из самых опасных форм, поскольку приводит при отсутствии лечения к резкому снижению слуха. Причиной развития становятся инфекции верхних дыхательных путей или воспаление аденоидов. Возбудитель – кокковые бактерии.
Главным фактором для формирования катарального отита становится стойкое нарушение вентиляционной и дренажной функции слухового канала. Поэтому форма характеризуется усиленной секрецией, имеет затяжное течение болезни.
Отит среднего уха обычно длиться до 3 недель. На первой стадии отмечается появление интенсивной боли в ухе. Она может быть нестерпимой, поэтому становится причиной отсутствия сна и снижения аппетита. Отдает в височную область. Температура повышается до высоких отметок, появляется озноб, признаки интоксикации организма.
На второй стадии боль стихает, если произошел разрыв перепонки, это приводит к снижению температуры. Гноетечение продолжается не больше 7 дней.
На последней стадии необычных ощущений практически нет. Происходит активное заживление, но при размере перфорации больше 1 мм фиброзный слой перепонки не восстанавливается.
При зарастании отверстия формируется атрофичная и тонкая пленка, выстланная только эпителиальными и слизистыми слоями.
Среди главных причин становится:
- Переохлаждение. Во время снижения температуры происходит сужение сосудов, что приводит к уменьшению местной температуры. Бактерии начинают активно размножаться.
- Инфекции носа, носоглотки. Даже если они находились в «спящем» состоянии, в любой момент под воздействием неблагоприятных факторов они активизируются.
У 70% пациентов при исследовании содержимого обнаруживают:
- Streptococcus pneumoniae,
- Haemophilus influenzae,
- Moraxella catarrhalis.
Как лечить?
На основе полученных жалоб от пациента врач предполагает наличие воспалительного процесса в среднем ухе. Проводится кемартональное исследование. Оно позволяет установить качество слуха. Врач может отправить сдать общие анализы, на бактериоскопическое исследование экссудата. После назначается лечение.
Медикаментозные стандарты
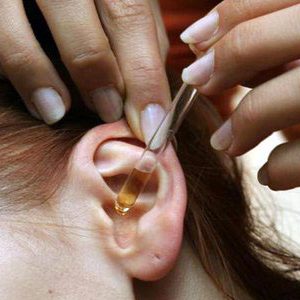 При первых признаках назначаются капли. Если появилось гнойное содержимое, назначаются местные антибиотики. При появлении высокой температуры, риска развития болезни назначаются уколы с антибактериальными средствами.
При первых признаках назначаются капли. Если появилось гнойное содержимое, назначаются местные антибиотики. При появлении высокой температуры, риска развития болезни назначаются уколы с антибактериальными средствами.
Большинство капель имеют в своем составе анестетик. Он позволяет снять болевые ощущения, приводит к восстановлению аппетита. Хорошим обезболивающим эффектом обладают капли «Отипакс», компресс по Цитовичу (марля пропитывается раствором борной кислоты и глицерина).
Неплохие отзывы у препарата «Отирелакс», который обладает сходными действиями. Кстати, капать нужно в два уха независимо от того у вас двусторонний, лево- или правосторонний отит.
Для уменьшения отечности слуховой трупы назначаются сосудосуживающие капли в нос и антигистаминные средства. Они позволяют и улучшить отток гноя из среднего уха.
Антибиотики назначаются исключительно врачом, поскольку не все подходят для лечения уха. При отсутствии эффекта через три дня препарат заменяется на другой.
Сколько лечить у взрослых?
Лечение у взрослых составляет не меньше 8-11 дней. Даже после улучшения состояния лечение продолжается. Ранняя отмена препаратов часто становится причиной рецидивов или тугоухости.
Как долго проходит отит у детей?
 Если заболевание не успело перейти в хроническое, выздоровление наступает от 3 до 5 дней.
Если заболевание не успело перейти в хроническое, выздоровление наступает от 3 до 5 дней.
Хронические виды требуют более тщательного лечения до 10 дней.
Невылеченные заболевания, на фоне которых развивается отит среднего уха, приводят к тому, что срок лечения увеличивается.
Народные методы лечения ушей
Эти способы используются чаще как дополнение к медикаментозной терапии. Снять боль поможет герань, алоэ, каланхоэ. Лист срывают, сворачивают в трубочку и вкладывают в больное ухо. Алоэ и каланхоэ можно сутки продержать в холодильнике, затем из них выжимают сок. Им пропитывают марлю, которую вкладывают в ухо.
В пищу стоит употреблять мед и лимоны. Первый компонент разводят тёплой водой. Закапывается в каждое ухо.
Используются и травы. Пригодится пята, донник лекарственный. Отличным решением станет готовая настойка календулы. Ее покупают в аптеке.
Осложнения
Если сразу не начать лечение, быстро формируется гнойная форма отита и разрыв барабанной перепонки. Среди самых опасных последствий выступает мастоидит, требующий оперативного вмешательства. Иногда к смертельному исходу приводит гнойный менингоэнцефалит.
Чтобы не допустить развития тугоухости, защитить свою жизнь, нужно при первых симптомах обратиться к врачу.
Последствия
В качестве главного последствия выступает слабоухость. У взрослых людей барабанная перепонка не восстанавливается полностью. Иногда на улучшение слуха уходят годы. Особенно опасно это для детей первых лет жизни, поскольку проблемы с ушами нередко становятся причиной задержки речевого развития.
Профилактика и последствия отита, рекомендации лора в нашем видео:
Профилактика
Врачи говорят о том, что нужно своевременно лечить простудные заболевания, следить, чтобы не воспалялись аденоиды. Учите детей правильно сморкаться, поочередно закрывая ноздри. Отиту часто предшествует снижение иммунитета. Поэтому не забывайте его укреплять.
Острый средний отит
Острый средний отит — острое воспалительное заболевание, характеризующееся вовлечением в патологический процесс слизистой оболочки среднего уха (слуховой трубы, барабанной полости, пещеры и воздухоносных ячеек сосцевидного отростка).
Код по МКБ-10
Эпидемиология
Острый средний отит относится к наиболее частым осложнениям внебольничных инфекций верхних дыхательных путей у детей и в настоящее время занимает доминирующее место в структуре патологии детского возраста. Это обусловлено высокой распространённостью острых респираторных заболеваний, играющих существенную роль в патогенезе острого среднего отита и составляющих до 90% всей детской инфекционной патологии. Заболеваемость гриппом на 100 000 детей и возрасте до 1 года составляет 2362 случая, 1-2 лет — 4408 и 3-6 лет — 5013 случаев. Острое воспаление среднего уха возникает у 18-20% детей, болеющих острой респираторно-вируской инфекцией.
В течение первого года жизни хотя бы один эпизод острого среднего отита диагностируют у 62% детей, а у 17% повторяется до трёх раз. К 3-летнему возрасту острый средний отит переносят 83%, к 5 годам — 91%, а к 7 — 93% детей.
В Украине острое воспаление среднего уха ежегодно переносят около 1 млн человек. Частота острого среднего отита среди детского населения в европейских странах достигает 10%, в США это заболевание ежегодно регистрируется у 15% детского населения. Удельный вес острого среднего отита в структуре заболеваний органа слуха составляет 30%. Почти у каждого пятого (18%) ребёнка с острым средним отитом регистрируют тяжёлое или осложнённое течение заболевания. У 12% больных развивается поражение нейроэпителиальных клеток спирального органа с последующей сенсоневральной тугоухостью и глухотой.
Причины острого среднего отита
Основными этиологическими факторами острого среднего отита являются Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis, Streptococcus pyogenes, Staphylococcus aureus. Определённую роль в возникновении острого среднего отита играет вирусная инфекция. Это, в частности, подтверждается данными о корреляции показателей частоты респираторных инфекций и острого среднего отита, высокой частотой (59%) обнаружения вирусов в носоглотке больных острым воспалением среднего уха.
Факторы риска
Факторы риска возникновения острого среднего отита у детей:
- наличие в полостях среднего уха миксоидной ткани (у детей раннего возраста);
- широкая, прямая, короткая и более горизонтально расположенная слуховая труба;
- значительная частота гипертрофии и хронического воспаления глоточной миндалины;
- незавершённость пневматизации височной кости.
Кроме этого, следует учитывать несостоятельность иммунных механизмов организма ребёнка, физиологические (транзиторные) иммунодефицитные состояния новорождённых.
Воздействие патогенов (вирусов, бактерий) на слизистую оболочку носа и носоглотки при острых респираторных заболеваниях инициирует каскад морфо-функциональных сдвигов, которым принадлежит ключевая роль в развитии воспалительных изменений в среднем ухе и формировании клинических проявлений острого среднего отита. Последовательное развитие воспалительных изменений в среднем ухе при острых респираторных заболеваниях (наиболее частой причины острого среднего отита) связано с повреждающим действием вирусов и бактерий на мерцательный эпителий начальных отделов респираторного тракта и слуховой трубы. Основную роль в возникновении острого воспаления среднего уха играют провоспалительные медиаторы, которые контролируют интенсивность и направленность иммунных реакций, а также обеспечивают реализацию важнейших эффектов воспалительной реакции (увеличение сосудистой проницаемости, усиление секреции слизи, миграцию в очаг воспаления лейкоцитов и их дегрануляцию и др.).
Клиническими эквивалентами перечисленных нарушений являются гиперемия, отёк слизистой оболочки носа и носоглотки, нарушение физиологических путей транспорта отделяемого слизистой оболочки, скопление назофарингеального секрета в области глоточного устья слуховой грубы, формирование носоглоточно-тубарного рефлюкса и дисфункции слуховой грубы. Закономерным следствием морфофункциональных сдвигов является быстрое снижение интратимпанального давления и парциального давления кислорода в барабанной полости, нарушение циркуляции воздуха, транссудация жидкости из микроциркуляторного русла, микробная контаминация полостей среднего уха, последовательное развитие островоспалительных изменений. В этих условиях резко возрастает, вероятно, и, суперинфекции, затяжного течения воспалительного процесса и формировании осложнений.
Симптомы острого среднего отита
Симптомы острого среднего отита характеризуются появлением жалоб на боль, заложенность и ощущение шума в ухе, снижение слуха, аутофонию. У новорождённых и детей первого года жизни отмечаются следующие симптомы: беспокойство, нарушение сна, вскрикивания, стремление лежать на больной стороне, отказ от еды, возможно срыгивание. Температура тела достигает 38 °С и выше. Прогрессирование воспалительного процесса сопровождается усилением боли, выраженным ухудшением слуха, нарастанием симптомов интоксикации. Наблюдается стойкое повышение температуры (до 39-40 °С), ребёнок становится апатичным, не реагирует на игрушки, отказывается от еды, возникает ночное беспокойство, крик. На этой стадии развития острого среднего отита возбуждение может смениться адинамией, учащается срыгивание, появляется «беспричинная» рвота, могут возникать подергивания и кратковременные судороги. Отоскопические изменения характеризуются выраженной гиперемией и выбуханием барабанной перепонки, обусловленными давлением экссудата.
Вследствие давления и протеолитической активности экссудата происходит истончение и формируется перфорация барабанной перепонки, сопровождающаяся гноетечением из уха. При этом наблюдается уменьшение интенсивности болевых ощущений, постепенное снижение температуры, исчезновение симптомов интоксикации. Сохраняется нарушение слуха. После удаления из наружного слухового прохода гноя при отоскопии часто выявляется «пульсирующий рефлекс» — толчкообразное (пульсирующее) поступление гноя из барабанной полости через небольшое перфорационное отверстие в барабанной перепонки. В дальнейшем, при благоприятном течении воспалительного процесса, отмечается уменьшение и исчезновение гнойных выделений из уха, нормализация общего состояния больного. При отоскопии определяют отсутствие экссудата в наружном слуховом проходе, остаточные явления гиперемии, инъекцию сосудов барабанной перепонки, небольшую перфорацию, которая в большинстве случаев самостоятельно закрывается. При благоприятном течении заболевания происходит постепенное восстановление слуха.
Нередко встречается атипичное течение острого среднего отита. При этом в одних случаях острое воспаление среднего уха может сопровождаться отсутствием болевого синдрома, выраженной температурной реакции, наличием мутной, слегка утолщённом с плохо определяемыми опознавательными ориентирами барабанной перепонки. И других — бурным повышением температуры (до 39-40 °С), резкой болью в ухе, ярко выраженной гиперемией барабанной перепонки, быстрым нарастанием интоксикации, появлением неврологической симптоматики (рвоты, положительных симптомов Кернига, Брудзинского), признаков мастоидита и других отогенных осложнений. Несмотря на благоприятное в большинстве случаев течение острого среднего отита, существует высокая вероятность развития отогенных осложнений. Во многом это обусловлено недостаточностью иммунного ответа у детей раннего возраста, возрастными особенностями строения среднего уха, патогеиностью и вирулентностью этиологически значимой микрофлоры.
Чем опасен для здоровья отит среднего уха
Отит среднего уха – инфекционное воспалительное заболевание слизистой оболочки. Болезнь протекает с нарушением функции слуха.
Возбудители острого среднего отита у лиц старше детского возраста стрептококки, стафилококки, у детей – пневмококки. Инфекция проникает из носоглотки к глоточному устью евстахиевой трубы, затем следует через устье трубы в барабанную полость.
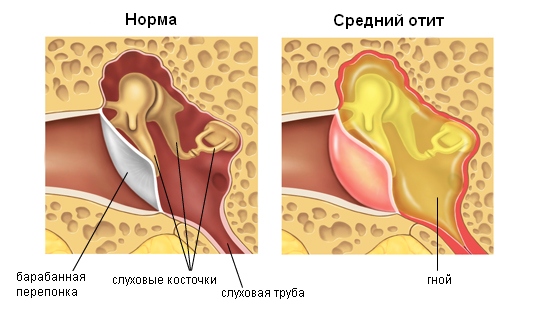
Еще один путь инфицирования – при разрывах барабанной перепонки. Сепсис, туберкулез, корь, тиф, скарлатина проникают в барабанную полость гематогенным путем.
Способствуют патологии снижение иммунитета, переохлаждение, диабет, заболевания почек.
Стадия экссудативного среднего отита (длится 5 дней)
Для начальной стадии воспаления характерны признаки, сходные с процессами формирования острого евстахиита – инфекционным воспалением слуховой трубы. Воспаление сопровождается явлениями:
- аутофонией;
- низкочастотным гулом в ушах и заложенностью;
На этапе экссудативного среднего отита в барабанную полость начинает поступать экссудат, по мере ее заполнения появляется аутофония. Это явление заключается в резонировании звука собственного голоса в жидкостной среде барабанной полости. Состояние больного остается удовлетворительным. Если на этой стадии приступить к лечению, то уже через несколько дней больной может совершенно выздороветь.
Острое катаральное воспаление (2-3 дня)
Отек и нарушение функций евстахиевой трубы приводит к снижению давления воздуха в среднем ухе, наполненностью кровеносных сосудов слизистых оболочек. Этот этап характеризуется асептическим воспалением, сопровождается образованием серозного экссудата. Воспаление переходит в фазу острого катарального среднего отита. Признаки болезни проявляются:
- отсутствием аутофонии;
- шум в ухе усиливается;
- слух понижается в результате постепенного наполнения полостей среднего уха жидкостью — экссудатом;
- появляется боль из-за давления экссудата на слизистую оболочку;
- незначительно повышается температура, состояние больного ухудшается.
Гнойный отит среднего уха (3-4 дня)
Этот этап воспаления среднего уха считается наиболее опасным, процесс сопровождается следующими признаками:
- боль в ухе становится невыносимой;
- боль усиливается при самом незначительном движении, повышающем давление в барабанной перепонке – при чихании, глотании, сморкании;
- боль передается в глаз, челюсть, зубы, шею;
- на этой стадии может наблюдаться воспаление надкостницы;
- ухудшается слух;
- отмечается пульсирующий, нарастающий шум в ухе;
- температура резко повышается;
- наблюдаются изменения в формуле крови, повышается СОЭ.
Стадия гнойного отита среднего уха опасна возможностью осложнений распространения гнойного экссудата из барабанной полости в полость черепа, во внутреннее ухо.
Постперфоративный острый гнойный отит (занимает в среднем 4 дня)
Стадия характеризуется проникновением гноя в наружный слуховой проход и нормализацией общего состояния. Симптомами воспаления уха на этой стадии являются:
Стадия рубцевания (продолжается около 5 дней)
На стадии рубцевания все проявления воспаления среднего уха стихают, остается дискомфортное ощущение в ухе – шум, щелчки, треск при глотании, жевании.
Общая продолжительность острого гнойного воспаления уха составляет 2 недели. Если болезнь длится более месяца, то она переходит в следующую фазу и диагностируется как хронический гнойный средний отит. Течение хронической формы воспаления уха сопровождается рецидивами.
Диагностика
- Сбор анамнеза, опрос больного;
- Осмотр пациента ЛОР-врачем;
- Исследование устья слуховой трубы при помощи эндоскопической медицинской техники;
- Пробы с камертонами – дифференциальная диагностика от поражения слухового нерва;
- Тимпанометрия – метод определения подвижности и целостности барабанной перепонки;
- Аудиометрия – исследования слуха.
 На начальных стадиях воспаления уха рекомендуют:
На начальных стадиях воспаления уха рекомендуют:
- сосудосуживающие капли – отривин, галазолин;
- вяжущие капли при сильном насморке;
- промывание с помощью катетера слуховой трубы антибиотиком одновременно с кортикостероидом;
- противовоспалительные препараты;
- жаропонижающие;
- болеутоляющие.
В гнойной стадии заболевания присоединяют к терапевтическим мероприятиям антибиотикотерапию. После перфорации барабанной перепонки и вытекания гноя проводят очищение слухового прохода от гноя.
На этой стадии не используют капли отипакс, отофа, спиртовый раствор 3% борной кислоты, эти лекарственные средства вызывают раздражение слизистой оболочки, края перфорации барабанной перепонки хуже срастаются.
Нельзя делать согревающие компресы без назначения врача — это может ухудшить и обострить состояние!
Осложнения острого воспаления
Осложнением служит спаечный процесс в среднем ухе или адгезивный средний отит. Нарушение целостности, перфорация барабанной перепонки, сопровождающаяся нагноением, характерна для другого осложнения острого отита – хронического гнойного отита. Болезнь может осложняться лабиринтитом, мастоидитом, менингитом, сепсисом.
Профилактика
В качестве профилактики острого воспаления среднего уха следует беречь уши от попадания воды, не переохлаждаться укреплять иммунитет, вовремя пролечивать заболевания носовых пазух, полости рта, посещать стоматолога, пролечивать зубы. А также правильно ухаживать за ушами, подробно в статье Как правильно ухаживать за ушами.
Чтобы предупредить перфорацию барабанной перепонки, к врачу нужно обращаться на первых стадиях отита, принимать лекарства только по предписанию врача.
При раннем обращении прогноз благоприятный. При позднем обращении за медицинской помощью увеличивается вероятность нарушения целостности барабанной перепонки, перехода воспаления в хроническую форму.