Лечение всех видов отита у детей
Лечение всех видов отита у детей
Признаки и симптомы отита
Основные симптомы:
- ребенок ощущает боль в ухе;
- снижается слух;
- ощущение заложенности уха;
- ощущение давления в ухе;
- улучшение слуха при изменении положения головы;
- появляется головокружение или головная боль;
- тугоухость, которая прогрессирует;
- эпизодические боли в области уха;
- сильная боль в ухе может отдавать в висок;
- периодическое вытекание гноя из уха;
- повышается температура;
- иногда возникает рвота.
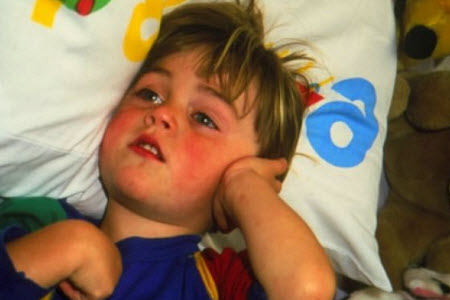
У детей до года единственными признаками болезни являются плач, беспокойное поведение и повышенная температура. Симптомы часто развиваются на фоне простудных заболеваний (через несколько дней).
У ребенка до года можно попытаться определить отит следующим образом: пальцем слегка надавить на отверстие слухового прохода. Если нажатие вызвало плач, то это подтверждает воспаление уха. Диагностировать отит на 100% может только специалист. Особенность строения детского уха такова, что инфекция быстро проникает в глубокие отделы. Она становится причиной энцефалита, менингита и других тяжелых заболеваний. Затяжной отит поражает сосцевидный отросток, расположенный позади уха. Развивается мастоидит.
Симптомы, подтверждающие возникшие осложнения при отите:
- постоянное и стильное гноетечение;
- ухудшение общего состояния;
- высокая температура.
Лечение острого отита у ребенка

Чтобы определить отит, надо обратиться к ЛОР врачу. Если у ребенка присутствуют вышеперечисленные симптомы, то визит к доктору откладывать нельзя. Диагностика заболевания связана с определенными сложностями. Ведь маленький ребенок не может точно объяснить характер боли.
Чтобы выявить воспаление уха, применяют следующие методы:
Для лечения отита используются лекарственные средства. Здесь очень важно своевременно распознать отит и начать процедуры. Это позволяет предупредить возникновение тугоухости и прочих осложнений.
Чем раньше начато лечение, тем выше его эффективность. Обычно применяется следующая стратегия:
- Обезболивание. Уменьшить боль помогает Парацетамол. Доза лекарства зависит от веса ребенка. Обезболивающий эффект дают ушные капли. Чаще всего назначается Отипакс. Лекарство закапывают в слуховой проход 3 раза в сутки. Устранить боль помогают различные компрессы.
- Чтобы уменьшить отечность и улучшить отток гноя, используют капли в нос. Это Нафтизин, Тизин, Санторин и Називин. Их применяют по инструкции. Антигистаминные средства также уменьшают отечность слуховой трубы. Их назначают, если отит возник на фоне аллергических реакций. Обычно детям рекомендуют давать Супрастин.
- Для устранения инфекции применяют антибиотики. Они являются необходимостью при гнойном отите. Очень эффективным считается препарат амоксициллин. Его принимают внутрь несколько раз в день. Если этот препарат не дают положительного результата, то назначают аугментин или цефуроксим. Отит лечат не менее недели. Если состояние ребенка улучшается, то терапию антибиотиками все равно продолжают. Практика показывает, что ранняя отмена препаратов приводит к рецидивам.
Если консервативное лечение не приводит к выздоровлению, то врачи вынуждены прибегать к хирургическому методу. Широкое распространение имеет шунтирование. Если же оно не дает никакого эффекта, то проводят парацентез. Этим термином обозначают разрез барабанной перепонки.
Какими еще методами лечат отит у детей?
При острой форме заболевания к лечебным мероприятиям добавляют физиотерапию:
- УВЧ;
- облучение лазером начального отрезка слуховой трубы;
- пневмомассаж.
Профилактикой отита является своевременное лечение и предупреждение ОРЗ. Кроме того, важно научить ребенка правильно очищать нос (выдувать поочередно содержимое правой и левой ноздри).
Острый катаральный отит у ребенка
При остром отите воспаление распространяется на слуховую трубу и сосцевидный отросток. Таким образом, страдают все отделы среднего уха.
Возбудителями катарального острого отита являются стафилококки, пневмококки и стрептококки прочие микроорганизмы. Если имело место переохлаждение или инфекционное заболевание, то организм ребенка ослаблен. Иммунная система не в состоянии дать отпор болезнетворным бактериям. Поэтому они легко проникают в глубокие отделы уха. Инфекция очень быстро распространяется, если ребенок неправильно сморкается. У детей до года слуховая труба широкая и короткая. Поэтому у них тоже часто развивается отит. Заболеванию способствует частое срыгивание и постоянное пребывание в горизонтальном положении.
Симптомы острого катарального отита:
- боль, заложенность и ощущение полноты в ухе;
- шум в ухе;
- снижение слуха.
При этой форме отита боль обычно ярко выражена. Она может нарастать постепенно и отдавать в виски или зубы. Боль также бывает ноющей и пульсирующей. Она усиливается при кашле, сморкании, чихании и глотании. Ребенок теряет аппетит и становится беспокойным. Если отит явился следствием ОРЗ, то он сопровождается повышенной температурой.
Катаральный отит лечат дома. Если у ребенка высокая температура, то ему назначают постельный режим. При появлении первых признаков осложнений необходима госпитализация. При остром отите врачи стремятся сначала устранить сильную боль. В ухо закапывают обезболивающие средства. Дальнейшая схема лечения определяется врачом индивидуально.
Средний отит у ребенка и его лечение
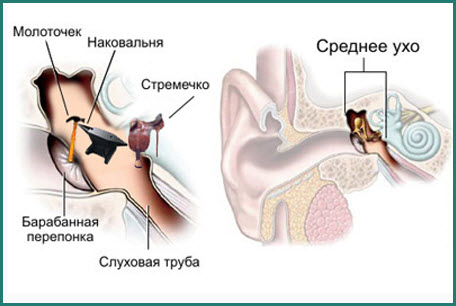
Под средним отитом понимают воспаление среднего уха. Как утверждает статистика, более 80% малышей страдает от этого заболевания. Половина из них имеют острый отит. Чаще всего он возникает у детей до трех лет.
Именно в этот период ухо малыша имеет анатомическое строение, которое способствует легкому проникновению инфекции. Поэтому результатом фарингитов, стоматитов и аденоидитов становится отит. У мальчиков это заболевание выявляют гораздо чаще, чем у девочек.
Острый средний отит начинается с боли. Она может иметь разную интенсивность. Некоторые дети жалуются на головную боль и шум в ухе. У ребенка снижается слух и повышается температура. Малыш становится вялым. У него может возникнуть рвота. У детей грудного возраста отит проявляется беспокойным сном, потерей аппетита и плачем. При разрыве барабанной перепонки гной поступает во внешний проход.
После разрыва резко возрастает количество гноя. Постепенно оно сходит на нет. Но это нельзя считать признаком выздоровления. В таком варианте отит становится хроническим. Чтобы предупредить отит, следует своевременно лечить заболевания носоглотки и носа. Если малыш испытывает проблемы с носовым дыханием и храпит во сне, то следует обратиться к ЛОР врачу. Своевременное лечение аденоидов предупредит возникновение отита.
Правильную схему лечения может определить только специалист. Самолечением увлекаться не стоит. Народные методы лечения отита можно использовать только в качестве вспомогательного средства. Во всем мире приняло лечить эту болезнь антибиотиками. Подходящее лекарство назначают после проведения обследования. Кроме того, врач назначает физиотерапию.
В домашних условиях можно попытаться снять боль в ухе. Хорошо помогает настойки мелиссы и листьев мяты перечной. Их закапывают в ухо несколько раз в сутки. Противовоспалительный эффект оказывает настой календулы. Боль можно снять с помощью масла лаванды.
Средний гнойный отит у ребенка
Это гнойное и острое воспаление среднего уха. При этом захватываются все отделы уха. Заболевание может протекать в разной форме. У некоторых малышей оно имеет минимум признаков. Другие дети страдают от сильных болей. Очень часто гнойный отит вызывает ухудшение общего состояния. После него остается спаечный процесс, тугоухость и тяжелые осложнения. При этом заболевании рекомендуется соблюдать постельный режим. Если есть подозрения на осложнение (мастоидит), то ребенка госпитализируют.
При остром гнойном отите больным назначают вяжущие и сосудосуживающие капли (нафтизин, протаргол, отривин, галазолин и другие). При этой форме отита недопустимо слишком сильно сморкаться. Сморкаться сразу обеими ноздрями также запрещено.
Экссудативный, гнойный, наружный, секреторный и хронический отит у ребенка и их лечение
Экссудативный отит (серозный, секреторный, хронический) встречается довольно часто.
- нарушение дренажной и вентиляционной функции евстахиевой трубы;
- хронические и острые болезни носа и носоглотки;
- бесконтрольный прием антибиотиков в период среднего гнойного отита;
- попадание в среднее ухо вирусов парагриппа и аденовирусов.
При экссудативной (серозной) форме воспаление среднего уха сопровождается появлением экссудата. Он постепенно заполняет барабанную полость и слуховую трубку. Его консистенция отличается вязкостью и густотой. Он блокирует функции уха.
Серозный (водянистый) экссудат постепенно превращается в гнойный, липкий и слизистый. Экссудативный отит довольно часто имеет трагическое последствие. Он может вызывать потерю слуха. Это становится причиной отставания ребенка от школьной программы. Иногда такой отит не сопровождается болью. Поэтому о нем можно не догадываться. Постепенно болезнь переходит в хроническую, возникают осложнения.
Больные жалуются на снижение слуха, а также полноту и шум в ушах. На первом этапе врачи стремятся восстановить вентиляционную функцию слуховой трубы. Они выполняют шунтирование и последующее введение лекарств. При этом используются средства, разжижающие экссудат. Далее его отсасывают. Также проводят продувание по Политцеру и пневмомассаж. Обязательно назначают антибиотики и сосудосуживающие капли (протаргол, диоксидин). Если болезнь протекает легко, то экссудат может стать серозным. Постепенно он исчезает и наступает выздоровление.
Хронический серозный отит протекает долгое время. Он характеризуется периодическим гноетечением и понижением слуха. В процессе обследования врач выявляет перфорацию перепонки. Применяются растворы диоксидина, протаргола, фурацилина и др. Детям до 5 лет назначают амоксициллин.
Секреторный отит характеризуется застоем жидкого секрета в среднем ухе. Если нарушена проходимость евстахиевой трубы, то возникает эта форма болезни. Лечение серозного отита всегда сопровождается устранением причины заболевания. Проводится лечение ринита, аденоидита и др. Пролечив полость носа, врачи отмечают значительное улучшение состояний пациента. Если же такие меры не приводят к выздоровлению, то специалисты прибегают к парацентезу.
Лечение отита у детей в домашних условиях
Малышам до года очень сложно подобрать домашнее эффективное средство лечения. Для детей после 2-х лет выбор методов лечения гораздо больше. Некоторые врачи настаивают на обязательном приеме антибиотиков при ушных инфекциях. Другие специалисты рекомендуют родителям наблюдать за симптомами в течении нескольких дней. Ведь многие ушные инфекции проходят практически незаметно и исчезают после применения народных средств.
Родителям советуют использовать болеутоляющие средства. Они оказывают противовоспалительное действие. Например: Мотрин, Адвил, Алив. Болеутоляющие средства незаменимы перед сном. Дозу препарата надо согласовывать с врачом. Аспирин детям давать категорически не советуют. Он вызывает побочные эффекты.
Домашнее лечение должно включать в себя теплые компрессы на область уха. Снизить боль поможет грелка. Ребенку надо обеспечить спокойный отдых. При отите обязательно надо использовать ушные капли. Их без разрешения врача давать не стоит. Только специалист может точно сказать, какое средство подойдет ребенку. В аптеках без рецептов продаются капли против отеков и антигистаминные средства. Они часто бывают малоэффективными при лечении отитов. Противоотечные лекарства нельзя давать детям до 2-х лет.
Первую стадию отита можно успешно преодолеть, если грамотно подойти к процессу лечения.
Используя народные средства, следует параллельно учитывать все рекомендации ЛОР врача. Это особенно важно, если ребенку были назначены антибиотики.
Какие домашние средства считаются самыми эффективными
- Крапива и шиповник. Ребенку надо давать отвар из этих растений. Шиповник содержит максимум полезного витамина С, а крапива прекрасно восстанавливает организм. Растения необходимо смешать в равных пропорциях. Отвар готовят на водяной бане около получаса. Его можно принимать без ограничений.
- Приготовьте сбор, взяв в равных частях следующие компоненты: листики малины, цветки, бузины, липу, листики черной смородины. Измельчите растения и сделайте отвар. Достаточно взять 1 большую ложку сбора. Залейте сырье кипятком и настаивайте минут 40. Его принимают внутрь несколько раз в день. Очень маленьким детям не следует давать этот напиток в больших количествах.
- Сделайте компресс на ухо. Смешайте водку с медом и намочите жидкостью марлю. Этот компресс нельзя выполнять при гнойной форме отита.
- Острый отит помогает вылечить обычный лук. Его сок надо смешать с водкой. Следует соблюдать пропорцию 1:4. Закапывайте это средство 2 раза в день по 2 капли. Можно также положить кашицу из лука в марлю. Сделайте тампон и вставьте его в ухо.
- Сорвите свежий листик герани. Тщательно разомните его в руках и заложите в ухо. Герань помогает уменьшить боль и воспаление.
Лечение отита домашними средствами надо согласовывать с врачом. Вовремя начав лечение, вы сможете добиться выздоровления.
Острый отит у детей: симптомы и лечение
Острый отит обычно формируется из-за воспалительного процесса в носоглотке: инфекционные агенты проникают в евстахиеву трубу ребенка, что приводит к местному развитию воспаления. То есть отит не бывает первичным заболеванием, обычно он является осложнением имеющегося инфекционного процесса в ЛОР-органах.
Чем острый отит отличается от других форм заболевания
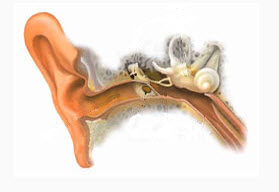
Ухо человека — парный орган, который включает следующие отделы:
- Наружное ухо, состоящее из ушной раковины и наружного слухового прохода, воспаление этой области называется наружным отитом.
Отит может быть острым и хроническим.
Если речь идет об остром отите, то в большинстве случаев имеется ввиду воспаление среднего уха или острый средний отит у детей. Острая форма заболевания характеризуется яркими клиническими проявлениями и жалобами со стороны больного. При оказании своевременной помощи отит проходит без осложнений.
Хронический отит обычно является следствием неправильно леченного в прошлом или недолеченного острого отита. Заболевание в хронической форме протекает циклически — клиническая картина время от времени обостряется и затихает. Основной признак хронического отита — снижение слуха. При отсутствии лечения слух будет ухудшаться дальше.
Что провоцирует отит у детей
Острый отит у детей встречается преимущественно в раннем возрасте. Это объясняется их высокой восприимчивостью к инфекциям из-за несовершенства иммунной системы и особенностями анатомического строения слуховой трубы, которая имеет меньшую длину и более широкое пространство без каких-либо изгибов. Это существенно облегчает задачу проникновения болезнетворной флоры к области барабанной перепонки.
- Воспалительный процесс в верхнем отделе носоглотки бактериальной или вирусной природы. Болезнетворная флора распространяется через слуховой канал в евстахиеву трубу. На фоне воспаления экссудат из барабанной перепонки выйти не может, что становится причиной острой формы отита.
- Неправильная позиция ребенка во время кормления. Если грудничок находится на спине, молоко или молочная смесь могут затекать при кормлении в среднее ухо и вызвать в нем воспаление.
- Слабая иммунная система.
- Переохлаждение или перегрев организма.
- Наличие аденоидов.
- Грибковые инфекции.
- Пассивное курение.

Острый отит у детей имеет несколько стадий развития, каждая из которых отличается своими клиническими признаками. Но совсем не обязательно, что заболевание пройдет по определенному сценарию. Если лечение будет начато своевременно, заболевание будет обратимым.
Начальная стадия — доперфоративная
В самом начале заболевания появляются симптомы интоксикации организма и выраженные болевые ощущения в области уха. Эта стадия может длиться от нескольких часов до нескольких дней. Боль объясняется раздражением языкоглоточного и троичного нерва. Она может отдавать в висок или зубы. У ребенка снижается слух, так как слуховые косточки в барабанной перепонке из-за ее воспаления теряют нормальную подвижность.
На доперфоративной стадии начинает скапливаться гной, но прорыва барабанной перепонки пока не происходит. Она увеличивается в размерах, воспаляется и краснеет. Болевые ощущения постепенно нарастают, особенно в положении лежа или при наклоне головы в сторону. В этот момент, если врач осмотрит ребенка, он увидит утолщение барабанной перепонки и гнойное содержимое, просвечивающее под ней.
Перфоративная стадия
Скопившийся гной прорывает барабанную перепонку и выходит наружу. Изначально слизисто-гнойных выделений появляется много, особенно в первые часы прорыва, иногда в них обнаруживаются следы крови. Но одновременно с этим боль начинает стихать, температура снижается, проходят признаки интоксикации.
Осмотрев ребенка на перфоративной стадии, врач с помощью отоскопа увидит травмированную барабанную перепонку и пульсирующее выведение из нее гноя. Постепенно количество выделений сокращается. Эта стадия длится до 7 дней.
Обычно на этой стадии острого отита у детей перепонка повреждается незначительно, только если заболевание не возникло во время туберкулеза, скарлатины или кори. В этих случаях перфорация может произойти не наружу, а в черепную коробку, что чревато развитием сепсиса и гибелью человека.
Репаративная стадия
Последняя стадия отита, во время которой место перфорации рубцуется. С этого момента больше нет выделений гноя, слуховые способности приходят в норму. Снижается отечность и воспаление барабанной перепонки. В процессе отоскопии врач видит ее блеск и четкие очертания.
Если перфорация оказалась минимальной — не больше 1 мм, она затягивается без рубцевания тканей. Если прорыв имел внушительные размеры, формируется фиброзная ткань, иногда — отложения солей.
Диагностика
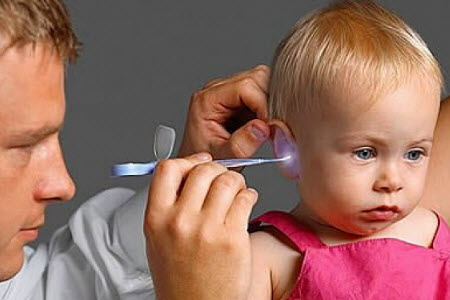
Дети постарше могут рассказать родителям о боли в ухе. Если ребенку еще нет 2 лет, указывать на боль он будет плачем и выраженным беспокойством, твердым отказом от пищи, реже — рвотой и диареей. Чтобы определить отит, нужно нажать на козелок уха. Усилившийся при этом плач ребенка безошибочно подтверждает предполагаемый диагноз.
Любое подозрение на развитие заболевания требует срочной консультации у педиатра или отоларинголога.
Как специалист ставит диагноз? У него имеется ушное зеркало — специфическое приспособление, благодаря которому врач видит все изменения, возникшие в наружном слуховом проходе и барабанной перепонке.
Чем раньше начать лечение острого отита у детей, тем лучше будет результат. Чаще всего врач следует комплексной схеме.
Уменьшить проявления боли помогут препараты на основе Парацетамола. Доза медикамента зависит от веса ребенка. Кроме того, врач при отите может назначить Димексид, который обладает выраженным местным противовоспалительным и обезболивающим действием. В разбавленном виде Димексид вводится в полость уха с помощью ватных турунд на 30 минут.
Успешно устраняют болевые ощущения в ухе ушные капли, например, Отипакс, которые одновременно являются местным антибиотиком. В слуховой проход нужно закапывать по 3 капли в день.
Лечение инфекции проводится с помощью антибиотиков. Чаще всего назначается Амоксициллин. Препарат принимают перорально в течение 5 дней по индивидуальной схеме. Дозировка Амоксициллина зависит от веса и возраста ребенка. Если спустя 2-3 дня эффект от лечения Амоксициллином отсутствует, врач может заменить препарат на Аугментин или Цефтриаксон.
Антибактериальная терапия острого отита у детей должна проводиться не менее 7 дней. В случае улучшения состояния ребенка курс лечения ни в коем случае не отменяют, так как преждевременная отмена препаратов может стать причиной рецидива заболевания через короткий промежуток времени.
Устранить заложенность носа, нормализовать дыхание и улучшить отток гнойного содержимого из уха могут капли с сосудосуживающим эффектом: Санорин, Тизин и др. Применяются они не более 7 дней в дозировке, рекомендованной врачом. Убрать отечность слуховой трубы помогают противоаллергические препараты — Супрастин, Лоратадин и др. Они назначаются в комплексе с общей терапией.
Если медикаментозное лечение не помогает, и болезнь продолжает прогрессировать, ребенку требуется помощь хирурга. Чаще всего прибегают к шунтированию или парацентезу (разрезу барабанной перепонки).
Дополнительным методом лечения острого отита является физиотерапевтическое воздействие: УВЧ, пневмомассаж.
Профилактика острого отита
При классическом течении острого отита и оказании ребенку своевременной медицинской помощи вскоре наступает период выздоровления с полной нормализацией слуховых способностей. Если не будут устранены провоцирующие заболевание факторы, отит может рецидивировать или перейдет в хроническую форму.
Профилактика отита требует укрепления иммунной защиты, исключения травм наружного слухового прохода и барабанной перепонки инородными предметами (ватными палочками, шпильками и пр.), обучение ребенка правильному сморканию. Также требуется обязательное лечение имеющихся заболеваний ЛОР-органов, в том числе и хирургическое, если маленький пациент страдает аденоидами, полипами носа и другими проблемами.
Нельзя лечить ребенка самостоятельно, поскольку отит — это серьезное заболевание, которое чревато потерей слуха. При первых признаках неблагополучия ребенка должен обследовать педиатр или отоларинголог.
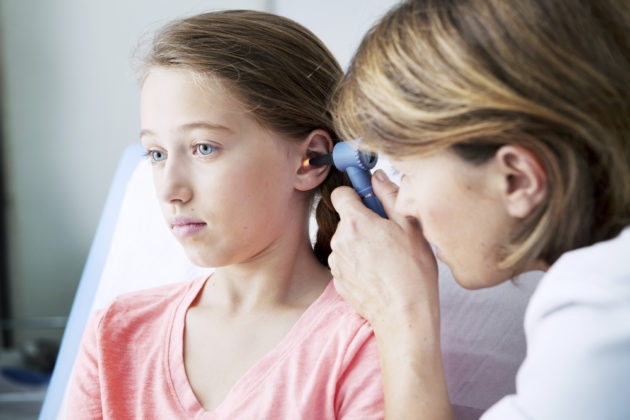
Средний отит
Воспаление среднего уха называется средним отитом. Эта форма заболевания наиболее распространена в детском возрасте — на первом году жизни он возникает у каждого второго ребенка. При этом отмечено, что мальчики болеют чаще девочек. Различают гнойный, серозный и катаральный средний острый отит у детей.
Катаральный средний отит характеризуется острым течением болезни на фоне воспалительного процесса в слуховой трубе, барабанной перепонке и сосцевидном отростке. При несвоевременно проведенном лечении катаральный средний отит опасен потерей слуха в полном объеме. Симптоматика заболевания достаточно яркая, поэтому катаральный отит отличается от других форм среднего отита. Если не начать лечение, заболевание может перейти в гнойную форму.
Серозный отит отличается слабой симптоматической картиной и скоплением в ухе негнойного экссудата. Жидкость скапливается в барабанной полости, это вызывает ощущение давления и заложенность уха, незначительное снижение слуховых возможностей. Острый средний серозный отит у детей опасен переходом болезни в гнойный отит и необратимыми осложнениями в виде снижения слуха и дискомфорта в ушах.
При среднем отите больные часто жалуются на ушную боль стреляющего характера. Во время осмотра врач обнаруживает характерные признаки воспаления в среднем ухе, в запущенных случаях — скопление и выделения гноя или острый гнойный средний отит у детей.
Как избежать осложнений?
Грамотно организованное лечение и хорошее состояние иммунной системы способствуют полному выздоровлению при остром отите, в том числе восстановлению временного снижения слуха.
Чтобы избежать осложнений при отите, таких как мастоидит, гнойный лабиринт и сепсис, рекомендуется соблюдать следующие требования:
- вовремя обращаться к врачу при появлении первых симптомов заболевания;
- исключить негативные внешние факторы хотя бы на время лечения, не курить возле ребенка, не допускать сквозняков, переохлаждений;
- заниматься укреплением иммунной системы и лечением фоновых заболеваний, которые являются первопричиной острого отита.
Прогноз при неосложненной форме острого отита и его адекватном лечении будет благоприятным. Если заболевание рецидивирует, нужно показать ребенка иммунологу и эндокринологу. Также настоятельно рекомендуется получить консультацию педиатра об особенностях ухода за ребенком, в том числе по купанию и кормлению малыша.
Отит у детей

Отит у детей – воспалительное поражение наружного (наружный отит), среднего (средний отит) или внутреннего уха (лабиринтит). Отит у детей сопровождается острой болью и заложенностью в ухе, снижением слуха, истечением гноя, беспокойством ребенка, высокой температурой тела. Диагностика отитов у детей проводится детским отоларингологом на основании отоскопии, бактериологического посева из уха. Лечение отита у детей может включать антибактериальную терапию (местную и общую), физиотерапию, промывание среднего уха, при необходимости – парацентез барабанной перепонки, шунтирование барабанной полости.
Отит у детей

Воспалительные заболевания уха (отиты у детей) – наиболее частая патология в педиатрии и детской отоларингологии. В раннем детском возрасте отит переносят около 80% детей, а 7 годам – 90-95%. Течение и исход отита у детей может быть различным; довольно часто заболевание приобретает рецидивирующее течение, а в тяжелых случаях приводит к опасным отогенным осложнениям (отоантриту, параличу лицевого нерва, экстра- и субдуральным абсцессам, менингиту, энцефалиту, сепсису и др.). В четверти случаев отит, перенесенный ребенком в детском возрасте, служит причиной развития тугоухости у взрослых.
Классификация отита у детей
В зависимости от уровня воспаления различают наружный отит, средний отит и внутренний отит (лабиринтит) у детей. Нередко, начавшись в наружном ухе, воспалительный процесс распространяется на более глубокие отделы, т. е. наружный отит переходит в средний, а средний – во внутренний.
При наружном отите у детей поражается ушная раковина и наружный слуховой проход. Наружный отит у детей может протекать в двух формах – ограниченной (фурункул наружного слухового прохода) и диффузной (воспаление наружного уха на всем протяжении).
Течение среднего отита у детей может быть острым, рецидивирующим и хроническим. По характеру образующегося воспалительного экссудата острый средний отит у детей может быть катаральным или гнойным. Острый средний отит у детей проходит 5 стадий: острого евстахиита, острого катарального воспаления, доперфоративную стадию гнойного воспаления, постперфоративную стадию гнойного воспаления и репаративную стадию.
Лабиринтит может протекать остро или хронически; в форме серозного, гнойного или некротического воспаления; носить ограниченный или диффузный характер.
Причины отита у детей
Причиной наружного отита у детей является инфицирование волосяных фолликулов хрящевого отдела наружного слухового прохода. К развитию инфекции предрасполагают ссадины и царапины наружного уха, сахарный диабет, гноетечение, сопровождающее средний отит у детей. Возбудителями наружного отита у детей чаще всего служат синегнойная палочка, кишечная палочка, протей, стафилококк; в 20% случаях – грибки.
Средний отит обычно выступает осложнением ОРВИ у детей (аденовирусной инфекции, гриппа), детских инфекций (кори, скарлатины, дифтерии). Нередко средний отит является спутником другой ЛОР-патологии детского возраста: аденоидов и аденоидитов, ринитов, синуситов, ангин, тонзиллитов, фарингитов, инородных тел уха, атрезии хоан и т. д. Со стороны наружного слухового прохода внедрение инфекции в среднее ухо возможно при травме барабанной перепонки. Средний отит может развиваться даже у новорожденных детей при инфицировании от матери, больной маститом, пиелонефритом, эндометритом и др. При микробиологическом исследовании отделяемого из уха чаще высевается пневмококк, гемофильная палочка, моракселла, гемолитический стрептококк, грибковые возбудители.
Внутренний отит у детей чаще всего возникает как осложнение гнойного воспаления среднего уха или других бактериальных инфекций – гайморита, менингита и пр.
Частому возникновению отитов у детей способствует незрелость естественного иммунитета, недоношенность, гипотрофия, экссудативный диатез, аллергии, бронхолегочная патология, авитаминозы, рахит. Особую роль играют местные анатомические факторы: слуховая труба у детей более короткая и широкая, чем у взрослых, практически не имеет изгибов, расположена горизонтально по отношению к носоглотке.
Симптомы отита у детей
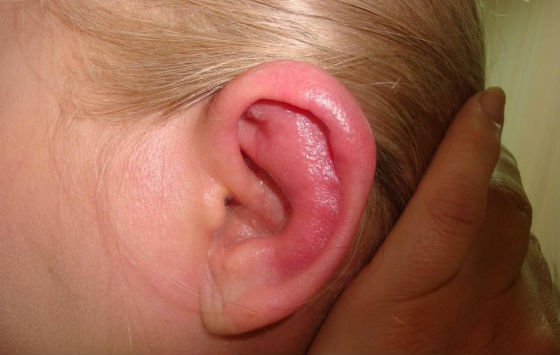
Фурункул уха и диффузный наружный отит у детей проявляется повышением температуры тела и сильной локальной болью, которая усиливается при разговоре, пережевывании пищи, при надавливании на козелок. При осмотре обнаруживается покраснение слухового прохода, который за счет отека становится щелевидно суженным, регионарный лимфаденит.
Начало острого среднего отита у детей сопровождается резкой болью в ухе, высокой температурой тела (до 38-40 °С), снижением слуха, общей интоксикацией. Грудные дети становятся беспокойными, беспрерывно плачут, качают головой, прижимаются больным ухом к подушке, трут ушко рукой. Часто малыши отказываются от еды, поскольку сосание и глотание усиливают болевые ощущения. Периоды беспокойства у ребенка могут сменяться угнетенным состоянием; у детей младшего возраста часто возникают понос, срыгивания и рвота.
После перфорации барабанной перепонки уменьшается боль, спадает температура, снижается интоксикация, но понижение слуха сохраняется. На данной стадии среднего отита у детей появляются гнойные выделения из уха (оторея). Вслед за прекращением экссудации все симптомы острого среднего отита у детей исчезают, происходит рубцевание перфорации и восстановление слуха. Острый средний отит у детей длится около 2-3-х недель. В детском возрасте нередко встречаются бурно протекающие и латентные средние отиты.
Рецидивирующие средние отиты у детей повторяются несколько раз в течение одного года после полного клинического выздоровления. Чаще всего новый эпизод заболевания возникает на фоне рецидивирующей пневмонии, вирусной инфекции, расстройств пищеварения, снижение иммунитета. Течение рецидивирующего отита у детей более легкое; сопровождается легкой болью, ощущением заложенности в ухе, слизистыми или слизисто-гнойными выделениями из уха.
Экссудативный средний и адгезивный отит у детей протекают со слабовыраженной симптоматикой: шумом в ухе и прогрессирующим снижением слуха.
Хронический гнойный средний отит у детей характеризуется наличием стойкой перфорации барабанной перепонки, периодическим или постоянным гноетечением и прогрессирующей тугоухостью. При обострении отита у ребенка происходит повышение температуры, появление признаков интоксикации, усиление выделений из уха и болевых ощущений. Заболевание встречается у половины взрослых, часто болевших отитом в детстве.
Осложнения отита у детей
Осложнения отита у детей развиваются при поздно начатом или неправильном лечении, либо в случае крайне тяжелого течения инфекции. При этом наиболее часто развивается воспаление внутреннего уха (лабиринтит), который сопровождается головокружением, шумом в ушах, снижением или полной потерей слуха, нарушением равновесия, тошнотой и рвотой, нистагмом.
К числу осложнений среднего отита у детей относятся поражения височной кости (зигоматицит, мастоидит), паралич лицевого нерва. При распространении инфекции вглубь черепа возможно возникновение внутричерепных осложнений — менингита, энцефалита, абсцессов мозга, сепсиса.
На фоне хронического течения среднего отита уже через несколько лет у детей может развиться стойкая тугоухость, связанная с рубцовыми процессами в барабанной перепонке и звуковоспринимающем аппарате. Это в свою очередь неблагоприятно влияет на формировании речи и интеллектуальное развитие ребенка.
Диагностика отита у детей
Дети с начальными проявлениями отита часто попадают на прием к педиатру, поэтому крайне важно своевременно выявить ушную инфекцию и перенаправить ребенка на консультацию к детскому отоларингологу.
Поскольку отиту часто сопутствует другая ЛОР-патология, дети нуждаются в полном отоларингологическом обследовании. В ряду инструментальных методов диагностики главное место принадлежит отоскопии, которая позволяет осмотреть барабанную перепонку, увидеть ее утолщение, инъекцию, гиперемию, выпячивание либо перфорацию и гноетечение. При перфоративном среднем отите у детей берется экссудат для бактериологического исследования.
При рентгенографии височных костей может обнаруживаться снижение пневматизации полостей среднего уха. В диагностически неясных случаях проводится КТ височных костей.
В случае рецидивирующего или хронического отита у детей важное значение приобретает исследование слуховой функции с помощью аудиометрии или акустической импедансометрии, определение проходимости слуховой трубы.
При подозрении на развитие внутричерепных осложнений дети с отитом должны быть осмотрены детским неврологом.
Лечение отита у детей
При наружном отите у детей, как правило, ограничиваются консервативным лечением: тщательным туалетом уха, введением турунд со спиртовыми растворами, локальным инфракрасным облучением. Если в течение 2-3 дней воспаление не стихает, прибегают к вскрытию фурункула слухового прохода.
При среднем отите детям назначаются осмотически активные (феназон+лидокаин) и антибактериальные (содержащие рифампицин, норфлоксацин, ципрофлоксацин) ушные капли. Для уменьшения воспаления и снятия болевого синдрома используются анальгетики и НПВС. С целью купирования аллергического компонента показаны антигистаминные препараты. При затруднении носового дыхания необходимо проведение анемизации полости носа, закапывание сосудосуживающих капель в нос. Системная антимикробная терапия при отитах у детей чаще всего проводится пенициллинами, фторхинолонами, цефалоспоринами, макролидами.
При неперфоративном гнойном отите у детей возникает необходимость проведения парацентеза барабанной перепонки для обеспечения оттока гнойного секрета из барабанной полости наружу. Ведение отита у детей в постперфоративной стадии предполагает очищение наружного слухового прохода от гноя турундами, промывание среднего уха лекарственными препаратами.
После стихания острых явлений с целью улучшения функции слуховой трубы проводится продувание ушей по Политцеру, пневмомассаж барабанной перепонки. В комплекс лечебных мероприятий включают различные физиопроцедуры: УВЧ, УФО, СВЧ-терапию, лазеротерапию, электрофорез, ультрафонофорез.
При экссудативном отите у детей для удаления секрета может потребоваться проведение тимпанопункции, миринготомии, шунтирования барабанной полости, ревизионной тимпанотомии. Если консервативное лечение адгезивного среднего отита у детей оказывается неэффективным, а тугоухость прогрессирует, возможно выполнение тимпанопластики с протезированием разрушенной слуховой косточки.
Профилактика отита у детей
При типичном течении острого наружного и среднего отита у детей, а также своевременной комплексной терапии наступает выздоровление с полным восстановлением слуховой функции. При сохранении предрасполагающих причин возможно рецидивирующее и хроническое течение отита у детей с тяжелыми последствиями.
Профилактика отита у детей требует повышения общей резистентности организма, исключения травматизации наружного слухового прохода и барабанной перепонки посторонними предметами (ватными палочками, спичками, шпильками и пр.), обучение ребенка правильному сморканию. При выявлении у ребенка сопутствующих заболеваний ЛОР-органов необходимо их лечение, в т. ч. плановое хирургическое вмешательство (аденотомия, тонзиллэктомия, полипотомия носа и т. д.).
Не следует заниматься самолечением отита у детей; при жалобах, указывающих на воспаление в ухе, ребенок незамедлительно должен быть проконсультирован детским специалистом.
Отит у детей: симптомы и лечение
Отит (воспаление уха) – довольно частое заболевание у детей, особенно в раннем возрасте. Поскольку основной симптом данного недуга — мучительная боль в ухе, родителям важно знать, как облегчить страдания ребенка. Все отиты делят на наружные, средние и внутренние (но внутренний отит называют чаще лабиринтитом). При появлении у ребенка таких симптомов, как сильная боль в ухе, выделений из уха и подобных, следует немедленно обратиться к врачу отоларингологу (ЛОРу) за назначением лечения, самолечение может быть опасно!
Наружный отит
Наружный отит развивается при попадании инфекции в кожу слухового прохода, например, при постоянном контакте с водой во время плавания. Он может возникнуть при выполнении гигиенической процедуры (чистки ушей). Появляются отек и покраснение кожи в наружном слуховом проходе. В некоторых случаях может появиться отделяемое из слухового прохода.
Поражение наружного уха может происходить при рожистом воспалении, когда стрептококк проникает через микротрещины кожи. Внезапно повышается температура до высоких цифр, это сопровождается ознобом, малыш отказывается от еды. Кроме покраснения и отека, на коже ушной раковины и в наружном слуховом проходе могут появиться волдыри.
Наружный отит может развиться и при фурункуле или воспалении волосяного фолликула в случае сниженной сопротивляемости организма ребенка. При наружном осмотре фурункул не виден. Он вызывает боль в ухе, усиливающуюся при жевании, при прикосновении к козелку (выступу над мочкой уха). Околоушные лимфоузлы увеличиваются. По прошествии нескольких дней фурункул созревает, и гнойник вскрывается, тогда боль уменьшается. Своевременное начало лечения наружного отита приводит к благоприятному исходу заболевания.
Средний отит
По характеру течения средний отит может быть острым и хроническим. Различают серозный и гнойный острый средний отит.
Причин возникновения среднего отита несколько:
- воспалительный процесс в носоглотке: инфекция в ухо проникает через широкую и горизонтально расположенную у детей слуховую трубу (евстахиеву трубу), соединяющую носоглотку с ухом; нарушается отток жидкости из среднего уха через воспаленную слуховую трубу, жидкость скапливается в среднем ухе и инфицируется;
- нарушение температурного режима (переохлаждение или перегревание ребенка);
- неправильное кормление малыша (в положении лежа на спине): грудное молоко или смесь могут попадать в среднее ухо из носоглотки;
- наличие аденоидов;
- слабость иммунной системы ребенка, особенно при искусственном вскармливании.
Начало заболевания острое, внезапное, чаще ночью. Маленький ребенок просыпается от выраженной боли в ухе и пронзительно кричит, плачет, не переставая. Температура может достигать 40 ˚ С, иногда появляется рвота и послабление стула. Малыш вертит головкой, может тереть или прикрывать ладошкой больное ухо, не давая к нему прикоснуться.
Когда ребенок спит, можно попробовать слегка нажать на козелок. Если ребенок отодвигает головку, морщится или заплачет, то это подтверждает воспаление уха, и следует незамедлительно обратиться к врачу.
Попытки родителей самостоятельного лечения ребенка могут привести к осложнениям: распространению инфекции на воздухоносную пазуху в заушной области. Сроки появления этого осложнения (мастоидита) различны, вскоре после начала заболевания или спустя какое-то время.
При серозном, или катаральном отите жидкость скапливается в среднем ухе, что приводит к снижению слуха. Основным проявлением катарального отита является выраженная боль, из-за которой ребенок не спит, теребит рукой ушко. Если процесс односторонний, то малыш старается принять вынужденное положение: лежа на стороне поражения.
Боль усиливается при глотании, поэтому ребенок отказывается от еды. Во время осмотра врач видит покраснение и выпячивание барабанной перепонки. При своевременно начатом лечении такое воспаление проходит спустя несколько дней.
Острый гнойный средний отит
Острый катаральный отит может быстро (даже в течение первых суток) перейти в гнойный. Появляются гнойные выделения из уха, свидетельствующие о том, что прорвалась барабанная перепонка, и гной вытекает в ушной канал. Боль в ухе при этом уменьшается.
Появление из уха гнойных выделений – показание для срочной медицинской помощи. Следует заложить в ушко ребенку скатанный из бинта фитилек (турунду), надеть шапочку и идти к врачу.
В некоторых случаях врач сам делает прокол (парацентез, или пункцию) барабанной перепонки, чтобы обеспечить отток гноя через отверстие прокола. Заживление на месте пункции происходит потом в течение 10 дней. В это время проводится тщательный уход за ушком маленького пациента.
Хронический средний отит
Переход отита в хроническую форму чаще всего отмечается при пониженной сопротивляемости организма в результате наличия сопутствующей патологии (рахит, частые простудные заболевания, сахарный диабет, искривление перегородки носа, аденоиды и др.).
Основные симптомы хронического среднего отита:
- длительное незарастание отверстия на барабанной перепонке;
- выделение гноя из уха, повторяющееся периодически;
- понижение слуха (интенсивность которого нарастает при длительном процессе);
- волнообразное течение заболевания.
Осложнения отита
При несвоевременно начатом лечении или молниеносном течении процесса могут развиваться серьезные осложнения:
- парез лицевого нерва;
- тугоухость;
- мастоидит (воспаление сосцевидного отростка височной кости);
- менингит (воспаление мозговых оболочек);
- поражение вестибулярного аппарата (органа, реагирующего на изменение положения тела и головы в пространстве).
Особенности течения отита у детей до года
Острые респираторные заболевания у детей до года часто могут осложняться отитом. Поскольку малыш не может объяснить, что у него болит, мама должна внимательно наблюдать за больным ребенком, чтобы не пропустить начало отита.
Чаще всего основным признаком воспаления уха у маленьких детей становится резкое беспокойство, внешне словно бы и необоснованное. Младенец становится капризным, часто громко плачет. Плач усиливается при случайном прикосновении к уху. Сон становится беспокойным: среди ночи малыш может проснуться с криком.
Ухудшается и аппетит: во время кормления ребенок, сделав 2-3 глотка, вдруг бросает грудь матери или бутылочку со смесью и «закатывается» плачем. А связано это с тем, что при сосании и глотании боль в ухе усиливается.
Иногда у детей до года при отите отмечаются рвота и понос; возможны судороги.
Особенности лечения отита у детей до года заключаются в том, что ушные капли не назначаются, а в нос закапывается только 0,01% Називин.
В остальном лечение проводится так же, как и у старших детей (см. ниже).
Лечение отита у детей
Обращение к врачу-отоларингологу обязательно в любом случае возникновения у ребенка болей в ухе. Если же из уха появились выделения (особенно – гнойные), обращаться за медицинской помощью следует немедленно.
Лечение отита проводится амбулаторно. Госпитализация показана только в случае тяжелого течения заболевания.
Что можно сделать в домашних условиях?
Не следует ни в коем случае заниматься самолечением. Перед посещением врача можно лишь самостоятельно дать ребенку жаропонижающее средство в возрастной дозировке (Парацетамол, Нурофен; старшим детям – Нимесулид и др.). Эти препараты уменьшат и боль в ухе.
Следует также очистить для свободного дыхания носовые ходы (дать ребенку осторожно высморкаться, а у младших детей – отсосать слизь из носа спринцовкой).
Ушные капли до осмотра врача закапывать опасно, так как в случае уже наступившего прорыва барабанной перепонки капли могут попасть в полость среднего уха и повредить слуховой нерв или слуховые косточки, что приведет к тугоухости. Лучше вместо прямого закапывания капель использовать турунду из бинта: вставить ее осторожно в наружный слуховой проход, и капнуть на бинт 3-4 капли теплого (подогретого) 3% борного спирта.
После осмотра ребенка врачом нужно выполнять дома все врачебные назначения:
- закапывать в ухо специальные капли;
- при необходимости давать таблетки антибиотиков;
- делать компрессы на больное ухо;
- прогревать ухо синей лампой или мешочком с нагретой солью;
- очищать нос ребенка для свободного дыхания;
- обеспечить правильный уход за ребенком.
Закапывание капель в ухо
Врач после осмотра назначит ребенку капли в ухо, оказывающие и обезболивающее, и противовоспалительное действие (например, Отипакс или Отинум). Закапывать эти капли нужно в подогретом виде, иначе холодная жидкость усилит боль в ухе.
Можно нагреть сначала пипетку в горячей воде, а потом уже набирать в нее капли. Если флакон с каплями имеет пипетку-дозатор, то нужно перевернуть флакон, закрыть колпачок и подогреть в горячей воде только ту часть раствора лекарства, которая поступила в пипетку. Затем колпачок снять и закапать лекарство в ухо или на марлевую турунду, вставленную в ухо.
Если врач разрешил прямое закапывание лекарства в уши, то предварительно нужно согреть пузырек в руке, уложить ребенка на спину и повернуть его голову набок. Слегка оттянув ушную раковину вверх и кзади, закапать 3-4 капли в ушной канал (слуховой проход). Желательно, чтобы ребенок полежал несколько минут в таком положении. Если этого не удалось достичь, то надо заложить в ухо кусочек ваты.
Компрессы на ухо
При остром катаральном отите врач может назначить водочный или полуспиртовый компресс (при выделении гноя из уха любые компрессы противопоказаны!).
Правила наложения компресса:
- взять марлевую салфетку в 4 слоя, размер которой на 2 см выходит за ушную раковину, сделать посредине разрез;
- смочить салфетку в полуспиртовом растворе (спирт, наполовину разбавленный водой) или в водке, слегка отжать, наложить на ушную область (ушную раковину просунуть в разрез на салфетке);
- поверх салфетки наложить компрессную бумагу (ее размер должен быть больше размера салфетки);
- сверху наложить слой ваты, размер которого больше размера бумаги;
- закрепить компресс платком;
- держать компресс 3-4 часа.
Другие способы прогревания уха
Можно проводить прогревание больного уха ребенку с катаральным отитом с помощью рефлектора с синей лампой. Сеанс такого прогревания длится 10-15 минут и проводится 2-3 раза в день.
Эффективное прогревание обеспечивается и мешочком с солью, предварительно нагретой на сковороде. Мешочек должен приятно греть, но не обжигать, поэтому температуру его нужно оценить рукой, прежде чем прикладывать к уху ребенка. Возле уха мешочек с солью держат также 10-15 минут.
В зависимости от стадии болезни отоларинголог может назначить дополнительные физиотерапевтические методы лечения: УФО (ультрафиолетовое облучение), электролечение (УВЧ), лазерные излучения.
Обеспечение свободного носового дыхания
Важным моментом лечения отита является обеспечение ребенку свободного дыхания через нос. Можно освобождать носовые ходы малыша с помощью ватных жгутиков, смачивая их детским маслом. Можно использовать для отсасывания слизи из носовых ходов маленькую спринцовку, но делать это очень осторожно.
При резком отсасывании создается отрицательное давление в полости носа, и это может привести к кровоизлиянию в полости среднего уха и отслоению слизистой. Детей старшего возраста следует научить правильно высмаркивать выделения из носа: сморкаться нельзя в обе ноздри одновременно, а только поочередно. По назначению врача используются сосудосуживающие капли в нос, которые обеспечат не только свободное дыхание через нос, но и проходимость слуховой трубы.
Туалет уха
При гнойном отите важно регулярно проводить туалет уха. Эту процедуру проводит врач или опытная медсестра; родителям самостоятельно пытаться очистить ухо ребенка строго воспрещено.
Врач удаляет гной с ушной раковины и из слухового прохода с помощью зонда с накрученной на него ватой. При этом он оттягивает ухо ребенка вниз и назад.
После удаления гноя проводится обработка уха дезинфицирующими средствами (перекись водорода 3% раствор), а затем закапывание раствора антибиотика, Диоксидина, Софрадекса и др.
Антибиотики при отите
Антибиотики назначают детям при гнойном отите (внутрь или в виде инъекций). Выбор антибактериального препарата осуществляет врач, исходя из чувствительности выделенного возбудителя.
Родители должны соблюдать назначенную дозировку и длительность курса лечения (не меньше 5-7 дней), чтобы не допустить осложнения заболевания и предотвратить переход отита в хроническую форму.
Острый средний отит у детей
- Что такое Острый средний отит у детей
- Что провоцирует Острый средний отит у детей
- Патогенез (что происходит?) во время Острого среднего отита у детей
- Симптомы Острого среднего отита у детей
- Диагностика Острого среднего отита у детей
- Лечение Острого среднего отита у детей
- К каким докторам следует обращаться если у Вас Острый средний отит у детей
Что такое Острый средний отит у детей
Острый средний отит — воспаление среднего уха (барабанной полости, слуховой трубы и системы воздухоносных клеток сосцевидного отростка).
Распространенность. Это одно из самых распространенных заболеваний в педиатрической практике, составляет около четверти всех заболеваний уха. В возрасте до 1 года каждый 2-й ребенок заболевает острым средним отитом; до 3 лет 90% детей хотя бы однажды перенесли острое воспаление среднего уха.
Многие дети заболевают острым средним отитом неоднократно, в течение года жизни у 20% детей троекратно наблюдался воспалительный процесс.
Что провоцирует Острый средний отит у детей
Острый средний отит может быть бактериального происхождения. Правильная ориентировка в довольно разнообразном микробном пейзаже содержимого среднего уха имеет очень важное значение. При назначении терапии следует знать активность различных антибактериальных препаратов в отношении наиболее часто встречающихся возбудителей. Необходимо учитывать частое высевание штаммов, устойчивых к антибиотикам. Микрофлора при остром среднем отите довольно разнообразна, но преобладает кокковая флора. Типичная картина микрофлоры при острых средних отитах: Streptococcus pneumoniae — 32%, Haemophilus influenzae — 22%, Moraxella catarhalis — 16%, Streptococcus heamoliticus — 2%, стерильный посев (непатогенные микроорганизмы) — 25%.
Определенная роль отводится вирусной, особенно аденовирусной инфекции. Вирус чаще определяется тогда, когда острый средний отит у ребенка возникает во время эпидемической вспышки гриппа.
Причиной среднего отита может быть также грибковая инфекция.
Несколько лет назад при вакцинации детей пероральной вакциной против туберкулеза довольно часто отмечались своеобразные БЦЖ-отиты с характерным вялым течением, нормальной температурой и образованием грануляций в ухе.
Патогенез (что происходит?) во время Острого среднего отита у детей
Заболевание возникает чаще в детском, а точнее грудном и раннем детском возрасте, вследствие влияния местных и общих факторов.
Общие факторы: детские инфекционные заболевания (ОРВИ, скарлатина, дифтерия, корь), в том числе аденовирусные и грибковые; недостаточность естественного иммунитета; возникновение отитов в родах, в раннем периоде новорожденности и даже внутриутробно, когда заражение происходит при воспалительном заболевании у матери (пиелонефрит, эндометрит, мастит), развитию отитов способствуют длительные роды, безводный период более 6 ч, асфиксия плода; фактор питания (при искусственном вскармливании у ребенка риск заболеть в 2,5 раза выше); аллергия, экссудативный диатез. Примерно у четверти детей, заболевших острым средним отитом, аллерго-логический анамнез положительный, причем преобладает пищевая аллергия; наследственный фактор; патология бронхолегочной системы.
Местные факторы. Миксоидная ткань в среднем ухе при рождении, представляет собой очень хорошую питательную среду для микроорганизмов и вследствие этого легко подвергается воспалению. Иногда миксоидная ткань прикрывает барабанное отверстие слуховой трубы, препятствуя оттоку гноя и ухудшая течение острого отита.
Особенности слуховой трубы ребенка. Она значительно короче и шире, чем у взрослого. Изгибы обычно отсутствуют. Положение трубы по отношению к носоглотке горизонтальное, она может постоянно зиять. Функция мерцательного эпителия при воспалении быстро нарушается. Через слуховую трубу гораздо чаще и легче, чем у взрослых, проникает инфекция из носоглотки в барабанную полость.
Состояние и анатомо-топографические соотношения носоглотки у детей имеют особенности. Прежде всего, у детей отмечается гипертрофия носоглоточной миндалины (аденоидов) и трубных валиков. Гипертрофированные аденоиды, которые могут появиться уже у новорожденных, хотя достигают максимального развития к 3-5 годам, служат главным источником инфекции в начале заболевания и способствуют затяжному процессу вследствие ухудшения оттока из барабанной полости.
Микроциркуляция в слизистой оболочке носоглотки нарушается вследствие постоянного положения на спине детей грудного возраста.
Часто бывают острые воспалительные заболевания полости носа и околоносовых пазух, ангины и фарингиты.
Пути проникновения инфекции в среднее ухо. Возбудители наиболее часто попадают из носоглотки в барабанную полость через слуховую трубу. Особенности слуховой трубы в детском возрасте описаны выше. Частые ринофарингиты, аденоидные вегетации, гипертрофия трубных миндалин, дисфункция слуховой трубы, увеличение задних концов носовых раковин, атрезия хоан временно или постоянно затрудняют носовое дыхание, вследствие чего дети часто болеют острым средним отитом.
Менее распространено внедрение инфекции со стороны наружного слухового прохода, это возможно только при травме или перфорации барабанной перепонки. Профилактика острого среднего отита путем закрывания ушей ватой или теплой шапкой по существу бессмысленна, так же как и выражение «в ухо надуло».
Гематогенный путь реализуется редко, в основном при тяжелых вирусных заболеваниях или сепсисе.
Симптомы Острого среднего отита у детей
При классическом течении острого воспаления среднего уха выделяют 3 стадии: I — начальное развитие процесса, II — после наступления перфорации барабанной перепонки и III — выздоровление. Каждая из них продолжается приблизительно около 1 нед.
На I стадии появляются боль, высокая температура тела, понижение слуха, при отоскопии отмечается гиперемия барабанной перепонки. Отмечается общая интоксикация, реакция периоста сосцевидного отростка.
На II стадии после наступления перфорации барабанной перепонки симптоматика изменяется: спонтанная боль уменьшается, температура и интоксикация снижаются, появляются выделения из уха, при отоскопии определяется перфорация барабанной перепонки, понижение слуха сохраняется.
На III стадии температура нормализуется, интоксикация исчезает, боли отсутствуют, выделения прекращаются, перфорация закрывается и рубцуется, слух восстанавливается.
Нередки бурно протекающие острые средние отиты, когда в течение нескольких часов на фоне сильнейшей боли, высокой температуры тела и тяжелой интоксикации быстро образуется экссудат с наступлением перфорации барабанной перепонки и гноетечением.
Иногда в этих случаях кажется, что I стадия вообще отсутствует, у ребенка сразу появляется гной из уха. Такое течение обычно связано с высокой вирулентностью возбудителя. Бурное течение процесса прекращается при назначении больших доз антибиотиков, желательно широкого спектра действия (амоксициллин).
Заболевание протекает обычно тяжело, сопровождается сильной болью, высокой температурой, интоксикацией.
Часто острый средний отит у ребенка начинается внезапно ночью; родители обращаются в ближайшее детское лечебное учреждение; первичной диагностикой и оказанием первой помощи вынуждены заниматься педиатры.
Диагностика Острого среднего отита у детей
Правильная диагностика и рациональное лечение буквально в первые часы чрезвычайно важны для дальнейшего течения болезни, могут оборвать бурное течение, предотвратить снижение слуха и даже тяжелые, в частности внутричерепные, осложнения.
Симптомы чрезвычайно разнообразны и во многом зависят от возраста ребенка. Начиная со школьного возраста симптомы практически не отличаются от таковых у взрослых. Течение заболевания у новорожденных и грудных детей, в раннем и дошкольном возрасте весьма различно. В связи с этим приводим их раздельное описание.
Решающим для диагностики становится появление выделений (оторея) при наступлении перфорации барабанной перепонки или при ее парацентезе (разрез). Отсутствие выделений после парацентеза еще не свидетельствует окончательно об отсутствии воспалительного процесса в барабанной полости, поскольку иногда экссудат к этому времени еще не успевает образоваться.
Особенности диагностики острого среднего отита у новорожденных, грудных и детей раннего возраста. Очень важную роль для диагностики в этом возрасте играет анамнез, собранный у матери.
При опросе следует обратить внимание на течение беременности и родов (затяжные, родовая травма), доношенность. Выясняют сведения о приеме лекарственных препаратов, алкоголя, курении, заболевании ушей у матери, введении ототоксических препаратов, перенесенных вирусных заболеваниях, на каком сроке беременности, каким было вскармливание; следует задать вопрос о том, после чего наступило ухудшение состояния ребенка. Заболеванию уха часто предшествуют острый ринит с обильными выделениями из носа, респираторные инфекции, желудочно-кишечные расстройства, иногда травма (падение с кровати), аллергические заболевания. Ведущим симптомом острого воспаления среднего уха является сильнейшая, часто внезапная спонтанная боль. Она связана с быстрым скоплением экссудата в барабанной полости и давлением на окончания тройничного нерва, иннервирующего слизистую оболочку.
Реакция ребенка на боль выражается по-разному и зависит от его возраста. До 5-6 мес ребенок еще не может определить локализацию боли и больную сторону. Он реагирует на боль криком, маятникообразным покачиванием головы, напоминающим молитвенные движения.
Укачивание на руках не помогает, от кормления грудью ребенок отказывается, поскольку при сосании движения в суставе нижней челюсти легко передаются на стенки наружного слухового прохода и барабанную полость. Иногда ребенок предпочитает брать грудь, противоположную больному уху. Когда больное ухо находится внизу, боль слегка стихает.
С этим же связано предпочтительное положение головы в кровати на больной стороне, видимо, тепло от подушки также несколько уменьшает болевые ощущения.
К весьма распространенному в среде педиатров и популярному методу исследования реакции ребенка при надавливании на козелок следует отнестись весьма критически в связи с большим числом ложноположительных реакций.
Исследование рекомендуется проводить у спящего ребенка. То же относится и к реакции ребенка при надавливании на заушную область, так как в этом возрасте система воздухоносных клеток сосцевидного отростка еще не сформирована. Однако если реакция ребенка стойкая и многократная, можно думать о развитии периостита.
Важным общим симптомом является температура тела. На 2-3-й день заболевания она обычно резко повышается, иногда до 39-40 °С, хотя существует вариант течения заболевания (так называемый латентный отит), при котором температура субфебрильная.
Повышение температуры тела сопровождается выраженной интоксикацией. Она чаще выражается возбуждением: ребенок не спит, кричит, ночью состояние ухудшается, иногда, наоборот, наступают угнетенное состояние, апатия, рвота, срыгивание, учащение стула. Ребенок отказывается от еды.
После выяснения анамнеза и общих симптомов переходят к осмотру. Обращают внимание на позу ребенка, состояние кожных покровов, лимфатических узлов, брюшной стенки и т.д., поскольку острый отит может быть следствием инфекционных, аллергических и желудочно-кишечных заболеваний.
Особое внимание при осмотре детей этого возраста обращают на неврологическую симптоматику, которая может развиться в результате выраженной интоксикации, симптомы раздражения мозговых оболочек (менингизм). Развитие меншгизма объясняется хорошей сетью анастомозов (кровеносной и лимфатической) между средним ухом и полостью черепа.
Необходимо проверить основные менингеальные рефлексы (Кернига, Брудзинского). То же относится и к глазным симптомам: ограничению взора и подвижности глазного яблока, появлению нистагма.
Прежде чем переходить к эндоскопии и пальпации, при наружном осмотре обращают внимание на состояние мышц мимической мускулатуры (парез лицевого нерва); оттопыренность ушных раковин, выраженность заушной переходной складки; состояние области сосцевидного отростка, температуру, цвет, отек или инфильтрацию кожного покрова над ним; увеличение и болезненность передне- и заднеушных лимфатических узлов; состояние грудино-ключично-сосцевидных мышц и переднего их края, где проходит яремная вена.
После детального осмотра проводят отоскопию. Осмотр барабанной перепонки у детей грудного возраста, а тем более новорожденных, весьма сложен из-за узости наружного слухового прохода и почти горизонтального положения барабанной перепонки. В этом возрасте наружный слуховой проход часто заполнен первородной смазкой и эпидермальными чешуйками, которые перед введением даже самой узкой воронки следует тщательно удалять с помощью зонда и ваты.
Обычно можно осмотреть лишь верхние отделы барабанной перепонки, которые в начале болезни инъецированы, а затем становятся гиперемированными.
Остальные опознавательные знаки, как правило, различить не удается. Световой рефлекс появляется у ребенка в возрасте не менее 1,5 мес.
Существует еще ряд факторов, искажающих типичную для среднего отита у взрослых отоскопическую картину. Введение воронки и туалет наружного слухового прохода могут сами по себе вызывать гиперемию барабанной перепонки, так же как и беспокойство ребенка. Эпидермальный слой барабанной перепонки у новорожденного и грудного ребенка относительно утолщен и не всегда гиперемирован даже при воспалительном процессе в барабанной полости. Все это в значительной мере снижает ценность отоскопической картины, значительно затрудняя диагностику, которая основывается больше на общих симптомах.
Несколько облегчают осмотр современные пневматические отоскопы, которые, помимо увеличения элементов барабанной перепонки, позволяют определить ее подвижность.
То же относится и к исследованию слуховой функции, возможному лишь с помощью сложных объективных методов.
Некоторые данные можно получить путем рентгенологического исследования височных костей, при котором обнаруживают снижение воздушности полостей среднего уха.
Гемограмма не имеет характерных изменений, потому что, как и любой воспалительный процесс, острый средний отит сопровождается лейкоцитозом со сдвигом формулы крови влево, повышенной СОЭ и т.д.
Таким образом, диагностика острого воспаления среднего уха у детей грудного возраста и новорожденных в начальном периоде весьма затруднена. Однако в это время требуется срочное определение тактики лечения ребенка.
Лечение Острого среднего отита у детей
Общепринятые методы местного лечения направлены на улучшение оттока экссудата из барабанной полости или на его рассасывание. С этой целью применяют сосудосуживающие капли в нос, улучшающие проходимость слуховых труб, делают согревающие компрессы на область уха, физиотерапевтические процедуры, иногда разрез барабанной перепонки с помощью парацентезной иглы (парацентез); широко используют также различные спиртовые капли в ухо.
Однако основным остается назначение антибиотиков. Показанием является прежде всего тяжесть состояния, связанная с острым воспалением среднего уха, интоксикацией, высокой температурой и болевым синдромом.
При заболевании средней тяжести в течение первых суток можно ограничиться симптоматическим лечением, но при отсутствии положительной динамики в течение 24 ч необходимо назначение антибактериальной терапии.
Дети до 2 лет практически всегда нуждаются в назначении антибиотиков.
Антибиотики назначают с учетом данных по распространенности клинически значимых возбудителей. Необоснованное назначение способствует развитию резистентности к антибиотикам и нежелательным реакциям.
При впервые возникшем остром среднем отите, а также у детей, не получавших антибиотики в течение предыдущих 1 — 2 мес, препаратом выбора является амоксициллин. При аллергической реакции на этот препарат рекомендуются современные макролиды.
Если острый средний отит развился у ребенка, получавшего антибиотики в течение последних 2 мес, а также при неэффективности амоксициллина в течение 3 дней препаратами выбора становятся комбинированные «защищенные» антибиотики, в частности амоксициллин-клавуланат. Клавулановая кислота, входящая в состав, например, аугментина или амоксиклава связывает бета-лактамазу (фермент, выделяемый микроорганизмом, который разрушает лактомное кольцо антибиотика), чем преодолевается резистентность патогена. Альтернативными препаратами при остром среднем отите являются цефа-лоспорины и макролиды.
При неосложненных формах острого среднего отита препараты назначают внутрь; длительность курса составляет не менее 5-7 дней.
Острый средний отит у детей

Отит — общее недомогание человеческого организма, которое берет свое начало в области среднего уха. Воспаление затрагивает тканевую систему барабанной полости, слуховую трубу, сосцевидный отросток. Такое заболевание свойственно каждому человеку, однако наиболее часто оно возникает в детском возрасте.
Развитие острого среднего отита может вызвать наличие вирусов, микроорганизмов, грибов. Многих родителей интересует, как справиться с такой болезнью, и какие меры помогут ее предотвратить. Для начала попробуем рассмотреть причины развития отита у детей.
Острый отит среднего уха у детей: причины
Существует множество факторов, которые способствуют развитию воспаления среднего уха, а именно:
- неустойчивый иммунитет у детей;
- наследственная предрасположенность;
- анатомические особенности структуры полости носа, уха;
- неправильное питание, избыток витамина А;
- бактериальные и вирусные поражения;
- заболевания аллергического характера.
Окружающая среда также может спровоцировать развитие воспаления. Давайте рассмотрим подробнее, что именно может стать причиной возникновения отита:
- Грудное молоко является некой защитой для младенца. Многие научные исследования показывают, что при грудном вскармливании риск появления отита значительно уменьшается.
- А вот применение пустышки, наоборот, увеличивает возможность воспаления среднего уха. Это связано с тем, что бактерии попадают в слуховую трубку из-за частого глотания.
- Спровоцировать воспалительный процесс может пассивное курение. Этот факт подтвержден медицинскими исследованиями. Это относится к тем родителям, которые курят в помещении, где находится их ребенок.
- При контактировании ребенка с другими детьми в детском садике вероятность заражения бактериями увеличивается.
- Условия проживания и образ жизни семьи очень сильно сказываются на состоянии здоровья малыша. К этому пункту можно отнести вредные привычки родителей, кормление искусственными смесями, плохие бытовые условия.
Особенности течения острого среднего отита у детей: признаки и симптомы
Развитие заболевания проходит в три этапа: начало воспалительного процесса; нарушение целостности барабанной перепонки, период выздоровления. Продолжительность каждой стадии составляет приблизительно семь дней.
Начинается отит с появления болевых ощущений, повышения температуры тела и ухудшения слуха.
Следующий этап сопровождается нарушением целостности барабанной перепонки. Боли постепенно утихают, температура понижается, но при этом происходят гнойные выделения из области уха. Функции слуха остаются нарушенными.
Стадия выздоровления начинается с исчезновения симптомов заболевания, происходит рубцевание поврежденной барабанной перепонки.
В основном заболевание начинается в ночное время и сопровождается сильными болями и высокой температурой. Встречаются случаи, когда первая стадия развития отита отсутствует, и болезнь начинается сразу же с характерных выделений. Поэтому следует внимательно относиться к первым признакам болезни.
Чем лечить острый отит среднего уха у ребенка
После диагностирования отита назначается лечебная терапия, она зависит от происхождения болезни. Лечение должен контролировать оториноларинголог. При необходимости он может назначить более детальное обследование. Это зависит от степени воспаления среднего уха.
Антибактериальная терапия
Лечение такого рода заболеваний требует госпитализации. Терапия начинается с применения антибиотиков , в основном в виде уколов. Для уменьшения воспаления и болевых ощущений назначают нестероидные противовоспалительные лекарственные препараты. Капли для носа помогают сузить сосуды в носовой части. Ушные капли уменьшают как болевые, так и воспалительные синдромы. Курс применения длится до 5 дней, при необходимости он может назначаться повторно.
Вторая стадия заболевания требует вскрытия барабанной перепонки, после чего вводятся растворы антибактериального действия в ушную полость.
Завершающий этап основан на восстановлении целостности перепонки и слухового эффекта. В основном лечение проводится с помощью массажных процедур барабанной перепонки и продувания евстахиевой либо слуховой трубы.
Лечение народными методами
Чтобы вылечить воспаление среднего уха, можно применить и народное лечение. Предлагаем несколько вариантов эффективных ушных капель, изготовленных самостоятельно, для лечения отита у детей:
- Разогретое камфорное масло.
- Сок запеченного репчатого лука.
- Масло грецкого ореха или миндаля.
- Смесь прополиса и меда.
- Отвар из лавровых листьев.
Можно воспользоваться и лечебными тампонами из смеси лука и сливочного либо льняного масел.
Кусочек репчатого лука, завернутый в ватку, усмиряет боль и хорошо прочищает носоглотку.
Впору придется и болтушка из прополиса и оливкового или кукурузного масел. Тампон необходимо пропитать в данном растворе и приложить к больному уху на несколько часов. Курс лечения длится при ежедневном использовании до 20 дней.
Такие методы, как прогревание или согревающие компрессы, нельзя использовать при гнойных выделениях, но они эффективно справляются с болевыми симптомами. Это происходит за счет усиленного кровообращения в зоне воспаления. Для подобных процедур разрешается использование таких средств: смесь из меда и водки, раствор камфорного спирта и воды.
Острый средний отит у детей: Комаровский
Многие родители прислушиваются к советам известного детского педиатра Евгения Олеговича Комаровского. Давайте и мы узнаем, что предлагает делать детский доктор при воспалении среднего уха.
Евгений Олегович дает следующие советы:
- Непременно вызвать врача.
- Закапать нос каплями с эффектом сужения сосудов.
- Снять болевой синдром с помощью обезболивающих медикаментов: ибупрофена либо парацетамола.
- Ждать окончательного вывода врача, чтобы начать необходимое лечение.
Комаровский не советует применять какие-либо действия с воспаленным ухом до приезда специалиста.
Стоит заметить, что слух у ребенка после воспаления уха восстанавливается полностью только через несколько месяцев.
Острый средний отит у детей
Острый средний отит у детей (острый средний отит, острый катар среднего уха) — острое воспалительное заболевание среднего уха.
Следует помнить, в настоящее время в литературе используют разную терминологию при описании хронического катарального среднего отита. Характер содержимого при этом заболевании иногда бывает очень своеобразным и отличается повышенным содержанием элементов крови, белка (или его отсутствием) и т.д. Можно встретить такие названия, как экссудативный, транссудативный, серозный, геморрагический, мукозный отит, «клейкое» ухо и т.д. Однако принципы лечения от этого не меняются.
Код по МКБ-10
Болезни среднего уха и сосцевидного отростка (Н65-Н75).
- Н65 Негнойный средний отит.
- Н65.0 Острый средний серозный отит.
- Н65.1 Другие острые негнойные средние отиты.
- Н65.9 Негнойный средний отит неуточнённый.
- Н66 Гнойный и неуточнённый средний отит.
- Н66.0 Острый гнойный средний отит.
- Н66.4 Гнойный средний отит неуточнённый.
- Н66.9 Средний отит неуточнённый.
- Н70 Мастоидит и родственные состояния.
- Н70.0 Острый мастоидит.
- Н70.2 Петрозит.
- Н70.8 Другие мастоидиты и родственные состояния.
- Н70.9 Мастоидит неуточнённый.
Код по МКБ-10
Эпидемиология острого среднего отита у детей
Острый средний отит — одно из самых частых заболеваний уха у детей (приближается к 65-70%), составляет 25-40% случаев. Хронический катаральный средний отит может быть самостоятельным заболеванием или этапом перехода в острое гнойное воспаление среднего уха.
Частота острого среднего отита связана с некоторыми общими и местными условиями, способствующими его возникновению у ребёнка. Заболевание чаще встречают в грудном и раннем детском возрасте с пиком заболеваемости в 6-18 мес. В последующем риск немного снижается, однако к исходу раннего детского возраста почти у всех детей в анамнезе описан хотя бы один эпизод заболевания. На первом году жизни 44% детей переносят острый средний отит 1-2 раза, 7,8% — 3 раза и более. К 3,5 и 7 годам острый средний отит переносят 83,91 и 93% детей соответственно.
Причины острого среднего отита у детей
Самые частые возбудители — Streptococcus pneumoniae (пневмококк) и Haemophilus influenzae (гемофильная палочка). Определённую роль также играют вирусы, прежде всего респираторно-синцитиальный и Chlamydia pneumoniae.
Пневмококк и гемофильная палочка характеризуются высокой чувствительностью к бета-лактамам и цефалоспоринам. однако 35% всех пневмококков и 18% гемофильных палочек резистентны к ко-тримоксазолу.
Симптомы острого среднего отита у детей
Отмечают серьёзные различия в клинической картине острого среднего отита у детей и взрослых.
Острое заболевание протекает легко: общее состояние не изменяется, температурной реакции нет, в анамнезе чаще всего — ОРВИ. При отоскопии барабанная перепонка почти не изменена, изредка определяют уровень экссудата. Жалобы больных — снижение слуха, чувство заложенности в ухе. У детей раннего и дошкольного возраста жалобы могут отсутствовать вследствие боязни осмотра врачом, поэтому роль педиатра при подозрении на тугоухость должна быть более активной, и ребёнка следует направлять для исследования слуха к специалисту-оториноларингологу.
Что беспокоит?
Классификация острого среднего отита у детей
Формы острого среднего отита, разные по этиологии, условиям возникновения, клиническому течению, морфологическому характеру, функциональным расстройствам, последствиям, осложнениям и принципам лечения.
Кроме типичного течения болезни (подробно будет описано ниже), существуют и другие варианты. Один из них в детском возрасте — так называемое латентное течение среднего отита. В такой форме протекает приблизительно треть заболеваний, особенно в грудном возрасте.
Самое характерное для латентного течения острого среднего отита — затушёванность всех симптомов. У ребёнка появляется небольшая спонтанная боль, невысокая температура, слух снижается. Отоскопическая картина нетипичная: меняется лишь цвет барабанной перепонки, она становится мутной, как бы утолщённой, гиперемия ограничивается инъекцией сосудов, иногда только в одном, чаще верхнем отделе, выпячивания не наблюдают, однако световой рефлекс как бы рассеивается, область сосцевидного отростка не изменяется; существует диссонанс с картиной крови, где могут наблюдать высокий лейкоцитоз и повышение СОЭ.
Значение латентно протекающего острого среднего отита педиатры часто недооценивают. Именно поэтому ребёнок с затянувшимся, необычно протекающим, трудно поддающимся лечению заболеванием должен обязательно быть проконсультирован оториноларингологом.
Нередко встречают и бурно протекающие острые средние отиты, при этом в течение нескольких часов на фоне сильнейшей боли, высокой температуры и тяжёлой интоксикации наступает быстрое образование экссудата с наступлением перфорации и гноетечением. Иногда в этих случаях представляют, что первая стадия вообще отсутствует, у ребёнка будто сразу появляется гной из уха, такое течение обычно связано с особой вирулентностью микроорганизма.
Диагностика острого среднего отита у детей
Симптомы острого среднего отита разнообразны и во многом зависят от возраста, наиболее трудно установить диагноз у новорождённых и грудных детей. Важную роль для диагностики играет анамнез. Следует выяснить, после чего наступило ухудшение в состоянии ребёнка. Чаще всего заболеванию уха предшествует острый ринит, ОРВИ, иногда травма (падение с кроватки), аллергические заболевания.
Ведущий симптом острого среднего отита — сильная, часто внезапно возникающая спонтанная боль. Она связана с быстрым скоплением экссудата в барабанной полости и давлением на окончания тройничного нерва, иннервирующего слизистую оболочку.
Причины, особенности, симптомы и лечение отита у детей разного возраста
Отит представляет собой заболевание, характеризующееся наличием воспалительного процесса в любом из отделов уха. Чаще всего оно возникает у детей. Согласно данным статистики к возрасту 5 лет практически каждый ребенок один или даже несколько раз сталкивается с этой проблемой. Возбудителями заболевания могут быть вирусы, грибы или бактерии. Наиболее часто встречается отит бактериального генеза. Воспалительный процесс в ухе сопровождается довольно сильными для детей болевыми ощущениями и требует незамедлительного оказания квалифицированной медицинской помощи.

Виды отита
В зависимости от того, в каком отделе уха локализован воспалительный процесс, выделяют отит:
В 70% случаев у детей, а у малышей раннего возраста почти в 90%, выявляют острый средний отит, вызванный попаданием инфекции через слуховую трубу из носоглотки в барабанную полость. По характеру воспаления он может быть катаральным, серозным или гнойным. Катаральный средний отит встречается чаще других.
По характеру течения воспаление уха может быть острым (не более 3 недель), подострым (от 3 недель до 3 месяцев) и хроническим (более 3 месяцев).
По происхождению отит бывает инфекционным, аллергическим и травматическим. В зависимости от того, в одном или в обоих ушах развился воспалительный процесс, выделяют односторонний и двусторонний отиты.
Причины воспаления уха у детей
Главной причиной высокой заболеваемости отитом у детей является особенность строения их слуховой (евстахиевой) трубы. Она практически не изогнута, имеет больший диаметр и меньшую длину, чем у взрослого человека, поэтому слизь из носоглотки может легко попадать в полость среднего уха. В результате нарушается вентиляция барабанной полости и изменяется давление в ней, что провоцирует развитие воспалительного процесса.
Наружный отит возникает вследствие занесения инфекции при повреждении кожного покрова во время чистки слуховых проходов или расчесывания волос, а также при попадании и застое жидкости в ухе после плавания или купания.
Основными причинами острого воспаления в среднем ухе могут стать:
- воспалительные процессы в носоглотке;
- переохлаждение;
- гипертрофия глоточных миндалин и хронические аденоидиты;
- хронические патологии носоглотки (синусит, тонзиллит, ринит);
- ослабление местного иммунитета на фоне различных заболеваний (рахит, дефицит веса, анемия, экссудативный диатез, лейкоз, СПИД и другие);
- частые аллергии, сопровождающиеся отеками слизистых и насморком;
- неправильное высмаркивание носа;
- травмы с проникновением инфекции в полость уха.
Внутренний отит развивается как осложнение острого или хронического воспаления среднего уха, в результате травмы или общего инфекционного заболевания. В последнем случае возбудитель проникает во внутреннее ухо через кровь или мозговые оболочки (например, при менингите).
Симптомы отита у ребенка
Характерная для отита клиническая картина определяется локализацией воспалительного процесса.
Симптомы наружного отита
При наружном отите у детей наблюдается покраснение, зуд, отек ушной раковины и наружного слухового прохода, сопровождающиеся внезапным подъемом температуры и болезненными ощущениями. Чувство боли усиливается при попытке потянуть за ушную раковину, при открывании рта и жевании.
Выделяют наружный ограниченный и разлитой (диффузный) отит.
Ограниченный наружный отит возникает при воспалении волосяного фолликула и сальной железы в наружном слуховом проходе. Он проявляется в виде покраснения кожи, образования фурункула, в центре которого формируется гнойный стержень, и увеличения лимфатических узлов за ухом. Когда вызревший гнойник вскрывается, болевые ощущения уменьшаются, а на его месте остается глубокая ранка, которая впоследствии заживает с формированием небольшого рубца.
При разлитом наружном отите воспалительный процесс затрагивает весь слуховой проход. Обычно он возникает вследствие аллергической реакции, бактериального или грибкового (отомикоз) поражения кожного покрова. На коже наружного слухового прохода при этой форме заболевания часто появляются волдыри. При грибковой инфекции наблюдается шелушение кожи в ушном проходе, сопровождающееся выраженным зудом.
Видео: Как лечить отит у взрослых и детей
Симптомы среднего отита
При остром среднем отите у детей симптомы зависят от формы заболевания. Для катарального воспаления характерны следующие признаки:
- пульсирующая, колющая или стреляющая боль в ухе, усиливающаяся при нажатии на козелок, возможна иррадиация боли в висок, горло или щеку;
- резкое повышение температуры тела до 40°C;
- заложенность в ушах;
- беспокойный сон;
- слабость, вялость;
- капризность, раздражительность;
- рвота, послабление стула (наблюдается не всегда).
При отсутствии своевременно начатой терапии острый средний катаральный отит уже на следующие сутки может перейти в гнойный. Гной образуется в выпотевшем при катаральном отите экссудате, являющемся благоприятной средой для размножения патогенных бактерий. Для гнойного отита характерна сильная боль (чем выше давление в барабанной полости, тем сильнее боль), снижение слуха. При разрыве барабанной перепонки гнойная жидкость вытекает из наружного слухового прохода. Болевые ощущения при этом становятся менее интенсивными.
Серозный средний отит представляет собой вялотекущий воспалительный процесс, который может длиться от нескольких недель до нескольких месяцев. Он характеризуется скоплением жидкости негнойного происхождения в барабанной полости.
Хроническая форма среднего отита характеризуется слабо выраженной симптоматикой. При ней у ребенка долго не зарастает отверстие на барабанной перепонке, периодически выделяется гной из наружного слухового прохода, отмечается шум в ушах и постепенно нарастающее в зависимости от длительности заболевания снижение слуха. Сильные боли отсутствуют.
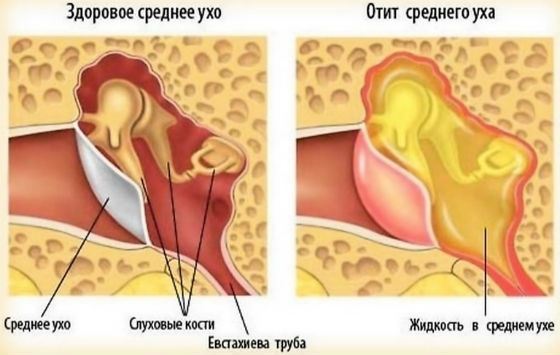
Симптомы внутреннего отита
Внутреннее ухо тесно связано с вестибулярным анализатором, поэтому воспалительный процесс в нем отражается на его функциях. У детей с этим видом заболевания, кроме нарушений слуха, отмечается шум в ушах, головокружения, нарушения координации движений и равновесия, тошнота и рвота.
Особенности отита у грудничков
Заподозрить отит у грудничков, которые не могут объяснить родителям, что именно у них болит, является сложной задачей. Основным признаком воспаления уха становится резкое беспокойство, сильный, казалось бы, беспричинный пронзительный крик и плач. Они плохо спят ночью, просыпаются с криком. Если дотронуться до больного ушка, то плач усиливается. Наблюдается заметное ухудшение аппетита или отказ от еды. Ребенок не может нормально поесть, так как во время сосания и глотания болевые ощущения усиливаются. Он крутит головой и отворачивается от бутылочки или груди.
Ребенок может теребить рукой больное ушко. Во время сна он часто трется головой о подушку. При одностороннем отите малыш, чтобы уменьшить боль, пытается занять вынужденное положение и ложится так, чтобы больное ухо упиралось в подушку.
Риск возникновения заболевания у детей первого года жизни повышает то, что большую часть времени они находятся в горизонтальном положении. Это затрудняет отток слизи из носоглотки при насморке и способствует ее застою. Также при кормлении малыша в положении лежа на спине или при срыгивании грудное молоко или молочная смесь иногда попадают из носоглотки в среднее ухо и вызывают его воспаление.

Диагностика
При подозрении на отит у детей необходимо обратиться к педиатру или отоларингологу. В случае гнойных выделений из уха надо срочно вызвать на дом врача или заложить ребенку в ушко вату, надеть шапочку и самостоятельно отправиться в поликлинику.
Сначала врач собирает анамнез и выслушивает жалобы, а затем производит осмотр уха при помощи отоскопа или ушного зеркала, оценивает изменения наружного слухового прохода и состояние барабанной перепонки. Также производится осмотр пазух носа и ротовой полости.
При подозрении на отит назначается общий анализ крови для оценки наличия в организме воспалительного процесса и степени его выраженности (повышенное СОЭ, увеличение количества лейкоцитов). Для проверки нарушений слуха может быть проведена аудиометрия.
Если из наружного слухового прохода вытекает гнойная жидкость, то производится ее забор для бактериологического исследования и анализа чувствительности к антибиотикам. В особо сложных ситуациях (например, при поражении внутреннего уха) дополнительно применяется рентгенологическое исследование, КТ и МРТ.
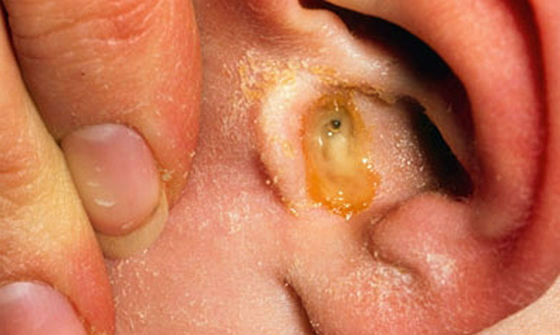
Своевременно начатое лечение отита у детей обеспечивает благоприятный исход. В зависимости от вида заболевания и тяжести течения процесс выздоровления при острой форме может занять 1–3 недели. После окончания терапии у детей в среднем до трех месяцев сохраняется нарушение слуха.
Лечение наружного отита
Лечение наружного отита проводится в амбулаторных условиях. До тех пор, пока не вызреет гнойный стержень фурункула, оно заключается в применении противовоспалительных средств и спиртовых компрессов. После формирования стержня врачом осуществляется его вскрытие с последующим дренированием образовавшейся полости и промыванием ее антисептическими растворами (хлоргексидин, мирамистин, 3% расвором перекиси водорода). После окончания процедуры накладывается повязка с левомеколем, которую необходимо периодически менять до полного заживления раны.
Если имеет место высокая температура и сильное увеличение в размерах расположенных рядом лимфатических узлов, применяют антибиотики.
При отомикозе наружного уха ушную раковину и наружный слуховой проход очищают от ушной серы, слущенной кожи, патологических выделений и грибкового мицелия. Затем промывают растворами антимикотических средств и обрабатывают противогрибковыми мазями или кремами (клотримазол, нистатиновая мазь, кандид, миконазол и другие). Внутрь назначают таблетки (флуконазол, кетоконазол, микосист, амфотерицин В) с учетом допустимости их применения для детей определенного возраста.
Лечение среднего отита
Лечение острого среднего отита в большинстве случаев осуществляется в домашних условиях. В зависимости от формы и тяжести заболевания могут применяться:
- жаропонижающие;
- обезболивающие;
- антибиотики;
- сосудосуживающие капли;
- антисептики;
- антигистаминные средства;
- физиотерапевтические процедуры (ультрафиолетовое облучение, лазеротерапия, УВЧ в носовые ходы и наружный слуховой проход);
- хирургическое вмешательство.
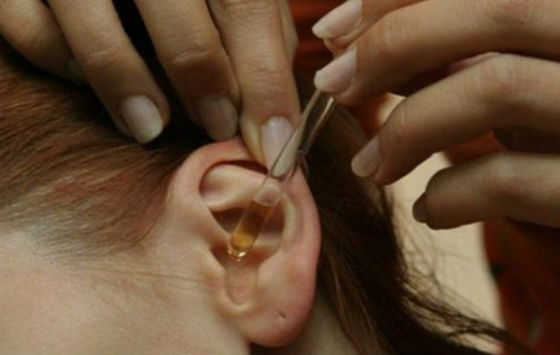
Для детей старше двух лет, если диагноз требует уточнения, воспаление является односторонним и симптоматика выражена не слишком ярко, целесообразна выжидательная тактика. Терапия при этом заключается в применении жаропонижающих средств на основе парацетамола или ибупрофена при повышении температуры. Через некоторое время проводится повторный осмотр для подтверждения диагноза. Если состояние ребенка за период наблюдения (24 – 48 ч) не улучшается, врач назначает антибиотики.
Лечение антибиотиками
Антибиотики при отите назначаются в случае, если причиной заболевания является бактериальная инфекция. Их применение в инъекционной или пероральной форме (таблетки, сироп, суспензия) необходимо с первого дня, если:
- заболевание выявлено у ребенка до одного года;
- диагноз не вызывает сомнения;
- воспалительный процесс локализован в обоих ушах;
- наблюдается выраженная тяжелая симптоматика.
При гнойном среднем отите антибиотики обычно назначают инъекционно, так как при таком способе введения заметно повышается их эффективность.
Из антибиотиков для лечения отита у ребенка чаще всего применяют препараты пенициллинового (амоксиклав, амоксициллин, амписид, аугментин и другие) и цефалоспоринового ряда (цефтриаксон, цефуроксим, цефотаксим), макролиды (азитрокс, сумамед, хемомицин, азимед и другие). Главными критериями выбора препарата являются его способность хорошо проникать в полость среднего уха и относительная безопасность для детей.
Дозировка рассчитывается исключительно врачом с учетом веса ребенка. Терапевтический курс составляет не менее 5-7 дней, что позволяет препарату в достаточном количестве накопиться в барабанной полости и предупредить переход заболевания в хроническую форму.
Видео: Доктор Комаровский о симптомах и лечении отита
Местные средства при гнойном отите
Для лечения среднего отита используют ушные капли с противовоспалительным, антибактериальным и обезболивающим действием и растворы антисептиков.
При гноетечении из наружного слухового прохода врач сначала тщательно удаляет гной и промывает ушную полость дезинфицирующими растворами (перекиси водорода, йодинола, фурацилина), после чего закапывает раствор антибиотика (диоксидин, софрадекс, отофа).
Из обезболивающих и противовоспалительных средств можно использовать ушные капли отипакс, отирелакс, отинум. Их закапывают в полость уха непосредственно или пропитывают ими ватные турунды, а затем вставляют в ухо. Капли в ушной канал ребенку закапывают в положении лежа на спине с повернутой на бок головой, слегка оттянув ушную раковину вверх и кзади. После этого ребенок должен полежать 10 минут, не меняя положения тела.
Многие педиатры, в том числе Комаровский Е. О., особо акцентируют внимание родителей на том, что до осмотра полости уха врачом и оценки целостности барабанной перепонки с целью лечения отита нельзя использовать никакие ушные капли. Если при разрыве барабанной перепонки они попадут в полость среднего уха, то возможно поражение слухового нерва и повреждение слуховых косточек, что приведет к тугоухости.
Сосудосуживающие капли в нос
При отите важно обеспечить ребенку свободное носовое дыхание. Для этого необходимо регулярно очищать носовые пазухи от скопившейся слизи при помощи ватных жгутиков, смоченных в детском масле. Если в полости носа имеется засохшая слизь, то в каждую ноздрю надо закапать по 2-3 капли физраствора или специальных препаратов (аквамарис, маример, хьюмер), а затем через 2-3 минуты очень аккуратно удалить размягчившуюся слизь при помощи аспиратора.
При среднем отите показано закапывание в нос сосудосуживающих капель (називин, виброцил, галазолин, риназолин), которые не только улучшают носовое дыхание, но и обеспечивают проходимость слуховой трубы, уменьшая отек слизистой и нормализуя вентиляцию среднего уха.

Хирургическое лечение
Хирургическое вмешательство при остром среднем отите требуется довольно редко. Оно заключается в надрезе барабанной перепонки (миринготомии) с целью обеспечения выхода для скопившегося в барабанной полости гноя или экссудата наружу. Показанием для этой процедуры являются сильно выраженные болевые ощущения. Проводится она под анестезией и позволяет сразу облегчить состояние ребенка. Заживление поврежденной барабанной перепонки занимает около 10 дней. В течение этого времени необходим тщательный уход за ухом.
Лечение лабиринтитов
Лечение воспаления внутреннего уха проводится в условиях стационара, так как это заболевание чревато развитием довольно серьезных осложнений в виде нарушений мозгового кровообращения, развития менингита, сепсиса.
Для лечения используют антибиотики, антисептические, противовоспалительные и дегидратирующие средства, витамины, а также препараты, улучшающие кровообращение, нормализующие функции вестибулярного аппарата и слух. При необходимости прибегают к хирургическому вмешательству, целью которого является выведение жидкости из полости внутреннего уха и устранение гнойного очага.
Осложнения
При несвоевременно начатом или неправильном лечении, а также при стремительном течении отит может перейти в хроническую форму или привести к развитию следующих осложнений:
- мастоидит (воспаление сосцевидного отростка височной кости);
- менингеальный синдром (раздражение оболочек головного мозга);
- тугоухость;
- парез лицевого нерва;
- поражение вестибулярного аппарата.
Наиболее подвержены риску возникновения осложнений дети с ослабленным иммунитетом.
Видео: Как избежать осложнений при отите. Советует «Детский доктор»
Профилактика
Профилактика отита у детей направлена в первую очередь на повышение защитных сил организма и предупреждение попадания слизи из носовой полости в слуховую трубу. В связи с этим рекомендуется:
- обеспечить как можно более длительное грудное вскармливание;
- принимать меры по закаливанию организма;
- своевременно и до конца вылечивать ОРЗ и воспалительные заболевания носоглотки;
- при насморке во время кормления грудью или из бутылочки не класть ребенка горизонтально;
- регулярно удалять слизь из носовой полости при насморке;
- одевать ребенку закрывающую уши шапку в холодную и ветреную погоду.
Родителям необходимо следить за тем, чтобы ребенок правильно высмаркивал нос, поочередно каждую ноздрю.
Отит у ребенка: симптомы, лечение, профилактика
Когда у ребенка начинают болеть уши, даже опытные родители могут потерять самообладание от капризов и слез. Для того, чтобы эффективно сражаться с болезнью, необходимо знать врага, что называется «в лицо», предупрежден — значит вооружен.
Что такое отит?
Под отитом подразумевают любое воспаление уха. Различают:
- Наружное ухо (ушную раковину и наружный слуховой проход до барабанной перепонки) воспаление которых будет наружным отитом. Здесь на первое место выступают фурункулы, вызываемые стафилококками и грибковые поражения слухового прохода.
- Среднее ухо, начинающееся за барабанной перепонкой и включающее барабанную полость, евстахиеву трубу, ячейки сосцевидного отростка и антрум. Воспаления в этом отделе называются средним отитом. Это наиболее частая патология уха у детей.
- Внутренний отит также носит название лабиринтита. При этом воспаление затрагивает улитку, ее преддверие или полукружные каналы.
Кто виноват?
Средний отит развивается на фоне бактериальной (реже вирусной) инфекции. Наиболее частой причиной его развития является агрессивная стрептококковая или стафилококковая флора. Чаще всего она инфекция проникает в полость уха через евстахиеву трубу, уравновешивающую давление между ухом и носовой полостью. Поэтому очень часто отит – это исход насморка.
Обязательным условием для развития среднего отита является существенное снижение местного иммунитета в детском организме, более подвержены воспалениям уха дети:
- страдающие рахитом (см. симптомы и лечение рахита у грудных детей)
- анемией
- недостатком веса
- хроническими патологиями лор-органов
- экссудативными диатезами
- крайние формы иммунодефицит принимает при сахарном диабете, СПИДе и лейкозах.
Но даже ребенок без тяжелых соматических болезней может стать жертвой отита при банальном переохлаждении. Дело в том, что наружный слуховой проход ребенка, в отличие от взрослого, не имеет S-образной изогнутости. Поэтому любой поток холодного воздуха может спровоцировать отит у ребенка, симптомы отита будут напрямую зависеть от расположения воспаления.
Проявления отита
При наружном отите, симптомы у детей могут разниться в зависимости от тяжести процесса.
 Фурункул ушной раковины или слухового прохода будет проявляться покраснением, отеком, появлением воспалительного бугорка, который постепенно будет менять цвет от красного до синюшного. В центре воспалительного образования будет формироваться гнойный стержень. До тех пор, пока ткани не расплавятся до гноя, боль будет очень интенсивной. После отмирания рецепторов она станет чуть меньше. После того, как фурункул вскроется, и отойдет некротический стержень, останется глубокая рана, которая заживет с образованием рубчика.
Фурункул ушной раковины или слухового прохода будет проявляться покраснением, отеком, появлением воспалительного бугорка, который постепенно будет менять цвет от красного до синюшного. В центре воспалительного образования будет формироваться гнойный стержень. До тех пор, пока ткани не расплавятся до гноя, боль будет очень интенсивной. После отмирания рецепторов она станет чуть меньше. После того, как фурункул вскроется, и отойдет некротический стержень, останется глубокая рана, которая заживет с образованием рубчика.- Грибковый наружный отит характеризуется появлением корочек и шелушения в ушном проходе на фоне грибковой инфекции. Также отмечается зуд.
- Средний отит можно разделить на катаральный отит и гнойный. Катар — это когда воспаление, вызываемое микробами, проявляется в виде покраснения, отечности и непостоянной боли колющего или стреляющего характера. В зависимости от выраженности воспаления, меняется и интенсивность болей, от слабой до нестерпимой. Боль может располагаться внутри уха или отдаваться в щеку, висок, горло. Это связано с общим нервом, который снабжает барабанную полость и ротоглотку. Боли могут сочетаться с заложенностью уха.
- С момента формирования на барабанной перепонке гнойника, говорят о гнойном отите. Помимо болей для него характерно понижения слуха. Если гнойник прорывается, из уха вытекает гнойный выпот с примесью крови. В последующем барабанная перепонка заживает с образованием рубца, после чего слух восстанавливаетс я. При значительном дефекте перепонка может зажить не полностью, и тогда будут наблюдаться проблемы со слухом.
Также ребенка станут беспокоить подъемы температуры и интоксикация (мышечные, суставные и головные боли, разбитость и слабость).
- Помимо острого среднего отита может развиться хронический воспалительный процесс, который делят на экссудативный средний отит, гнойный или адгезивный. Экссудативный и адгезивный варианты отита имеют слабо выраженные проявления в виде шума в ушах (причины) и снижения слуха. Адгезивный (слипчивый) отит – результат разрастания соединительной ткани и фиброза барабанной полости и барабанной перепонки.
- При хроническом гнойном процессе наблюдается периодическое подтекание из уха и стойкое понижение слуха за счет постоянно существующей перфорации барабанной перепонки.
- Лабиринтит проявляется болями, снижением слуха и головокружениями (причины) , так как в процесс вовлекается орган равновесия, сопряженный с внутренним ухом.
Как заподозрить отит дома?
Детишки постарше вполне могут пожаловаться на боль в ухе и даже рассказать о том, какая это боль и куда она отдает. Гораздо труднее с малышами до двух лет, которые еще толком не могут разговаривать и просто плачут в ответ на боль (в том числе, и на отит). Симптомы у грудных детей при этой патологии неспецифичны:
- на мысль о воспалении среднего уха может натолкнуть беспокойство ребенка
- его немотивированный плач
- отказ от груди или бутылочки
- также дети могут хвататься ручками за больное ухо
- вертеть головой из стороны в сторону
- если нажать на козелок больного уха, беспокойство ребенка или плач усиливаются из-за усиления боли
При любом подозрении на отит, ребенка нужно незамедлительно показать педиатру или ЛОР-врачу.
Как врач определяет отит?
У отоларинголога есть такое простое и удобное приспособление, как ушное зеркало. С его помощью можно увидеть изменения наружного слухового прохода, барабанной перепонки. Так, среднему отиту соответствуют изменения светового конуса на барабанной перепонке. С той же целью врач может воспользоваться отоскопом.
Первая помощь при отите
Если визит к врачу откладывается по объективным причинам (хотя затягивать с ним нельзя), а ребенок беспокоится и плачет, первым делом нужно при подозрении на отит обезболить ухо.
С этой целью можно воспользоваться нестероидными противовоспалите льными средствами, обладающими свойством подавлять воспаление, температуру и боль. Детям разрешены производные парацетамола (тайлед, калпол, эффералган, панадол, тайленол), ибупрофена (нурофен, ибуклин) и напроксен (цефекон) — см. обзор всех жаропонижающих средств для детей, с дозировками и ценами. Можно воспользоваться сиропом, таблетками или ректальными свечами.
Вторым средством при среднем отите будут ушные капли Отипакс (170-250 руб), Отирелакс (140 руб) Это комбинированный препарат, в состав которого входят противовоспалительное феназон и местный анестетик лидокаина гидрохлорид. Надо помнить, что отипаксом можно воспользоваться только в случае, если не была повреждена барабанная перепонка (ухо не текло). У грудничков закапывают по 2 капли, а у детей старше двух лет по 3-4 капли в каждое ухо.
Как грамотно закапать капли?
- Прежде, чем закапывать капли, флакон с ними надо согреть до комнатной температуры. У грудничков температура может быть до 36 градусов. Как вариант, капли наливают из флакона в теплую ложку, а затем набирают пипеткой.
- Ребенка надо уложить ухом кверху и оттянуть ушную раковину назад и книзу, чтобы расправить слуховой проход.
- После того, как капли закапаны, ребенка держат кверху ухом не менее десяти минут, чтобы лекарство не вытекло.
- У детей капли закапывают в оба уха, так как процесс, как правило, двусторонний.
- У малыша, сосущего пустышку, ее нужно вынуть до закапывания капель. В сочетании с заложенным носом пустышка может стать причиной баротравмы барабанной перепонки.
Лечение наружного отита
Фурункул наружного уха (гнойный отит) лечится по классической схеме. На стадии инфильтрации (до формирования стержня) противовоспалительными средствами и спиртовыми компрессами с целью рассасывания. После того, как стержень сформируется – хирургическое вскрытие гнойника с дренированием полости, промыванием Перекисью водорода или Хлоргексидином, Мирамистином и последующими мазевыми повязками с левомеколем до полного заживления раны. При интоксикации, высокой температуре, лимфадените подключают антибиотики.
Грибковые поражения слухового прохода лечат противогрибковыми мазями (клотримазол, кандид, флуканазол) при необходимости назначают системные противогрибковые средства в таблетках (амфотерицин, гризеофульвин, микосист). Как правило, у детей до двух лет системные противогрибковые средства не используются.
Лечение среднего отита
У самых маленьких предпочтение отдается местному лечению. Для них системные антибиотики – слишком тяжелая нагрузка на иммунную систему и кишечник (см. список пробиотиков, аналогов Линекса). Поэтому для антибиотиков выставляются очень строгие показания:
- гипертермия в течение трех суток от начала местной терапии
- тяжелая интоксикация
- плохо купируемые боли, которые мешают ребенку нормально спать и питаться
Капли в уши используются курсом на протяжении семи-десяти дней. За этот период ребенка обязательно осматривает отоларинголог, чтобы убедиться в положительной динамике воспаления или скорректировать лечение, если результат его неудовлетворителен.
У более старших (от двух лет) деток терапия также начинается с ушных капель, дополняясь противовоспалительными средствами (см. Первая помощь при отите).
Обязательным условием лечения среднего отита является избавление от насморка. При невылеченном рините есть риски повторного развития воспаления среднего уха. С этой целью применяют противовирусные (интерферон), противобактериальные (капли — изофра, полидекса, проторгол) и комбинированные (виброцил) капли.
— Отипакс совмещает противовоспалительный и обезболивающий эффекты.
— Сульфацил натрия (альбуцид) – универсальное противомикробное и противовирусное средство.
— Отофа – антибактериальный препарат на основе антибиотика рифамицина.
Альбуцид и отофа не противопоказаны в случае перфорации барабанной перепонки.
— Полидекса — у детей старше двух с половиной лет есть возможность пользоваться полидексой (комбинацией антибиотиков неомицина и полимиксина с добавлением гормонального противовоспалите льного дексаметазона).
Курсовое лечение проводится от семи до десяти суток. За это время вполне можно вылечить неосложненный катаральный отит у ребенка. Лечение должен назначать и контролировать ЛОР-врач.
- Антибиотики в таблетках, суспензиях или инъекциях
Требования к этим препаратам: безопасность, нетоксичность, достижение достаточных концентраций в месте воспаления, сохранение терапевтических доз продолжительное время (не менее восьми часов для комфортной кратности приемов за сутки). Продолжительность терапии антибиотиками составляет семь дней, кроме препаратов, которые способны накапливаться и сохранять лечебные концентрации в крови на протяжении недели или десяти суток (например, азитромицин, который назначается в течение трех-пяти дней).
- Пенициллины. Предпочтительны полусинтетические (оксациллин, амоксициллин, флемоксин, ампициллин, карбенициллин) и ингибиторозащищенные, позволяющие противостоять устойчивым штаммам микробов (амоксиклав, флемоклав, аугментин, уназин, сультамициллин, ампиксид).
- Цефалоспорины второго (цефуроксим, цефаклор) третьего (цефтибутен, цефтриаксон, цефотаксим, цефазидим) и четвертого (цефепим) поколен ий.
- Макролиды вытесняют в настоящее время цефалоспорины. Более удобны в дозировании, продолжительности курса и формах введения (таблетки, суспензия). Лечение среднего отита у детей проводится азитромицином (азитралом, сумамедом, хемомицином), кларитромицином.
- Аминогликозиды являются препаратами выбора, если имеется стафилококковый гнойный отит у ребенка. Лечение канамицином, гентамицином, сизомицином, амикацином проводится в основном стационарно из-за нефротоксичности.
К особенностям антибиотикотерапии у детей надо отнести отказ от использования фторхинолонов, поскольку они противопоказаны детям до 18 лет, а также с целью сокращения числа антибиотикорезистентных инфекций.
К вопросу об антигистаминных препаратах
Классические схемы лечения среднего отита предполагают назначение антигистаминных препаратов с целью снижения аллергического компонента воспаления и уменьшения отека. Рекомендуются средства второго и третьего поколений, не вызывающие сонливости или обладающие минимальным седативным эффектом: кларитин, дезлоратадин, лоратадин, кларисенс, цетиризин, кетотифен (см. лекарства от аллергии).
Однако, на сегодня ряд специалистов (в первую очередь, американских, проводивших выборочные клинические исследования с привлечением пациентов-детей) считает, что применение данной группы лекарственных средств при отите нецелесообразно, так как не выявлено прямой зависимости между их применением и скоростью излечения от заболевания. На сегодняшний день вопрос остается открытым, так как до сих пор нет полноценных стандартов по лечению острого отита у детей.
Лечение лабиринтитов
Так как процесс может легко осложниться менингеальным воспалением, сепсисом и даже нарушениями мозгового кровообращения, лечение проводят в стационарных условиях. Используются антибиотики, противовоспалите льные и дегидратирующие препараты. При необходимости выполняется хирургическое вмешательство.
Лечение отита народными средствами
Народные методы лечения отита у детей достаточно многообразны, но следует отметить, что превращать ребенка в полигон для экспериментов не гуманно и опрометчиво. Конечно, в полевых условиях, когда врач и аптека недоступны, человек прибегнет к любым подручным средствам, чтобы облегчить боль, страдания ребенка. Поэтому остановимся на наиболее адекватных и менее вредных для детского здоровья народных средствах борьбы с отитом (воспалением уха).
Наружный отит, протекающий в виде фурункула в стадии инфильтрации (при покрасневшем бугорке без гнойного стержня), а также средний катаральный отит у детей поддается народным средствам лечения. Можно использовать водочный или спиртовой компресс или примочки:
- борный, камфарный спирт или водка наносятся на марлевую салфетку, которая прикладывается на область уха
- сверху укладывается полиэтиленовая пленка или вощеная бумага
- повязка укрепляется платочком или шарфиком
- время экспозиции от 15 до 30 минут (чем младше ребенок, тем короче время процедуры)
- прилично рассасывает инфильтраты и йод
- также применяют и листья алоэ, разрезая их пополам и прикладывая к гнойнику срез листа
Никакие прогревающие процедуры при отите недопустимы. Лечение спиртосодержащим и растворами категорически запрещено у детей до года даже для наружного применения. У более старших детей оно также не желательно, особенно противопоказано пользоваться для компресса медицинским спиртом в неразбавленном виде. Лучше применять камфарный, борный спирты или водку. Закапывание борного или камфарного спирта в ухо допустимо, но только у детей старше 6 лет — не более 2 капель.
При грибковом поражении слухового прохода в народе пользуются протиранием его раствором соды (не путать с закапыванием или промыванием). Сода создает щелочную среду, в которой грибы плохо размножаются, но полностью вылечить грибковую инфекцию не в состоянии.
Соллюкс (синяя лампа) – тепловая процедура, показанная при негнойном отите. Однако, в быту негнойный отит от гнойного отличить сложно, тем более, что бактериальную инфекцию разогревать нельзя. Поэтому любые народные методы следует согласовывать с лечащим педиатром.
Острый отит среднего уха у ребенка: причины, симптомы, лечение
Острое воспаление уха у детей встречается намного чаще, чем у взрослых. Симптоматика определяется особенностями развития слуха.
Особенности барабанной полости среднего уха
В барабанной полости среднего уха новорожденного находится остаточная эмбриональная миксоидная ткань. Она начинает разрушаться с первым криком ребенка.
В момент рождения миксоидная ткань занимает большую часть барабанной полости. Разрушается она окончательно к 2-3 годам.
До возраста 3 лет эмбриональная ткань служит питательной средой для бактерий, чем и объясняется высокая частота отитов в детском возрасте.
Миксоидная эмбриональная ткань содержит мало кровеносных сосудов, ее защитные свойства не в состоянии противостоять инфицирующим агентам.
Особенности слуховой трубы
- Отсутствует костный отдел, слуховая труба легко растягивается;
- Труба короткая, широкая, лежит горизонтально;
- Глоточное устье зияет, имеет вид щели глубиной в 4 мм;
Причины острого отита у детей
 Источниками инфекции, способствующей возникновению отита у ребенка, являются инфекционные болезни – грипп, корь, скарлатина. Очагом инфицирования могут быть аденоиды, заселенные вирусами. Аденоиды способны механически, разрастаясь, перекрывать глоточное устье.
Источниками инфекции, способствующей возникновению отита у ребенка, являются инфекционные болезни – грипп, корь, скарлатина. Очагом инфицирования могут быть аденоиды, заселенные вирусами. Аденоиды способны механически, разрастаясь, перекрывать глоточное устье.
О воспалении среднего уха у грудного ребенка можно судить по следующим симптомам:
- ребенок отказывается от груди из-за болезненного глотания;
- часто вскрикивает;
- прижимается больным ушком к руке матери.
У детей старше годика отмечается болезненность в области козелка, температура повышается до 40 градусов, ребенок много спит, теряет активность, не ест. К симптомам может присоединиться понос, рвота. Этот период соответствует нагноению в среднем ухе. После истечения гноя все перечисленные признаки отита стихают.
Что будет, если не лечить отит среднего уха? Ответ в нашей статье Чем опасен для здоровья отит среднего уха.
Диагностика
У подростков и младших школьников картина воспаления среднего уха похожа на клиническую картину у взрослых. У малышей до 4-5 лет наблюдаются отличия:
- Барабанная перепонка покрыта слоем миксоидной ткани. Эмбриональная ткань скрывает от взгляда врача изменения на поверхности пленки.
- Барабанная перепонка толстая, рыхлая, даже при сильных нагноениях не наблюдается ее выпячивания в слуховой проход.
 Особенности барабанной перепонки, ее утолщенность и хорошая растяжимость позволяют сохранять целостность даже при обильных гноетечениях. Для выхода гноя нет необходимости в перфорации барабанной перепонки, он направляется через горизонтально лежащую более широкую и короткую, чем у взрослых, евстахиеву трубу. Диагноз устанавливают на основании жалоб, результатов осмотра, отоскопического обследования.
Особенности барабанной перепонки, ее утолщенность и хорошая растяжимость позволяют сохранять целостность даже при обильных гноетечениях. Для выхода гноя нет необходимости в перфорации барабанной перепонки, он направляется через горизонтально лежащую более широкую и короткую, чем у взрослых, евстахиеву трубу. Диагноз устанавливают на основании жалоб, результатов осмотра, отоскопического обследования.
- При повышении температуры ребенку назначают лечение антибиотиками.
- Полость среднего уха обрабатывают сосудосуживающими каплями.
- Ухо очищают от гноя, вливают сульфацил натрия.
- Вливают в ухо димексид, этот препарат обладает противомикробным и противовоспалительным действием.
- Закапывают препарат декаметроксин, эффективно подавляющий синегнойную палочку.
- Вводят в/м иммуноглобулины для усиления иммунитета.
Возможно Вы искали информацию о боли в ушке у ребенка, для Вас наша следующая статья Болит ухо у ребенка: что делать?
Осложнения
В грудничковом возрасте отит может осложниться выпячиванием родничка, запрокидыванием головы, рвотой. Опасными осложнениями среднего отита у ребенка может стать мастоидит, менингит, сепсис.
Профилактика
 Мероприятия по предупреждению отита должны проводиться с первых дней рождения ребенка. Основой профилактики служит предупреждение инфекции верхних дыхательных путей, организация правильного питания, соблюдения гигиены, закаливание малыша.
Мероприятия по предупреждению отита должны проводиться с первых дней рождения ребенка. Основой профилактики служит предупреждение инфекции верхних дыхательных путей, организация правильного питания, соблюдения гигиены, закаливание малыша.
Не стоит забывать о правильном уходе и гигиене за ушами, подробно в нашей статье Как правильно ухаживать за ушами.
Комната ребенка должна хорошо проветриваться, выходить окнами на солнечную сторону. В ней не должно быть сырости, плесени, нагромождения лишних вещей. Желательно проводить регулярную обработку помещения ультрафиолетовой лампой.
Грудного ребенка при кормлении стараться поддерживать вертикально для предотвращения затекания грудного молока в слуховую трубу.
Для профилактики воспаления уха ребенок должен регулярно проходить осмотр у отоларинголога для выявления и лечения инфекции носовых пазух. Необходимо посещать стоматолога, больной зуб также является возможным очагом инфекции. Профилактикой служит удаление аденоидов по рекомендации доктора, а также наблюдение за изменениями слуха. Нарушение функции слуха в этом возрасте могут стать причиной тугоухости во взрослом возрасте.
При своевременной адекватной медицинской помощи прогноз благоприятный.