Бактериальный отит
Бактериальный отит
Бактериальный отит — это воспаление слизистых оболочек уха, вызванное проникновением и бурным размножением в них бактерий. Эти возбудители не только разрушают нормальную клеточную структуру органа, но и выделяют особые токсины, которые отравляют организм, вызывая его интоксикацию и негативно воздействуя на слух.
Чаще болезнь носит одностороннее течение, но может поразить и оба уха. Заболеванию подвержены в первую очередь дети, так как в раннем возрасте слуховые трубы еще недостаточно сформированы, они имеют широкий просвет и короткую длину, что способствует быстрому распространению микробов из носоглотки в слуховой аппарат. Также бактериальный отит встречается у пожилых и часто болеющих людей в зрелом возрасте, это связано со снижением у них защитных реакций и высокой восприимчивостью к инфекциям.
Особенность болезни заключается в том, что бактерии, в отличие от вирусов (которые имеют замкнутый жизненный цикл и погибают через определенный промежуток времени), могут пребывать в человеческом организме пожизненно. В результате при нелеченом или недолеченном отите заболевание легко переходит в хроническую форму, его терапия усложняется, а выздоровление пациентов замедляется.
- Травмы и микроповреждения, обморожения, термические или химические ожоги уха создают благоприятные условия для размножения возбудителей болезни на его слизистых оболочках.
- Болезни кожи (фурункулез, экземы). Если очаги поражения расположены в непосредственной близости к наружному слуховому проходу, больные при расчесывании могут легко занести в него бактериальную инфекцию.
- Хронические воспаления (артриты, миокардиты, невриты, миозиты, лимфадениты и др.) В этих случаях в крови человека постоянно циркулируют бактериальные агенты, которые могут через поврежденные сосуды уха осесть на его слизистой оболочке и вызвать в ней патологические изменения.
- Острые и хронические болезни уха (мирингиты, евстахииты), носоглотки и горла (риниты, синуситы, фарингиты, ангины, аденоидиты) из-за особенностей анатомии (близкого расположения к евстахиевым трубам) могут способствовать распространению бактериальной инфекции в слуховой проход.
- Сезонные вспышки ОРВИ. Эти инфекции косвенно подготавливают благоприятные условия для размножения в организме человека бактерий, путем значительного ослабления иммунной защиты.
- Переохлаждение (отсутствие теплой шапки в холодную погоду, ношение обуви и одежды не по сезону) дает возможность бактериям легко атаковать органы и системы, подвергшиеся холодовому стрессу.
- Инфицирование слизистых оболочек уха во время гигиенических процедур или врачебных манипуляций (при нарушении правил туалета ушей или стерильности инструментария).
- Отсутствие или редкий уход за наружным слуховым проходом, пренебрежение чистотой ушных раковин способствует скоплению бактерий.
- Попадание патогенной микрофлоры в слуховые трубы при нырянии в общественных водоемах или самолечении народными средствами.
К наиболее распространенным микроорганизмам, вызывающим болезнь, относят:
- стафило-, пневмо- и стрептококки;
- клебсиеллы, легионеллы и моракселлы;
- гемофильную, синегнойную и кишечную палочки.
Виды бактериального отита
Болезнь разделяют по месту локализации воспалительного очага на наружный, средний и внутренний отит. Наиболее опасным считается последний, так как он может вызвать поражение слуховых косточек и барабанной перепонки, а это может способствовать снижению слуха.
По течению выделяют острую и хроническую форму болезни. Первая характеризуется яркой симптоматикой и при своевременном лечении исчезает навсегда, вторая может протекать стерто, с периодами вспышек болезни и ее стиханием, она часто длиться годами и с трудом поддается терапии.
По характеру воспалительных изменений бактериальный отит делится на:
- катаральный, который характеризуется выраженным покраснением и отечностью слизистых оболочек, протекает со скудными прозрачными выделениями или без них;
- экссудативный, для него свойственно образование больших отеков и истекание слизистого, слизисто-гнойного, сукровичного патологического выпота из наружного уха;
- гнойный отит, характеризуется выделениями гнойного характера, пропитыванием им слизистых, слуховых косточек, барабанной перепонки, возникновением дистрофий и некрозов тканей, рубцовых и спаечных образований.
Клиническая картина, симптомы бактериального отита
Начало болезни или ее обострение начинается внезапно. Больные жалуются на:
- тяжесть, жжение, зуд, прострелы и боли в ухе;
- истекание жидкости из наружного слухового прохода (не всегда);
- общую разбитость, слабость и подъем температуры тела.
Могут присутствовать следующие признаки:
- изменения слухового восприятия, шумы, снижение остроты слуха;
- раздражительность, повышенная возбудимость, нарушение сна, ломота мышц и костей, потеря аппетита, головокружения.
Диагностика
Для правильной постановки диагноза врач тщательно опрашивает пациентов, выясняет у них наличие хронических болезней уха, носоглотки, горла, предшествующих травм, переохлаждений, инфекций.
Затем с помощью специального оборудования доктор осматривает слизистую уха. Метод отоскопии позволяет выявить отечность тканей, их покраснение, наличие патологического экссудата.
При необходимости назначают УЗИ височной области, аудиометрию, диагностическое продувание труб.
Лабораторные анализы (крови, мочи) позволяют подтвердить и выяснить степень общей реакции организма на воспалительный процесс в ухе.
Осложнения
К последствиям бактериального воспаления можно отнести:
- хронизацию процесса и развитие стойкой тугоухости;
- распространение возбудителей на все отделы уха, в носоглотку, гортань;
- миграцию бактерий с током крови или лимфы в отдаленные органы (почки, сердце, мозг, легкие);
- септическое заражение всего организма.
При бактериальном отите основой терапии является прием антибиотиков. Для уничтожения возбудителей назначаются препараты широкого спектра действия (Цефтриаксон, Супракс, Амоксициллин). Дозировку и длительность курса лечения определяет врач-отоларинголог.
Однако, после исчезновения бактерий из очага поражения в нем остаются последствия их жизнедеятельности. Воспалительные изменения (отек и покраснения) лечат с применением антигистаминных препаратов (Супрастина, Тавигила, Диазолина).
Боль и жар у пациентов устраняют при помощи Нурофена, Ибупрофена или литической смеси.
Местно назначается антисептический туалет уха (промывание слуховых труб специальными растворами, например, Мирамистином или Фурацилином), а также закапывание в нос сосудосуживающих капель (Називина, Тизина), а в ухо — Сопрадекса, Нормакса, Отипакса.
Для ускорения регенерации тканей, в период выздоровления, при этом недуге врачи назначают ряд физиопроцедур: ультразвук, электрофорез, магнитотерапию.
Профилактика
Для снижения риска заболеваемости бактериальными инфекциями уха и предотвращения развития осложнении необходимо:
- своевременно обращаться к врачу при первых признаках воспаления в лор-органах;
- проводить терапевтические мероприятия при наличии хронических очагов инфекции в организме;
- избегать переохлаждений, одеваться по погоде;
- укреплять иммунитет и вести здоровый образ жизни;
- систематически и с соблюдением правил антисептики проводить туалет ушей.
Романовская Татьяна Владимировна
Страничка оказалась полезной? Поделитесь ею в своей любимой соцсети!
Наиболее часто встречающиеся возбудители наружного бактериального отита
В связи с вопросом об инфекции как основном этиологическом факторе стоит и вопрос о степеии стерильности полостей среднего уха в норме.
По данным Прейсинга (Preysing) полости среднего yxa в норме не содержат патогенной флоры. Некоторые исследователи, которые находили иногда в нормальном ухе бактерии, считают их непостоянными и не имеющими значения в этиологии острого отита. При остром воспалении среднего уха никогда почти не обнаруживается однородная флора, потому что к основному возбудителю воспаления присоединяется флора из носоглотки, а после возникновения перфорации барабанной перепонки — из наружного слухового прохода.
Более точное представление о микрофлоре в эксудате среднего уха при остром гнойном воспалении дает работа М. А. Грузмана и П. М. Пугача. Эти авторы брали гной из барабанной полости при парацентезе и из сосцевидного отростка во время операции и обнаруживали как монокультуру, так и смешанную флору.
Из 130 больных, страдавших острыми средними отитами и мастоидитами, у 32 они обнаружили стрептококк, у 10—слизистый стретококк (так называемый пневмококк III), у 8 — пневмококк, у 11—диплококк, у 8 — стафилококк.
На основании своих наблюдений эти авторы приходят к заключению, но острый средний отит не вызывается каким-либо единым возбудителем и один характер флоры не определяет клинического течения отита. Однако выяснение характера возбудителя воспаления и особенно чувствительности то к определенным медикаментам открывает возможности применения антибиотиков со специфическим для данной флоры спектром действия. И. Ю. Ласков, исследуя флору из раны, взятую во время мастоидотомии у 78 больных мастоидитами без перфораций барабанной перепонки, нашел разнообразную флору с превалированием негемолитического стрептококка.
М. И. Мезрин исследовал флору гнойных средних отитов у больных скарлатиной. Гной для исследования брали непосредственно из барабанной полости путем тимпанопункцик в ранние сроки развития отита. При этом он находил гемолитический стрептококк и пневмококк; первый — при гнойных перфоративных отитах, второй — при неперфоративных.
Т. И. Кремнев исследовал флору при острых отитах-антритах у детей в возрасте до одного года, умерших с клинико-анатомическим диагнозом токсической диспепсии. Из 170 исследований пневмококк в чистой культуре обнаружен в 146 (85,9%), смешанная флора с пневмококком — в 8 (4,6%). пневмококк не был найден в 6(3,5%); все другие виды микроорганизмов обнаружены в 10 (6%). Все это позволяет сделать вывод, что острое воспаление среднего уха может быть вызвано различными патогенными микроорганизмами и комбинацией их; по все же у большинства исследователей наиболее часто обнаруживаемыми возбудителями являются стрептококк л пневмококк; на втором месте стоит стафилококк; у грудных детей превалирует пневмококк.
Особого внимания заслуживает вопрос о роли туберкулезной палочки в этиологии гнойного среднего отита. Общеизвестно, что он может возникнуть вторично гематогенным или тубарным путем при наличии туберкулезного процесса в легких или других органах, особенно в носоглотке. Однако возможно первичное поражение бациллой Коха и возникновение первичного туберкулезного комплекса в ухе при отсутствии туберкулеза в других органах.
Можно считать установленным, что туберкулезная палочка, как и другие виды микроорганизмов, может вызывать как первичное, так и вторичное воспаление среднего уха.
В единичных случаях возбудителями острого воспаления среднего уха являются бациллы Фридлендера и фузоспирохегозный симбиоз, т. е. симбиоз бациллы Симановского-Венсана со спирохетой полости рта. Нами выявлено один раз острое воспаление среднего уха и мастоидит, вызванные лучистым грибком (актииомикоз). Отдельные случаи отитов той же этиологии описаны Г. О. Сутеевым, Н. А. Преображенским и др.
Изложенное позволяет установить, что острый средний отит не имеет определенного специфического возбудителя, а вызывается различными видами патогенных микроорганизмов.
Оглавление темы «Оперативное лечение отосклероза. Средний отит»:
Симптомы и лечение отита у взрослых
Отит – это воспаление уха, обобщающий термин для любых инфекционных процессов в органе слуха. В зависимости от пораженного отдела уха, выделяют наружный, средний и внутренний отит (лабиринтит). Отит встречается часто. Десять процентов населения Земли в течение жизни болели наружным отитом.
Ежегодно в мире регистрируется 709 миллионов новых случаев заболевания острым средним отитом. Больше половины этих эпизодов приходится на детей до 5 лет, однако взрослые также страдают воспалением среднего уха. Лабиринтит, как правило, является осложнением среднего отита и возникает сравнительно редко.
Анатомия уха
Для лучшего понимания излагаемой темы необходимо вкратце вспомнить анатомию органа слуха.
Составными частями наружного уха являются ушная раковина и слуховой проход. Роль наружного уха – улавливание звуковой волны и проведение ее к барабанной перепонке. 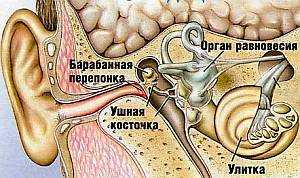
Среднее ухо – это барабанная перепонка, барабанная полость, содержащая цепочку слуховых косточек, и слуховая труба.
В барабанной полости происходит усиление звуковых колебаний, после чего звуковая волна следует к внутреннему уху. Функция слуховой трубы, соединяющей носоглотку и среднее ухо, – вентиляция барабанной полости.
Внутреннее ухо содержит так называемую «улитку» – сложный чувствительный орган, в котором звуковые колебания преобразуются в электрический сигнал. Электрический импульс следует по слуховому нерву в головной мозг, неся закодированную информацию о звуке.
Наружный отит
Наружный отит – это воспаление слухового прохода. Он может быть диффузным, а может протекать в виде фурункула. При диффузном наружном отите поражается кожа всего слухового прохода. Фурункул – это ограниченное воспаление кожи наружного уха.
Средний отит
При среднем отите воспалительный процесс происходит в барабанной полости. Существует множество форм и вариантов течения этой болезни. Он может быть катаральным и гнойным, перфоративным и неперфоративным, острым и хроническим. При отите могут развиваться осложнения.
К наиболее распространенным осложнениям среднего отита относят мастоидит (воспаление заушной части височной кости), менингит (воспаление оболочек головного мозга), абсцесс (гнойник) мозга, лабиринтит.
Лабиринтит
Внутренний отит почти никогда не бывает самостоятельным заболеванием. Практически всегда он является осложнением воспаления среднего уха. В отличие от других видов отита его основным симптомом является не боль, а снижение слуха и головокружение.
Причины отита
- После попадания загрязненной воды — чаще всего наружный отит возникает после попадания в ухо воды, содержащей возбудителя болезни. Именно поэтому второе название этой болезни – «ухо пловца».
- Травма кожи наружного слухового прохода — помимо наличия в воде инфекции должны быть и местные условия, предрасполагающие к развитию воспаления: микротрещины кожи и т.д. Иначе каждый наш контакт с некипяченой водой заканчивался бы развитием воспаления в ухе.
- Осложнение ОРВИ, гайморита — в этом случае возбудитель среднего отита проникает в барабанную полость совсем с другой стороны, так называемым ринотубарным путем, то есть через слуховую трубу. Обычно инфекция попадает в ухо из носа, когда человек болеет ОРВИ, насморком или гайморитом. При тяжело протекающем воспалении среднего уха инфекция может распространиться на внутреннее ухо.
- При инфекционных заболеваниях, болезнях почек, сахарном диабете, переохлаждении на фоне сниженного иммунитета возрастает риск развития воспаления в среднем ухе. Сморкание через 2 ноздри (неправильное), кашель и чиханье повышают давление в носоглотке, что приводит к попаданию инфицированной слизи в полость среднего уха.
- Механическое удаление ушной серы — она является защитным барьером от инфекций.
- Высокая температура воздуха и высокая влажность.
- Попадание в ушную раковину инородных объектов.
- Использование слуховых аппаратов.
- Такие заболевания, как себорейный дерматит на лице, экзема, псориаз.
- Причинами развития острого среднего отита являются также генетическая расположенность, иммунодефицитные состояния, ВИЧ-инфекция.
Возбудители заболевания
Возбудителями наружного отита могут быть бактерии или грибы. Особенно часто встречаются в слуховом проходе такие микроорганизмы, как синегнойная палочка и стафилококк. Для грибов рода Candida и Aspergillus кожа слухового прохода вообще одно из любимых мест в организме: там темно, а после купания еще и влажно.
Возбудителями среднего отита, а значит и внутреннего, могут быть вирусы и бактерии. Грибковое поражение среднего уха также встречается, но гораздо реже, чем наружного. Самые частые бактериальные возбудители среднего отита – пневмококк, гемофильная палочка, моракселла.
Клиническая картина — симптомы отита
- Боль — это основной симптом отита. Интенсивность боли может быть разной:
- от едва ощутимой до невыносимой
- характер – пульсирующий, стреляющий
Очень сложно, чаще всего невозможно самостоятельно отличить болевые ощущения при наружном отите от болевых ощущений при воспалении среднего уха. Единственной зацепкой может стать тот факт, что при наружном отите боль должна ощущаться при касании кожи на входе в слуховой проход.
- Снижение слуха – симптом непостоянный. Он может присутствовать как при наружном отите, так и при среднем, может отсутствовать при обеих этих формах воспаления уха.
- Повышение температуры — чаще всего происходит повышение температуры тела, однако, это также необязательный признак.
- Выделения из уха при наружном отите бывают практически всегда. Ведь ничто не мешает воспалительной жидкости выделяться наружу.
При среднем отите, если в барабанной перепонке не образовалась перфорация (отверстие), выделений их уха не бывает. Гноетечение из слухового прохода начинается после появления сообщения между средним ухом и слуховым проходом.
Акцентирую внимание на том, что перфорация может не образоваться даже при гнойном отите. Пациенты, страдающие отитом, часто спрашивают, куда денется гной, если он не прорвется наружу? Все очень просто – он выйдет через слуховую трубу.
- Ушной шум (см. причины шума в ушах), заложенность уха возможны при любой форме заболевания.
- При развитии воспаления внутреннего уха может появляться головокружение (причины).
Острый средний отит протекает в 3 стадии:
Острый катаральный отит — больной испытывает сильную боль, усиливающуюся к ночи, при кашле, чиханье, она может отдавать в висок, зубы, быть колющей, пульсирующей, сверлящей, снижается слух, аппетит, появляется слабость и высокая температура до 39С.
Острый гнойный отит — происходит скопление гноя в полости среднего уха с последующей перфорацией и гноетечением, которое может быть на 2-3 день болезни. В этом периоде температура падает, боль снижается, врач может произвести маленький прокол (парацентез), если не произошел самостоятельный разрыв барабанной перепонки.
Восстановительная стадия — гноетечение прекращается, дефект барабанной перепонки закрывается (сращение краев), слух в течение 2-3 недель восстанавливается.
Общие принципы диагностики
В большинстве случаев диагностика острого отита не вызывает затруднений. Высокотехнологичные методы исследования бывают нужны нечасто, ухо неплохо обозримо глазом. Врач осматривает барабанную перепонку налобным рефлектором (зеркало с отверстием посередине) через ушную воронку или специальным оптическим прибором – отоскопом.
Интересное устройство для диагностики отита разработала знаменитая корпорация Apple. Оно представляет собой отоскопическую насадку для камеры телефона. Предполагается, что с помощью этого гаджета родители смогут фотографировать барабанную перепонку ребенка (или свою собственную) и отсылать фотографии для консультации своему лечащему врачу.
Диагностика наружного отита
Осматривая ухо пациента, страдающего наружным отитом, врач видит покраснение кожи, сужение слухового прохода и наличие жидких выделений в его просвете. Степень сужения слухового прохода может быть такой, что барабанную перепонку не видно вообще. При воспалении наружного уха других обследований кроме осмотра обычно не нужно.
Диагностика среднего отита и лабиринтита
При остром воспалении среднего уха основным способом установления диагноза также является осмотр. Основными признаками, позволяющими поставить диагноз «острый средний отит», являются покраснение барабанной перепонки, ограничение ее подвижности, наличие перфорации.
- Как проверяется подвижность барабанной перепонки?
Человека просят надуть щеки, не открывая рта, то есть «продуть уши». Это прием называется маневром Вальсальвы по имени итальянского анатома, жившего на рубеже 17 и 18 столетий. Он широко применяется водолазами и дайверами для выравнивания давления в барабанной полости при глубоководном спуске.
Когда струя воздуха попадает в полость среднего уха, барабанная перепонка немного двигается и это заметно глазом. Если барабанная полость заполнена воспалительной жидкостью, никакой воздух в нее не попадет и движения барабанной перепонки не будет. После появления гноетечения из уха, врач может наблюдать наличие перфорации в барабанной перепонке.
Иногда для уточнения характера болезни может понадобиться аудиометрия (исследование слуха на аппарате) или тимпанометрия (измерение давления внутри уха). Однако эти методы обследования слуха чаще применяются при хроническом отите.
Диагноз лабиринтита обычно ставится, когда на фоне протекающего среднего отита внезапно резко падает острота слуха и появляется головокружение. Аудиометрия в такой ситуации обязательна. Также нужен осмотр невропатолога и консультация окулиста.
Необходимость в рентгенологических исследованиях возникает, когда есть подозрение на осложнения болезни – мастоидит или внутричерепное распространение инфекции. К счастью, такие случаи редки. В ситуации, когда подозревается развитие осложнений, обычно выполняется компьютерная томография височных костей и головного мозга.
Нужен ли при отите мазок на определение бактериальной флоры? Однозначный ответ на этот вопрос дать непросто. Проблема состоит в том, что из-за особенностей культивации бактерий ответ данного обследования будет получен через 6-7 дней после забора мазка, то есть ко времени, когда отит уже практически пройдет. Более того, при среднем отите без перфорации мазок бесполезен, так как микробы находятся за барабанной перепонкой.
И все же мазок лучше делать. В том случае, если применение лекарства первой линии не принесет выздоровления, получив результаты бактериального исследования, можно будет скорректировать лечение.
Лечение наружного отита
Основное средство лечения наружного отита у взрослых – ушные капли. Если у человека нет иммунодефицита (ВИЧ-инфекция, сахарный диабет), антибиотик в таблетках, как правило, не нужен.
Ушные капли могут содержать только антибактериальный препарат или быть комбинированными – иметь в составе антибиотик и противовоспалительное вещество. Курс лечения занимает 5-7 дней. Наиболее часто для терапии наружного отита применяются:
- Ципрофарм (Украина, ципрофлоксацина гидрохлорид)
- Нормакс (100-140 руб., норфлоксацин)
- Отофа (170-220 руб, рифамицин)
- Софрадекс (170-220 руб., дексаметазон, фрамицетин, грамицидин)
- Кандибиотик (210-280 руб., Беклометазон, лидокаин, клотримазол, Хлорамфеникол)
Последние два препарата обладают также противогрибковыми свойствами. Если наружный отит имеет грибковое происхождение, активно используются противогрибковые мази: клотримазол (Кандид), натамицин (Пимафуцин, Пимафукорт).
Помимо ушных капель, для лечения наружного отита врач может рекомендовать мазь с действующим веществом Мупироцин (Бактробан 500-600 руб, Супироцин 300 руб). Важно, что препарат не оказывает негативного действия на нормальную микрофлору кожи, и есть данные об активности мупироцина в отношении грибов.
Лечение среднего отита и лабиринтита у взрослых
Антибактериальная терапия
Основное средство терапии при среднем отите – антибиотик. Однако лечение отита антибиотиками у взрослых – это еще один спорный вопрос современной медицины. Дело в том, что при данном заболевании очень высок процент самостоятельного выздоровления – больше 90%.
Был период времени в конце 20 века, когда на волне энтузиазма антибиотики назначали практически всем больным при отите. Однако сейчас считается допустимым первые два дня после появления боли обходиться без антибиотиков. Если через два дня нет тенденции к улучшению, тогда уже назначается антибактериальный препарат. При всех видах отита могут потребоваться обезболивающие лекарства для приема внутрь.
При этом, конечно, больной должен находиться под врачебным наблюдением. Решение о необходимости антибиотиков весьма ответственно и его должен принимать только врач. На весах с одной стороны возможные побочные эффекты антибиотикотерапии, с другой – тот факт, что каждый год в мире от осложнений отита умирает 28 тысяч человек.
Основные антибиотики, которые применяются при лечении среднего отита у взрослых:
- Амоксициллин — Оспамокс, Флемоксин, Амосин, Экобол, Флемоксин солютаб
- Аамоксициллин с клавулановой кислотой — Аугментин, Флемоклав, Экоклав
- Цефуроксим — Зиннат, Аксетин, Зинацеф, Цефурус и другие препараты.
Курс антибиотикотерапии должен составлять 7-10 дней.
Ушные капли
Ушные капли также широко назначаются при воспалении среднего уха. Важно помнить, что существует принципиальная разница между каплями, которые назначаются до перфорации барабанной перепонки и после ее появления. Напомню, признаком перфорации является появление гноетечения.
До возникновения перфорации назначаются капли с обезболивающим эффектом. К ним относятся такие препараты как:
- Отинум — (150-190 руб) — холина салицилат
- Отипакс (220 руб), Отирелакс (140 руб) — лидокаин и феназон
- Отизол — феназон, бензокаин, фенилэфрина гидрохлорид
Капли с антибиотиком не имеет никакого смысла закапывать в этой фазе, так как воспаление идет за непроницаемой для них барабанной перепонкой.
После появления перфорации боль проходит и уже нельзя капать обезболивающие капли, поскольку они могут навредить чувствительным клеткам улитки. При возникновении перфорации появляется доступ для капель внутрь среднего уха, поэтому можно закапывать капли, содержащие антибиотик. Однако нельзя использовать ототоксические антибиотики (гентамицин, фрамицетин, неомицин, полимиксин В), препараты, содержащие феназон, спирты или холина салицилат.
Капли с антибиотиком, применение которых допустимо при лечении отита у взрослых: «Ципрофарм», «Нормакс», «Отофа», «Мирамистин» и другие.
Парацентез или тимпанотомия
В отдельных ситуациях при воспалении среднего уха может понадобиться малое хирургическое вмешательство – парацентез (или тимпанотомия) барабанной перепонки. Считается, что потребность в парацентезе возникает, если на фоне антибактериальной терапии на протяжении трех дней боль все еще продолжает беспокоить человека. Парацентез выполняется под местной анестезией: специальной иглой в барабанной перепонке делается небольшой разрез, через который начинает выходить гной. Разрез этот прекрасно зарастает после прекращения гноетечения.
Лечение лабиринтита представляет собой комплексную медицинскую проблему и проводится в стационаре под контролем ЛОР-врача и невропатолога. Помимо антибактериальной терапии необходимы средства, улучшающие микроциркуляцию внутри улитки, нейропротекторные препараты (защищающие нервную ткань от повреждения).
Профилактика отита
Профилактические меры при наружном отите заключаются в тщательном высушивании слухового прохода после купания. Также следует избегать травматизации слухового прохода – не использовать ключи и булавки в качестве ушного инструментария.
Для людей, часто страдающих воспалением наружного уха, существуют капли на основе оливкового масла, обеспечивающие защиту кожи при купании в водоеме, например, «Ваксол».
Профилактика среднего отита состоит из общеукрепляющих мероприятий – закаливания, витаминотерапии, приема иммуномодуляторов (препаратов, улучшающих иммунитет). Также важно своевременно лечить заболевания носа, которые являются основным причинным фактором воспаления среднего уха.
Основы лечения наружного отита
Д.м.н. С.Я.Косяков, член корр. РАМН проф. Г.З.Пискунов
Кафедра оториноларингологии Российской медицинской Академии последипломного образования
Учебное пособие для врачей
Заболевания наружного слухового прохода часто встречаются в практике оториноларинголога. Спектр патологии очень широк и может варьировать от серной пробки до новообразования наружного слухового прохода. Наружный слуховой проход это не просто труба для проведения звука из окружающей среды до барабанной перепонки. Понимание физиологии и анатомии наружного слухового прохода позволяет рационально подходить к лечению заболеваний наружного слухового прохода.
Наружный слуховой проход развивается из первой жаберной щели. Первая жаберная щель происходит из эктодермы и первоначально состоит из дорсальной и вентральной порций. Во время эмбриогенеза, дорсальная порция сохраняется, формируя наружный слуховой проход, тогда как вентральная порция исчезает. Сохранение вентральной порции позднее может приводить к развитию аномалий первой жаберной щели, таких как кисты и свищи. Эктодерма средней части первой жаберной щели инвагинирует на 4-ой неделе развития эмбриона и становится смежной эндодерме соответствующего первого глоточного мешка. Этот мешок в последствии становится барабанной полостью. К пятой неделе эмбрионального развития, мезодерма прорастает между эктодермальным и эндодермальными слоями и, в конечном счете, формируется барабанная перепонка. Инвагинация первой жаберной щели по направлению к барабанной перепонке на 8-ой неделе приводит к формированию первичного наружного слухового прохода и структур в последующем относящихся к латеральной трети наружного слухового прохода. Формирование канала наружного слухового прохода происходит на 21-ой неделе от медиальных отделов к латеральным и заканчивается к 7-ому месяцу.
Несмотря на то, что барабанная перепонка и барабанная полость со слуховыми косточками достигают размера взрослого уже к моменту рождения, наружный слуховой проход претерпевает изменения с рождения до 9-ти летнего возраста. Наружный слуховой проход ребенка всегда прямой. Тимпанальное кольцо не полностью закрыто и оссифицировано, нижняя часть его состоит из фиброзной ткани.
Наружный слуховой проход взрослого имеет S-образную форму и длину приблизительно 2,5 см. Так как барабанная перепонка находится под углом, задне-верхняя стенка наружного слухового прохода на 6 мм короче, чем передненижняя стенка канала. Наиболее узкая часть наружного слухового прохода – istmus располагается в месте соединения костной и хрящевой части наружного слухового прохода.
Структура канала, и его физиологические барьеры направлены на предотвращение избыточной влажности и попадание инородных тел. Это помогает поддерживать стабильные условия в зоне близкой к барабанной перепонке в различных климатических и других условиях. Сера, смазывающая наружный слуховой проход является жиросодержащим материалом, который продуцируется серными железами (модифицированные апокриновые железы) латеральной порции наружного слухового прохода. В обычных условиях, сера транспортируется латерально вдоль стенки канала в зависимости от нормальной эпителиальной миграции и впоследствии выводится наружу. Механическое прерывание этого процесса, например ватными палочками или при ношении слухового аппарата может приводить к образованию серных пробок. Гидрофобные свойства серы формируют важный физиологический барьер для увлажнения кожи наружного слухового прохода, а такие компоненты как лизоцим обеспечивают антибактериальные свойства серы.
Эпителиальная миграция в наружном слуховом проходе обеспечивает механизм самоочищения. В большинстве случаев эпицентром миграционных процессов является umbo барабанной перепонки. Эпителиальная миграция составляет приблизительно 0.07 мм в день и служит для очищения канала слухового прохода.
Тепло, темнота, влажность служат идеальными условиями для роста бактерий. Сочетание нормальной флоры наружного слухового прохода остается относительно стабильным и действует как сдерживающий фактор колонизации канала патогенными бактериями. Исследование культур здоровых ушей показало преобладание Staphylococcus epidermidis, Corynebacterium и микрококков. Pseudomonas aeruginosa обычно не высеваются из здоровых ушей, а ее присутствие является очевидным признаком инфицирования.
Так как наружный слуховой проход представляет собой слепой канал, большое количество дерматологических заболеваний может возникать в данной области. Терапия большинства дерматологических заболеваний местная, но эпителий наружного слухового прохода в некоторых отделах труднодоступен, поэтому некоторые из этих заболеваний трудно лечить в сравнении с аналогичными, но другой локализации.
Наружный отит – часто встречающаяся патология наружного слухового прохода, однако лечение данной патологии, в силу полиэтиологичности последней, носит преимущественно эмпирический характер. По этиологическому признаку наружный отит можно разделить на атопический дерматит кожи наружного слухового прохода, контактный дерматит наружного слухового прохода и инфекционный наружный отит. Причем возможно, что в начале явления атопического или контактного дерматита как бы подготавливают почву для присоединения инфекции, а затем развивается инфекционный наружный отит. Возможно также сочетание того и другого процессов. Ошибки в диагностике и неправильный подбор лекарственного препарата приводят к неудовлетворенности, как пациента, так и врача результатами проведенного лечения и рецидивам заболевания. Поэтому необходимо дифференцировать характер поражения кожи наружного слухового прохода и в зависимости от него проводить адекватное лечение.
Наружный отит может быть острым или хроническим. Частота встречаемости при первичном приеме составляет приблизительно 12-14 на 1000 человек популяции в год. В летнее время количество эпизодов наружного отита увеличивается. В тропическом климате частота встречаемости больше, чем в умеренном климате.
Атопический дерматит это хронический, генерализованный дерматит сопровождающийся интенсивным зудом у пациентов с индивидуальным или системным анамнезом атопии. Может возникать в ассоциации с аллергическим ринитом или астмой.
Клинические проявления и обострения могут быть вызваны различными аллергенами. Механизм возникновения атопического дерматита до конца не изучен, но считается, что он связан с нарушением активности лимфоцитов Т-хелперов. Проявления в большинстве своем неспецифичны, особенно на ранних стадиях. Участки эритемы с микропузырьками могут быть обнаружены на пораженных участках кожи вместе с мацерацией за счет интенсивного зуда. В коже, на ранних стадиях гистологически определяется межклеточный отек. Хроническое заболевание часто приводит к лихенизации и другим признакам хронических воспалительных изменений. При данном поражении имеется склонность к бактериальной суперинфекции, чаще Staphilococcus aureus. Гнойничковое поражение происходит с формированием корок желто-медового цвета. При данном заболевании определяют выраженный дермагрофизм. Любые манипуляции приводят к яркому покраснению кожи наружного слухового прохода. Основное лечение заключается в местном применении кортикостероидов и антигистаминных препаратов для снятия зуда.
Контактный дерматит это местная кожная реакция на провоцирующий агент. Существуют две формы заболевания иритантная и аллергическая формы контактного дерматита. Огромное количество веществ могут обладать раздражающим действием и приводят к местной кожной воспалительной реакции. Это могут быть различные кислоты, щелочи и даже продукты косметики. Гистологически отличить эту форму от атопического дерматита невозможно. Аллергический контактный дерматит диагностируется у одной трети больных страдающих наружным отитом. Причем не последнюю роль в сенситизации играют топические препараты. У больных с упорным течением наружного отита на фоне обычного лечения возможно заподозрить аллергический наружный отит. В тоже время у 48% пациентов с аллергическим наружным отитом отмечается положительный кожный тест на пищевые аллергены.
Инфекционный наружный отит
Инфекционный наружный отит – термин представляющий спектр воспалительных изменений в наружном слуховом проходе обусловленных инфекционной этиологией. Наружный слуховой проход обладает защитной функцией и функцией самоочищения и обычно устойчив к инфекции. Когда происходит нарушение защитных механизмов эпителия, инфекционный агент проникает в кожу и подлежащие ткани и вызывает воспалительную реакцию различной степени (рисунок 1).
Предрасполагающими факторами является травма кожи наружного слухового прохода за счет неправильно понимаемой чистоплотности, т.е. тщательного туалета наружного слухового прохода. Кроме того, на состояние кожи наружного слухового прохода может оказывать действие хлорированная и жесткая вода. Сопутствующими заболеваниями могут быть: сахарный диабет, экзема, псориаз или контактный дерматит. Достоверно повышающим риск возникновения наружного среднего отита является плавание. Причиной этого может быть снижение содержание хлора в воде ниже стандартного уровня, что приводит к прохождению через фильтры бассейнов различных возбудителей и в первую очередь Pseudomonas . Факторами риска могут быть также ношение слухового аппарата, ушные вкладыши или пользование наушниками плеера более трех раз в неделю.
Наиболее частыми клиническими признаками наружного отита являются: боль, покраснение и отек кожи наружного слухового прохода, зуд в наружном слуховом проходе, выделения и снижение слуха. Выраженность тех или иных симптомов носит различный характер. Обычно в 80% случаев выраженность может быть слабой и умеренной и приблизительно в 13% — тяжелой. Для аллергического наружного отита более свойственно преобладание зуда, в тоже время для наружного отита инфекционного генеза на первое место выходит боль в ухе. Отделяемое при аллергическом наружном отите часто носит серозный характер. В тоже время, при инфекционном наружном отите — отделяемое гнойное. Гиперемия также более характерна для инфекционного наружного отита.
Боль в ухе присутствует у большинства пациентов, как у взрослых, так и у детей. Иногда поводом для обращения к врачу является регионарный лимфаденит.
В случае аллергического поражения наружного слухового прохода воспалительных явлений кожи может не быть. Кожа, как правило, сухая, слуховой проход лишен серы, что может быть, в том числе, за счет избыточного туалета наружного слухового прохода.
Сопутствующим диагнозом при первичном обращении к врачу может быть серная пробка. Вторым наиболее часто встречающимся сопутствующим диагнозом может быть средний отит. У детей он ставится в 20% случаев. Другие сопутствующие диагнозы встречаются гораздо реже и связаны со снижением слуха и инфекцией верхних дыхательных путей.
Наружный слуховой проход человека является прибежищем бактериальной флоры, большей частью не патогенной, но бактериальные патогены могут также присутствовать. К непатогенной флоре относятся стафилококки и коринобактерии (дифтероиды). В 60% случаев высевается Pseudomonas aeruginosa, в 15% Staphylococcus aureus (в 6% метициллин устойчивые штаммы), Staphylococcus epidermidis и Streptococcus pyogenes, , грибы в 10% и другие микроорганизмы (Acinetobacter calcoaceticus, Proteus mirabilis, Enterococcus faecalis, Bacteroides fragilis, Peptostreptococcus magnus) составляют 15%. В 8% случаев доказано участие анаэробных возбудителей. Имеются работы, в которых возбудителем наружного отита определен S. Intermedius. Последний является потенциальным патогеном укушенных ран у собак и может играть роль важного зоонозного патогена в этиологии наружного отита у человека. Так как инфекционный этиологический фактор многообразен, наилучший выбор — это местное лечение антибиотиком широкого спектра действия или их комбинацией.
При исследовании устойчивости флоры к различным антибактериальным агентам выявлено, что Staphylococcus epidermidis устойчив к неомицину в 23%, Staphylococcus aureus устойчив только в 6,3%, Pseudomonas aeragenosa крайне редко устойчив.
Осложнения наружного отита включают стеноз наружного слухового прохода, мирингит, перфорацию барабанной перепонки, региональную диссеминацию инфекции (аурикулярный целлюлит, перихондрит, паротит) и прогрессирование с переходом в злокачественный наружный отит, который может привести к фатальным последствиям.
Профилактикой нарушения гомеостаза кожи наружного слухового прохода может быть не чистка ушей ватными палочками а подсушивание избытка влаги в наружном слуховом проходе феном и избегание каких либо манипуляций в наружном слуховом проходе. Так как рН кожи наружного слухового прохода имеет определенную величину, то подкисливание при помощи 2% уксусной кислоты является также профилактикой наружного отита.
Лечение должно быть различным в зависимости от этиологии наружного отита.
При аллергическом наружном отите лечение состоит в идентификации аллергена и устранении возможного с ним контакта. Местное лечение заключается в смазывании кожи наружного слухового прохода кортикостероидными мазями или закапывании в ухо кортикостероидных капель. Капли безусловно предпочтительнее, так как могут быть закапаны самим пациентом и глубина их проникновения гарантирована. Нанесение мазей на кожу слухового прохода может осуществляться только врачом под контролем зрения. Каждое последующее смазывание требует тщательного очищения кожи наружного слухового прохода или промывания, т.к. жировая основа мазей препятствует активному воздействию на кожу. В случае экзематозного поражения наружного слухового прохода местное применение антибиотиков не требуется, мало того оно может вызвать ухудшение клинической картины. Основным назначением в этом случае должны быть стероидные капли. При длительном, устойчивом течении экзематозного наружного отита возможно обкалывание кожи наружного слухового прохода триамцинолоном ацетонидом.
При инфекционном наружном отите также используются капли и мази в состав которых входит антибиотик или антисептик. Использование капель содержащих сочетание антибиотика и стероида при инфекционном наружном отите необоснованно, т.к в присутствии бактериального возбудителя и гнойного отделяемого даже местное применение стероидов может привести к диссеминации процесса за счет снижения местного иммунного ответа.
Доказано, что местные препараты эффективнее плацебо, однако превосходство какого либо из препаратов не доказано. Только обработка кожи наружного слухового прохода раствором фенола или 70% спирта не устраняет бактериальных агентов. Первым действием должен быть осуществлен тщательный, атравматичный туалет наружного слухового прохода, а затем применен местно лекарственный препарат. Доказано, что только туалет или промывание наружного слухового прохода не оказывают влияние на исход наружного отита. Если за счет отека кожи наружного слухового прохода барабанная перепонка не обозрима, а отсасывание и промывания не улучшают ситуации, то препарат можно вводить на турунде. После уменьшения отека можно закапывать капли в наружный слуховой проход.
В 70% случаев лечение только местное и только в тяжелых случаях может быть системным. Назначение смеси неомицина и полимксина В одновременно снимает воспаление и устраняет предполагаемый патоген. Наиболее доступным в наших условиях препаратом с таким составом является Анауран. Последний представляет собой стерильный раствор для лечения заболеваний уха. Антибактериальные компоненты обладают активностью по отношению к микроорганизмам, вызывающим инфекцию наружного слухового прохода.
Применять капли необходимо 4 раза в день ежедневно. Увеличение частоты закапывания снижает комплаентность пациента, а кроме того, этому способствует ощущение жжения в наружном слуховом проходе. Чтобы снизить неприятные ощущения при закапывании капель в их состав входит лидокаин, который обладает анестезирующим действием.
Исследования, проведенные в Голландии показали, что у 19% больных симптомы на фоне лечения могут сохраняться до 4-х недель. 37% больных как минимум дважды обращаются к врачу и 14% большее количество раз. В плацебо контролируемом, рандомизированном исследовании было доказано, что длительность течения наружного отита при применении капель с антибиотиками составляла в среднем 6 дней, в то время как при применении уксусной кислоты в сочетании с кортикостероидами длительность лечения занимала 8 дней. При использовании капель с антибиотиком у 45% больных через 21 день после лечения не отмечено никаких признаков наружного отита.
Диффузный наружный отит, вызванный Pseudomonas aerugenosa обладает особой устойчивостью к лечению и может приводить к некротическому наружному отиту.
Некротический наружный отит — тяжелое заболевание, поражающее кожу наружного слухового прохода с разрастанием грануляций и некрозом хряща.
Грануляционная ткань в наружном слуховом проходе может быть вторичным признаком ряда заболеваний. При наружном отите грануляции появляются при длительном рецидивирующем течении, злостной инфекции или неадекватном лечении. Присутствующий болевой синдром при интактной барабанной перепонке позволяет дифференцировать данное состояние от хронического гнойного среднего отита с грануляциями. Распространяясь отсюда инфекция может приводить к тяжелым и опасным для жизни осложнениям, таким как мастоидит, остеомиелит костей основания черепа или лицевого скелета, парезу ч.м.н (II, III, V- XII), тромбозу яремной вены или сигмовидного синуса, менингиту и абсцессу мозга. Большинство случаев вызвано Pseudomonas aeruginosa, однако имеются данные об участии инвазивных грибковых патогенов и в частности Aspergillus. Часто это заболевание сочетается с сахарным диабетом, что утяжеляет его течение.
Тактика лечения этого заболевания состоит в системной антибиотикотерапии., ежедневного кюретажа грануляций в наружном слуховом проходе, местного применения Анаурана. С 1980 года появилось большое количество публикаций об эффективности системного монолечения некротического наружного отита антибиотиками хинолонового ряда. Больным, не реагирующим на системную антибиотикотерапию показана мастоидотомия со снятием задней стенки наружного слухового прохода, с удалением костного секвестра с последующей гипербарической оксигенацией.
Таким образом, наружный отит является сложным для диагностики полисимптоматичным и полиэтиологическим заболеванием. Это в свою очередь затрудняет назначение адекватного своевременного лечения и способствует рецидивирующему течению наружного отита. Правильная дифференциальная диагностика позволяет в полной мере использовать все возможности консервативного лечения данного заболевания.
Наружный отит. Причины, симптомы и лечение болезни
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача.
Анатомические особенности наружного слухового прохода
- Ушная раковина. Представляет собой хрящ, покрытый кожей. Единственная часть ушной раковины, лишенная хряща – мочка. В ее толще находится жировая ткань. Ушная раковина прикрепляется к черепу при помощи связок и мышц позади височно-нижнечелюстного сустава. Она имеет характерную форму, на ее дне находится отверстие, ведущее в наружный слуховой проход. В коже вокруг него находится много сальных желез, она покрыта волосками, которые особенно сильно развиты у людей пожилого возраста. Они выполняют защитную функцию.
- Наружный слуховой проход. Соединяет наружное отверстие, расположенное в ушной раковине, с полостью среднего уха (барабанной полостью). Представляет собой канал протяженностью 2,5 см, имеет ширину 0,7 – 1,0 см. В начальном отделе под каналом находится околоушная слюнная железа. Это создает условия для распространения инфекции из железы в ухо при паротите и из уха на ткань железы при отите. 2/3 наружного слухового прохода находятся в толще височной кости черепа. Здесь канал имеет самую узкую часть – перешеек. На поверхности кожи внутри прохода имеется много волос, сальные и серные железы (которые по сути тоже представляют собой измененные сальные железы). Они вырабатывают секрет, соединяющийся с отмершими клетками кожи и образующий ушную серу. Последняя способствует удалению из уха болезнетворных микроорганизмов и инородных тел. Эвакуация ушной серы из наружного слухового прохода происходит во время пережевывания пищи. Если этот процесс нарушен, то формируется ушная пробка, нарушаются естественные защитные механизмы.
Причины наружного отита
- Инфекционный – вызывается болезнетворными микроорганизмами.
- Неинфекционный – вызывается иными причинам, например, раздражением или аллергическими реакциями.
Наиболее распространенные возбудители наружных отитов:
Неправильная гигиена наружного уха:
Нарушение образования ушной серы:
Попадание в уши инородных тел и воды:
- Инородные тела, попавшие в наружный слуховой проход, травмируют кожу, вызывают ее раздражение, отек. Создаются условия для проникновения инфекции.
Снижение иммунитета и защитных реакций:
- переохлаждение, действие на ухо сильного холодного ветра;
- хронические и тяжелые заболевания, приводящие к истощению иммунных сил;
- частые инфекции;
- иммунодефицитные состояния: СПИД, врожденные дефекты иммунитета.
Инфекционные заболевания соседних органов (вторичные отиты):
- Кожные инфекции: фурункул, карбункул и пр. Возбудители заболевания могут попадать в ухо из гнойничков на прилегающей коже.
Прием некоторых лекарственных препаратов:
- Иммунодепрессанты и цитостатики – лекарственные препараты, подавляющие иммунитет. При их длительном применении возрастает риск развития отита и других инфекционных заболеваний.
Дерматологические заболевания
Проявления наружного отита
- ограниченный по площади процесс – фурункул уха;
- распространенный гнойный наружный отит;
- перихондрит (воспаление хряща) ушной раковины;
- отомикозы – грибковое поражение наружного уха;
- экзема кожи наружного уха – наиболее распространенная разновидность неинфекционного наружного отита.
Классификация наружного отита по длительности течения:
Фурункул наружного слухового прохода
- Острая сильная боль в ухе, которая отдает в челюсть, шею, распространяется на всю голову.
Диффузный наружный отит
- зуд в ухе;
- болезненность при надавливании в области наружного отверстия слухового прохода;
- припухлость в области уха, сужение наружного отверстия слухового прохода;
- выделение из уха гноя;
- повышение температуры тела, общее нарушение состояния.
При хроническом наружном диффузном отите симптомы выражены слабо, практически отсутствуют. Пациент ощущает некоторый дискомфорт в области уха.
Рожистое воспаление уха
- сильная боль, зуд в ухе;
- припухлость кожи в области ушной раковины;
- покраснение кожи: оно имеет четкие контуры, часто захватывает мочку;
- повышение температуры кожи в области очага воспаления;
- образование на коже пузырьков с прозрачным содержимым – отмечается лишь в отдельных случаях;
- повышение температуры тела до 39 – 40 ⁰C;
- озноб, головная боль, общее недомогание.
В легких случаях при остром течении заболевания и своевременном лечении выздоровление происходит через 3 – 5 дней. В тяжелых случаях данная разновидность наружного отита приобретает хроническое волнообразное течение.
- Все симптомы нарастают постепенно, по мере прорастания грибка в кожу и накопления токсинов.
- Зуд и боль в ухе. Пациент может ощущать, как будто в наружном ушном проходе находится какое-то инородное тело.
- Чувство заложенности.
- Шум в ушах.
- Головные боли на стороне поражения.
- Пленки и корочки на коже ушной раковины – обычно образуются при поражении грибками рода Кандида.
- Выделения из ушей разного цвета и консистенции, в зависимости от разновидности грибка.
Перихондрит ушной раковины
- Боль в ушной раковине или в области наружного слухового прохода.
- Припухлость уха. Распространяется по всей ушной раковине, захватывает мочку.
- Скопление гноя в ушной раковине. Во время ощупывания чувствуется полость с жидкостью. Обычно этот симптом возникает через несколько дней, когда происходит расплавление тканей уха.
- Нарастание боли. Прикосновения к уху становятся очень болезненными.
- Повышение температуры тела, общее недомогание.
При отсутствии лечения перихондрит приводит к гнойному расплавлению части ушной раковины. Образуются рубцы, ухо уменьшается в размерах, сморщивается и становится некрасивым. Его внешний вид получил в медицине образное название «ухо борца», так как травмы чаще всего случаются у спортсменов, занимающихся разными видами борьбы.
Бактериальный отит — симптомы и лечение
Бактериальный отит – это острое гнойное воспаление, локализирующееся в области наружного слухового прохода. Вместе с грибковым и аллергическим отитами является подвидом диффузного наружного отита, однако отличается бактериальной причиной возникновения.
Воспалительное заболевание способно распространятся на костный отдел, подкожный слой и даже на барабанную перепонку.
Причины заболевания
Причиной возникновения бактериального отита, как видно из его названия, является инфекция. Она может атаковать кожу слухового прохода при различных обстоятельствах, в частности при термических, механических или химических травмах. Известными возбудителями заболевания являются золотистые и гемолитические стафилококки.
В группу риска входят люди с анатомической особенностью в виде узкого слухового прохода или болеющие хроническим средним отитом. В последнем случае гнойные выделения приникают в слуховой проход, вследствие чего осуществляется внедрение инфекционных агентов в кожный покров этой области.
Зафиксированы случаи, когда бактериальный отит возникал на фоне дерматита и экземы. Причиной этого является некачественный уход за слуховым проходом, а также самостоятельная борьба с серными пробками.
Возникновению бактериального отита способствует снижение резистентности организма, нарушение углеводного обмена и различные аллергические проявления.
Симптомы и признаки
Заболевание протекает в двух формах – острой и хронической. Симптомы острой стадии – зуд кожи, гнойные выделения, болезненность при пальпации, особенно при прикосновении к козелку. Кроме того, из-за припухлости кожи сужается слуховой проход, а в его глубине можно увидеть кашицеобразную массу. Однако в большинстве случаев при остром бактериальном отите осмотр внутренних отделов слухового прохода практически невозможен, а малейшие прикосновения к уху доставляют пациенту страдания.
Хроническую форму характеризируют менее выраженные признаки. Здесь в первую очередь обращают внимание на утолщение кожи слухового прохода, а также и барабанной перепонки.
Диагностика
Диагностику бактериального отита проводят на основе жалоб пациента, анамнеза (при этом важным является характеристика боли – давление, боль, зуд) и физического обследования. А для уточнения диагноза проводят микробиологическое исследование.
Бактериальный отит лечение
Первым шагом в лечении заболевания всегда является подавление болевого синдрома. Это облегчает доступ к уху и делает возможным дальнейшее лечение. Боль подавляют с помощью анальгетических средств или посредством наложения согревающих компрессов.
Для ликвидации возбудителей проводят посев на флору, а также на ее чувствительность к разнообразным антибактериальным средствам. Обычно бактерии подавляют антибиотиками. Для этого непосредственно в ухо вводят комбинацию стероидов и антибиотиков. Однако существуют и фармацевтические средства для местного лечения – это капли, кремы и мази.

В простых случаях протекания болезни тщательная обработка слухового прохода является вполне достаточным мероприятием для лечения бактериального отита. После нее необходим лишь короткий курс антибактериальных капель.
Если заболевание сопровождается закупоркой слухового прохода, то его содержание удаляют. При этом используют операционный микроскоп. После освобождения слухового прохода проводится обследование барабанной перепонки. Если обнаружена перфорация последней, то таким пациентам антибиотики назначают с осторожностью. Это связано с некоторыми побочными эффектами антибактериальных препаратов, в частности с их ототоксичностью. Попадание таких препаратов в среднее ухо может привести к потере слуха.
Если заболевание протекает тяжело, со значительной отечностью, в слуховой проход необходимо вводить тампон. Его смачивают 8%-м раствором ацетата алюминия или ихтиолом вместе с глицерином. Такие тампоны сменяют каждый день. Для улучшения результатов, медикаментозную терапию сочетают с физпроцедурами: УВЧ, облучением стенок слухового прохода лазером, УФО.
Правильное лечение и уход позволяют вылечить бактериальный отит без осложнений возможными сопутствующими заболеваниями. Улучшение пациент ощущает уже на второй день терапии. Полное выздоровление возможно уже на десятые сутки. В случае частых рецидивов применяют антистафилококковый анатоксин и аутогемотерапию.
Антибиотики при лечении бактериального отита
Антибиотикотерапия при бактериальном отите – это стандартный и самый распространенный способ лечения. Наиболее часто назначают антибиотики класса фторхинонов. Среди них самыми известными являются ципрофлоксацин и офлоксацин. Данные препараты не обладают ототоксичными характеристиками.
 В случае очень тяжелого течения болезни, антибиотики могут применять перорально. Тогда выбор обычно падает на ципрофлоксацин.
В случае очень тяжелого течения болезни, антибиотики могут применять перорально. Тогда выбор обычно падает на ципрофлоксацин.
Профилактика
Профилактика бактериального отита заключается в правильном уходе за слуховым проходом и недопущении его повреждения. Во время купания рекомендуется пользоваться специальными берушами. Эффективно также после каждой водной процедуры применять подкисляющие средства. Но самым лучшим будет не допускать попадание воды в слуховой проход, ведь нет лучшей среды обитания для бактерий, чем вода.
Уход за слуховым проходом – вопрос важный и не такой простой, как кажется. Большинство отоларингологов не советуют проводить самостоятельную чистку ушей при помощи всем известных ватных палочек. Их использование нередко проводит к травмам, как самого прохода, так и барабанной перепонки. По мнению врачей, самостоятельно можно удалять только ушную серу, находящуюся не глубже одного сантиметра.
Последствия
При несвоевременном лечении бактериальный отит переходит с острой в хроническую форму. Но это самое «легкое» последствие. В худшем случае бактериальный отит способен привести к полной потере слуха или перейти в менингит или абсцесс мозга. Это происходит из-за того, что гной, не найдя другого выхода, распространяется в полость черепа.
Лечение наружного бактериального отита
Чаще всего наружный бактериальный отит вызывает Pseudomonas aeraginosa. Однако частое выявление этого микроорганизма может быть обусловлено его усиленным размножением во влажной среде (если в уши все время попадает вода, например при плавании).
Возбудителями наружных отитов служат также Staphylococcus aureus и Streptococcus spp. Реже встречаются энтеробактерии.
Наружные отиты вызывают сильную боль; патогномоничный признак — боль при пальпации ушной раковины и потягивании за нее. Поэтому необходимо обезболивание. Иногда назначают кодеин, доза которого зависит от веса и возраста больного. В целом, ушные капли с местными анестетиками помогают не очень хорошо, так как эти препараты плохо проникают в воспаленные ткани.
При наличии отделяемого из уха обязательно берут мазок для посева и определения чувствительности возбудителя к антибиотикам. Ухо нужно как следует очищать от отделяемого и остатков спущенного эпителия.
Лучше всего при лечении наружного бактериального отита действуют антибактериальные средства для местного применения, но иногда возникает необходимость в препаратах для системного применения.
Некоторые из высокоактивных антибиотиков для местного применения выпускают сейчас в виде комбинированных препаратов (например, бацитрацин/неомицин или полимиксин). Из-за ототоксичности неомицина некоторые врачи не рекомендуют использовать его, если наружный отит сочетается с перфорацией барабанной перепонки, однако большинство оториноларингологов многие годы успешно применяют этот препарат.
Лишь небольшая доля больных обладает идиосинкразией к неомицину, которая проявляется покраснением, отеком и болью в месте нанесения препарата. Если эти симптомы прогрессируют или сохраняются более 1 — 2 нед, то неомицин следует отменить и назначить другой препарат, например сульфацетамид/преднизолон, алюминия сульфат/кальция ацетат; хлорамфеникол, растворы уксусной кислоты, иногда в сочетании с гидрокортизоном, или алюминия ацетат. Эти препараты либо оказывают бактериостатическое действие, либо восстанавливают нормальную слабокислую реакцию среды в наружном слуховом проходе. Некоторые из них обладают также вяжущими свойствами: подсушивают кожу слухового прохода и уменьшают отек.
Глюкокортикоиды, входящие в их состав, уменьшают воспаление. Все препараты для лечения наружного бактериального отита назначают по 3-4 капли 3-4 раза в сутки. Если применяют только алюминия ацетат, то первые 2 сут. его следует наносить каждые 2-3 ч. Можно применять только 2% уксусную кислоту; при попадании в среднее ухо она вызывает боль. Когда растворы закапывают в ухо, больной должен наклонить голову в здоровую сторону или повернуться на здоровый бок и сохранять такое положение 2- 5 мин, чтобы препарат смочил все стенки слухового прохода.
Затем нужно наклонить голову в противоположную сторону, чтобы остатки раствора вытекли наружу.
Инфекции наружного слухового прохода редко распространяются на другие отделы наружного уха и окружающие ткани. Если это все же произошло, назначают антибиотики для системного применения. Препараты выбора — полусинтетические пенициллины, устойчивые к р-лактамазам, например диклоксациллин внутрь или оксациллин в/в, либо цефалоспорины в/в (если бактериологическое исследование не покажет, что возбудитель к ним устойчив).
Иногда требуется госпитализация.
Примочки с алюминия ацетатом уменьшают воспаление и отек и снимают боль.
«Лечение наружного бактериального отита» и другие статьи из раздела Заболевания уха
Как лечить отит у детей и взрослых
Отит — это заболевание воспалительного характера, которое локализуется в одном из трех отделов человеческого уха: внутреннем, среднем или наружном. Соответственно, диагноз будет включать приставку с расположением процесса. Болезнь может протекать как в острой, так и в хронической форме, периодически вызывая рецидивы. В большинстве случаев отитом болеют дети, но также он встречается и у взрослых.
Описание заболевания «отит уха»

Различают внутренний, средний и наружный отит, в зависимости от локализации очага. Статистически средний занимает львиную долю среди всех случаев воспаления уха — около 70%. Для внутреннего отита эта цифра составляет 10%, а для наружного — 20%. У маленьких детей более 90% случаев оказывается острым средним отитом.
Основные причины развития отита уха
Причины появления отита у ребенка

Статистика заболеваемости среди детей первых лет жизни говорит о крайне широкой распространенности отита. Некоторые данные свидетельствуют, что до 90% детей переносит недуг в той или иной форме до 3 лет жизни.
Причины возникновения отита у взрослых

Для взрослого человека шанс заболеть отитом, сравнительно с детским возрастом, значительно уменьшается. Это, прежде всего, происходит из-за анатомических изменений слуховой трубы. Также недуг у взрослых вызывается разными микроорганизмами.
- Вирусный отит. Чаще всего возбудителем является вирус эпидемического паротита. Он провоцирует односторонний процесс воспаления, что может привести к формированию нейросенсорной глухоты, которая не поддается лечению.
Кроме конкретных возбудителей, существуют ещё и предрасполагающие факторы, которые запускают процесс. Фактически это не обязательные условия для отита, но они наблюдаются в большинстве случаев и могут говорить о возможности воспаления уха.
- Смежные заболевания. Воспалительные процессы придаточных пазух, носоглотки или риниты способны вызывать отек слизистой оболочки барабанной полости и тем самым провоцировать формирование отита. Более того, фарингит может забивать слуховую трубу. Это также играет огромную роль в патогенезе данного заболевания.
Разновидности отита уха у детей и взрослых
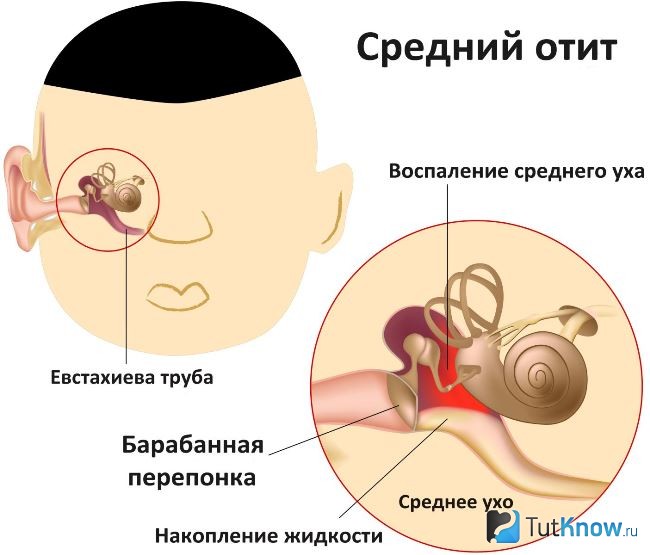
В зависимости от локализации процесса выделяют несколько видов воспаления уха:
- Наружный отит. Проявляется, когда в патологический процесс втягивается ушная раковина и слуховой проход. Эти две анатомические структуры постоянно подвергаются воздействию внешних факторов. Также наружный отит часто развивается при нарушении гигиены уха.
В зависимости от протекания болезни диагноз может включать в себя три формы. От них зависит тактика лечения и необходимость в госпитализации человека. Формы отита:
- Острый отит. Клиническая картина заболевания разворачивается полностью на протяжении 3 недель, и к окончанию этого срока симптомы постепенно редуцируются.
Также отит может классифицироваться в зависимости от того фактора, который провоцирует воспаление. Выделяют две основных формы, в рамках которых проявляется недуг:
- Инфекционная. Отит спровоцирован какой-либо бактерией, вирусом или грибком.
Симптомы наличия отита уха у человека

Клиническая картина заболевания немного отличается у взрослых людей и у маленьких детей в силу возраста и физиологических особенностей.
- Боль. Характер болевых ощущений у каждого человека может отличаться. Некоторые жалуются на острую, режущую или колющую боль внутри уха, которая мешает нормальной рутинной деятельности. У других характер ощущений более ноющий, распирающий или пульсирующий. Это зависит от характера воспалительного процесса и наличия эксудата.
Отит проявляется в различных формах, которые обуславливают терапевтическую тактику и назначение отдельных препаратов. Именно поэтому диагностикой заболевания должен заниматься квалифицированный отоларинголог. Только этот специалист поможет определиться с формой недуга и назначит правильную терапию.
- Полезная статья: Вечерние привычки, что мешают похудеть — 13 вредных привычек
- Как похудеть на 20 кг — реальные отзывы о Guarchibao
Особенности лечения симптомов отита уха
Применение мазей для лечения отита среднего уха

Мазь — это лекарственная форма препаратов, которая отличается своей биодоступностью при наружном применении. В состав такого средства входят противовоспалительные, обеззараживающие компоненты. Некоторые лекарства обладают обезболивающим действием.
- Левомеколь. Довольно распространенная и хорошо зарекомендовавшая себя мазь с левомицетином (антибиотик), которая обладает антимикробным и регенерирующим действием. Борется с стрептококком, стафилококком и пневмококком. В состав данного средства входит метилурацил, который оказывает заживляющий эффект. Также Левомеколь способствует абсорбции гнойных выделений из уха. Длительность применения данного вещества должна четко аргументироваться критериями приема, поэтому лучше всего, если это будет под контролем врача.
Прием антибиотиков при отите уха
Важность назначения антибактериальных средств обуславливается бактериальной природой самых частых возбудителей при отите. Некоторые специалисты придерживаются мнения, что до перфорации барабанной перепонки и выделения гнойного экссудата нет необходимости использовать антибиотики, но это далеко не так.
- Амоксициллин. Один их наиболее распространенных антибиотиков, который обладает противомикробным эффектом. Кроме этого, он действует как антисептик, очищая ухо от бактерий. На данный момент этот препарат воздействует практически на всех потенциальных возбудителей отита. Его можно применять даже у самых маленьких детей, но тогда курс лечения значительно сокращается. Дозировка вещества индивидуальна в зависимости от возраста и тяжести протекающего воспаления.
Какие использовать капли для лечения отита
Ушные капли — это практичная и удобная форма введения фармакологических препаратов прямо в очаг воспаления, которая часто применяется в домашних условиях. Тем не менее, не стоит злоупотреблять такими средствами, так как действующие вещества таких препаратов имеют ряд побочных эффектов и свою дозировку.
- Нормакс. Это бактерицидное средство широкого спектра действия, в основе которого антибиотик Норфлоксацин. Применение данного лекарства запрещено у детей младше 12 лет, беременных и кормящих. Выпускается в виде ушных капель. Дозировка индивидуальна, обычно рекомендуют использовать по 2-3 капли 4 раза в день.
Народные средства для лечения отита

Иногда богатство фармакологических средств не приносит эффекта или человек просто не хочет использовать так много синтетических препаратов. Также в случае с маленькими детьми, которым большинство лекарств противопоказано, следует задуматься об альтернативных методах лечения.
- Мед. Благоприятное влияние на лечение отита оказывает мед. Используют его в разведении 1:5 с теплой водой. В него макают марлевую турунду и вводят в ухо. Спустя некоторое время ее меняют и на следующий день процедуру повторяют. Курс лечения — 1-2 недели.
Естественно, затягивать с серьезным гнойным отитом не стоит. Любое народное лечение, которое человек проводит, необходимо согласовывать с лечащим врачом.
Как лечить отит уха — смотрите на видео:
Воспаление уха — довольно серьезное заболевание, особенно в раннем детском возрасте. В случае появления подобной симптоматики следует обязательно обратиться за помощью к специалисту. После выздоровления рекомендовано избегать переохлаждения. Тем, у кого была перфорация барабанной перепонки, нужно осторожно относиться к посещению бассейнов, ведь шансы на проникновение инфекции очень велики.
Особенности клинического течения и этиотропной терапии наружного отита
Авторы: Гуров А.В. (ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» МЗ РФ, Москва), Юшкина М.А. (ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» МЗ РФ, Москва)
Вопросы рациональной терапии воспалительных заболеваний наружного уха являются одной из актуальных проблем современной оториноларингологии. Ежегодный рост числа пациентов с различными формами наружного отита обусловлен особенностями анатомии и физиологии наружного уха и снижением специфической и неспецифической резистентности организма на фоне неблагоприятной экологической обстановки. Кроме того, важным аспектом в возникновении и рецидивировании воспаления в наружном ухе стало широкое и бесконтрольное применение антибактериальных препаратов и различных антисептических средств, что способствует формированию и культивированию устойчивых штаммов микроорганизмов, вызывающих прогрессирующее и хроническое течение наружного отита. Современные рекомендации по лечению острого и хронического наружного отита диктуют необходимость комплексной терапии, включающей непосредственное воздействие как на этиологический фактор, так и на звенья патогенеза воспаления. С этой целью успешно применяются комбинированные местные препараты. Один из таких препаратов – ушные капли Анауран (компания Zambon Italia S.r.l., Брессо, Милан), представляющие собой комбинированное средство для местного применения. Комплексная терапия наружного бактериального отита, включающая препарат Анауран, является залогом быстрого и надежного клинического результата даже в случаях, обусловленных проблемными возбудителями, включая синегнойную палочку.
Ключевые слова: наружный отит, антибактериальная терапия, резистентность, синегнойная палочка, лечение наружного отита, Анауран.
Для цитирования: Гуров А.В., Юшкина М.А. Особенности клинического течения и этиотропной терапии наружного отита // РМЖ. 2016. №21. С. 1426-1431
Clinical course and etiological treatment for external otitis Gurov A.V., Yushkina M.A. N.I. Pirogov Russian National Research Medical University, Moscow Rational therapy for the inflammatory disorders of external ear is of great importance for modern otorhinolaryngology. Annual increase in external otitis is accounted for by the anatomy and physiology of external ear and reduced specific and non-specific resistance due to the adverse environmental changes. Wide and uncontrolled use of antibiotics and antiseptics which resulted in resistant microbial strains provoking progressive and chronic course of external otitis is another important factor of the development and recurrences of external ear inflammation. Modern recommendations for acute and chronic external otitis require complex treatment which provides direct effect both on the causative agent and disease pathogenesis. Topical combinations meet these requirements. Anauran (Zambon Italia S.r.l., Italy) is one of the topical combinations. Complex treatment of external otitis which includes Anauran provides quick and safe clinical outcomes even in difficult and problematic cases (Pseudomonas aeruginosa).
Key words: external otitis, antibacterial therapy, resistance, Pseudomonas aeruginosa, treatment for external otitis, Anauran.
For citation: Gurov A.V., Yushkina M.A. Clinical course and etiological treatment for external otitis // RMJ. 2016. № 21. P. 1426–1431.
В статье приведены особенности клинического течения и этиотропной терапии наружного отита
Наружный отит – частое явление в повседневной практике оториноларинголога. Так, по данным разных исследователей, воспаление наружного уха составляет 17–23% в структуре общей патологии ЛОР-органов, а у 10% населения регистрируется хотя бы один эпизод острого наружного отита. При этом если учитывать коморбидность заболеваний наружного и среднего уха, то указанный процент значительно повышается [1, 3].
Термин «воспаление наружного уха» включает несколько нозологических форм, таких как экзема, рожистое воспаление и перихондрит ушной раковины, ограниченный и диффузный наружный отит, отомикоз, а также злокачественный наружный отит.
Этиология наружного отита
Возникновение и рецидивирование наружного отита часто наблюдается у лиц, подолгу использующих внутриушные наушники для прослушивания музыки, а также вкладыши слуховых аппаратов, особенно без соблюдения правил гигиены. В настоящее время также участились случаи возникновения воспаления или даже травмы наружного слухового прохода и барабанной перепонки при использовании микронаушников, с помощью которых школьники и студенты пытаются успешно сдать экзамены.
Еще одним фактором, провоцирующим развитие воспалительных заболеваний наружного уха, служит купание в водоемах. Вода вымывает защитные компоненты эпидермиса слухового прохода, относящиеся к факторам естественной резистентности макроорганизма. Помимо этого, попадание в ухо воды, особенно соленой морской, приводит к мацерации эпителия наружного слухового прохода и адгезии патогенных бактерий, таких как Pseudomonas aеruginosa. Частое возникновение наружного отита в купальный сезон, а также при систематических занятиях плаванием в бассейнах послужило основанием для появления образного названия наружного отита – «ухо пловца» [1, 3, 7].
Сахарный диабет многократно повышает риск возникновения диффузного или ограниченного наружного отита, поскольку на фоне имеющихся метаболических и вторичных иммунных нарушений создаются благоприятные условия для развития условно-патогенной и грибковой микрофлоры [8].
Кроме того, у больных сахарным диабетом, особенно в условиях декомпенсации, возможно развитие более тяжелой формы, сопровождающейся некрозом стенок наружного слухового прохода, остеитом височной кости и поражением лицевого нерва. Остеит височной и прилегающих к ней костей был впервые описан в 1959 г. [9]. Из-за высокой смертности, зарегистрированной в первых исследованиях, заболевание было названо «злокачественным или некротизирующим наружным отитом», что подчеркивало его деструктивный характер. Другое название – «остеит основания черепа» – указывает на характерную локализацию инфекции и вовлечение костных структур. Возникновение такого осложнения связывают с иммунными нарушениями [8–10].
При аллергических заболеваниях воспаление в наружном слуховом проходе может проявляться в виде контактного дерматита и экземы. В литературе описаны случаи развития воспаления в наружном слуховом проходе после иглорефлексотерапии, применяемой при лечении различных заболеваний, в т. ч. против никотиновой зависимости, ожирения и т. д. [3].
Другими предрасполагающими факторами для наружного отита являются работа в условиях высокой запыленности и воздействия различных химических веществ на производстве, что способствует развитию рецидивирующих и хронических форм воспаления наружного уха.
Наиболее частыми возбудителями наружного отита, по данным микробиологических исследований, в настоящее время являются синегнойная палочка (Psеudomonas aeruginosa), высеваемая до 30% всех случаев, и Staphylococcus aureus, выделяемый примерно в 17% случаев. Несколько реже высевают представителей энтеробактерий – кишечную палочку, протей, энтеробактер и др.
Непосредственное сообщение наружного слухового прохода с окружающей средой облегчает присоединение вторичной бактериальной флоры с формированием стойких бактериальных ассоциаций, в составе которых достаточно часто встречаются представители грамотрицательных микроорганизмов. При этом микробный пейзаж, представленный стойкими ассоциациями микроорганизмов, включает разной степени патогенные бактерии, что несет риск осложнений. В ряде случаев наружный отит, вызванный синегнойной палочкой, может принять злокачественное течение и перейти в псевдомонадный остеомиелит височной кости. Вначале это вялотекущий процесс с довольно незначительными проявлениями (отделяемое из уха, воспаление кожи наружного слухового прохода). Но при отсутствии лечения инфекция прогрессирует, распространяясь на ушную раковину, кожу головы и околоушную слюнную железу. В дальнейшем поражение захватывает среднее и внутреннее ухо, что может привести к развитию менингита и отогенным абсцессам головного мозга.
Синегнойная палочка (Pseudomonas aeruginosa) является проблемным возбудителем ввиду особых биологических свойств и сложностей, возникающих при подборе антибактериальной терапии. В род Pseudomonas входит около 200 видов, являющихся в основном свободно живущими сапрофитами. Они обитают в почве, воде, на растениях. Pseudomonas aeruginosa и некоторые условно-патогенные виды рода Pseudomonas могут вести сапрофитический образ жизни во внешней среде, входить в состав микрофлоры организма животных и человека (транзиторная микрофлора слухового прохода). Попадая в ослабленный макроорганизм, они способны вызвать разлитую гнойно-воспалительную инфекцию. Синегнойная палочка широко представлена во внешней среде вследствие облигатно-аэробного типа метаболизма и отсутствия необходимости, как у неферментирующей бактерии, в каких-либо специальных питательных веществах. Во внешней среде данный микроорганизм успешно размножается в воде, например на кафельной поверхности бассейнов, в физиологическом растворе, многих лекарственных препаратах и др.
P. aeruginosa обладает разнообразными факторами патогенности, которые вовлечены в развитие клинической картины синегнойной инфекции. Среди наиболее важных поверхностных структур выделяются пили IV типа (фимбрии) и внеклеточная (экстрацеллюлярная слизь) P. aeruginosa. Помимо этого, липополисахариды наружной мембраны клеточной стенки P. aeruginosa обладают свойствами эндотоксина и участвуют в развитии лихорадки, олигурии, лейкопении у больных. Экзотоксин А синегнойной палочки является цитотоксином, который вызывает глубокие нарушения клеточного метаболизма в результате подавления синтеза белка в клетках и тканях. Подобно дифтерийному токсину, он является АДФ-рибозилтрансферазой, которая ингибирует фактор элонгации EF-2 и поэтому вызывает нарушение синтеза белка. Также доказано, что экзотоксин А наряду с протеазой подавляет синтез иммуноглобулинов и вызывает нейтропению. Экзотоксин S (экзоэнзим S) обнаруживается только у высоковирулентных штаммов синегнойной палочки. Механизм его повреждающего действия на клетки пока неясен, однако известно, что инфекции, обусловленные экзоэнзим-S-продуцирующими штаммами синегнойной палочки, нередко заканчиваются летально. Экзотоксины А и S нарушают активность фагоцитов. Лейкоцидин также является цитотоксином с выраженным токсическим воздействием на гранулоциты крови человека. Энтеротоксин и факторы проницаемости играют определенную роль в развитии местных тканевых поражений при кишечных формах синегнойной инфекции. P. aeruginosa продуцирует гемолизины двух типов: термолабильную фосфолипазу С и термостабильный гликолипид. Нейраминидаза также играет важную роль в патогенезе гнойно-воспалительных поражений, в т. ч. деструкции эпидермиса. Эластаза и другие протеолитические ферменты синегнойной палочки и экзотоксин А вызывают кровоизлияния (геморрагии), деструкцию тканей и некроз в очагах поражения, способствуют развитию септицемии синегнойной этиологии.
В отличие от синегнойной палочки, стафилококки являются сахаролитическими бактериями, разлагают ряд углеводов, включая глюкозу, с образованием кислоты. Именно поэтому их количество и активность всегда увеличиваются у пациентов с диабетической патологией. Стафилококки – факультативные анаэробы, но лучше развиваются в аэробных условиях. Среди различных видов стафилококков основную роль в развитии гнойно-воспалительных заболеваний играет золотистый стафилококк (Staph. аureus). Патогенные свойства стафилококков обусловлены способностью вырабатывать экзотоксины и инвазивные ферменты. Стафилококки секретируют целый ряд токсинов, отличающихся друг от друга по механизму действия. В настоящее время выделяют 4 типа стафилококковых токсинов: альфа, бета, дельта, гамма. Это самостоятельные субстанции, которые вызывают лизис эритроцитов, оказывая некротическое действие в очаге поражения, по механизму действия относятся к мембраноповреждающим токсинам (мембранотоксинам). Они образуют каналы в цитоплазматической мембране эритроцитов, лейкоцитов и других клеток, что приводит к нарушению осмотического давления и лизису соответствующих клеток. Ранее их называли гемолизинами, полагая, что они лизируют только эритроциты. В настоящее время известно, что данные токсины наряду с мембраноповреждающим действием на эритроциты и соединительнотканные клетки, угнетают хемотаксис полиморфноядерных лейкоцитов, разрушают лейкоциты и клетки соединительной ткани.
Мембранотоксины отличаются друг от друга по антигенным свойствам, мишеням и другим признакам, обладают дермонекротическим и кардиотоксическим действием. Они представляет собой белок с выраженными иммуногенными свойствами. Установлено, что патогенные стафилококки выделяют вещества, губительно действующие на лейкоциты человека и различных видов животных. Эти вещества получили название лейкоцидинов. У стафилококков описано 4 типа лейкоцидинов. Они обладают антигенными свойствами. Из ферментов, участвующих в патогенезе стафилококковых инфекций, только коагулаза и частично ДНК-аза характерны для Staph. aureus. Другие ферменты непостоянны.
Семейство Enterobacteriaceae – самое многочисленное, объединяет более 40 родов и, как следствие, имеет большую степень гетерогенности. Данные бактерии распространены повсеместно: в почве, воде, входят в состав микрофлоры различных животных и человека. Эти факультативные анаэробы обладают оксидативным и бродильным метаболизмом.
Среди большого разнообразия патогенных факторов можно выделить основные, которые в тех или иных комбинациях присутствуют у патогенных энтеробактерий, обеспечивая развитие патогенеза вызываемого ими заболевания. К ним относятся: эндотоксин, пили IV типа, белки ТТСС (секреторная система 3-го типа), белковые токсины специфического действия (цито- и энтеротоксины). Эндотоксин играет важную роль в развитии лихорадки, эндотоксического шока, сопровождающегося лихорадкой, ознобом, гипотензией и тахикардией, принимает участие в развитии диареи через процесс активации каскада арахидоновой кислоты и последующего синтеза простагландинов.
Характерной особенностью подавляющего числа бактериальных возбудителей наружного отита является их способность к формированию стойких биопленок в очаге поражения. При этом инфекции, протекающие с образованием микробных биопленок, отличаются длительностью течения и сложностями в подборе эффективных средств антимикробной терапии. Образование биопленок служит универсальным защитным механизмом для бактерий, уклоняющихся от факторов гуморального и клеточного иммунитета, воздействия антибактериальных препаратов и дезинфектантов. В настоящее время исследуются как морфофизиологические характеристики самих биопленок, так и эффективные методы диагностики и лечения состояний, вызываемых ими. Учитывая способность микроорганизмов, инициирующих патологический процесс при наружном отите к биопленкообразованию, всегда следует проводить тщательную механическую очистку слухового прохода от патологического субстрата.
Помимо этого причиной воспаления стенок слухового прохода являются также дрожжевые и мицеллярные грибы (25% наблюдений). В 20,5% от общего числа обследуемых больных, в основном у пациентов с наружным диффузным отитом, высевают бактериальные и бактериально-грибковые ассоциации микроорганизмов [7, 11].
Отомикозы составляют особую группу заболеваний наружного уха. Согласно эпидемиологическим исследованиям, доля грибкового поражения составляет 20% от всей воспалительной патологии наружного уха. Типичными возбудителями являются плесневые грибы родов Aspergillus, Penicillium, Mucor, Rhizomucor (y 60,5% обследованных) и дрожжеподобные грибы рода Candida (у 39,5% обследованных). Среди грибов рода Aspergillus доминирует Aspergillus niger (43,5%) [12, 13]. Важным отличительным клиническим признаком грибкового поражения служит характерный зуд, связанный с укоренением мицелия филаментозных или псевдомицелия дрожжеподобных грибов. Иногда зуд в наружном слуховом проходе бывает единственной причиной обращения к врачу.
Клиническая картина наружного отита
Характерной жалобой при наружном отите также является выделения из уха. Отделяемое может быть различного характера (серозным, слизистым, гнойным, казеозным), нередко имеет вид пленок, корок, казеозных масс, что зависит от вида возбудителя и типа воспаления. Так, при патологии, вызванной синегнойной палочкой или энтеробактериями, отделяемое часто имеет характер вязкого, тягучего экссудата, что обусловлено наличием у данных микроорганизмов слизистого экзополисахарида или капсульного вещества. Данные структуры при контакте с водой формируют плотную вязкую биопленку на поверхности эпидермиса. В случае отита, вызванного стафилококковой инфекцией, помимо патологического отделяемого, часто наблюдается реактивное воспаление стенок слухового прохода под действием экзотоксических субстанций, которые вырабатываются данным возбудителем.
Кроме того, больные часто отмечают небольшое снижение слуха, ощущение заложенности уха, что обусловлено нарушением звукопроведения в результате инфильтрации стенок наружного слухового прохода и сужением его просвета. Общее состояние, как правило, не страдает, лишь небольшой процент пациентов отмечает плохое самочувствие на фоне субфебрильной температуры и явлений интоксикации.
При проведении отоскопии определяется гиперемия, инфильтрация стенок слухового прохода, более выраженные в его перепончато-хрящевой части, а также наличие в просвете слухового прохода отделяемого различного характера.
Терапия наружного отита
Туалет заключается в аккуратном удалении масс аттиковым зондом или ватником, а также промывании наружного слухового прохода струей теплой воды или растворами антисептиков с последующим тщательным просушиванием кожи наружного слухового прохода [3].
В качестве местной терапии используют ушные капли, мази, смеси лекарственных препаратов, содержащих антибиотики, антисептики, противогрибковые компоненты и гормональные средства. Наличие перфорации барабанной перепонки создает ряд ограничений для применения капель с ототоксическими антибиотиками и спиртсодержащих капель. Кроме того, стоит учитывать и температуру вводимых в ухо лекарственных средств – вливание в ухо холодных или слишком теплых капель может вызвать калорическую вестибулярную реакцию, следует использовать капли, подогретые до температуры тела. Длительное местное или системное применение антибиотиков или кортикостероидов может привести к развитию грибковой флоры на коже наружного слухового прохода. Для проникновения лекарственного препарата в глубокие отделы наружного слухового прохода надавливают на козелок (пациент при этом наклоняет голову в сторону, противоположную больному уху, либо капли вводят в положении лежа на боку), допустимо смазывание кожи мазями с помощью зонда и ваты. Продолжительного действия капель можно достичь за счет введения в наружный слуховой проход турунд, смоченных лекарственным препаратом.
Пациентам со среднетяжелым и тяжелым течением заболевания – при повышении температуры тела, распространении воспалительного процесса за пределы слухового прохода, при регионарной лимфаденопатии, подозрении на распространение инфекции на среднее ухо или признаках некротизации процесса, а также в случае затяжного течения рекомендуется, параллельно с топическими препаратами, применение системной антибиотикотерапии.
В комплексном лечении наружных отитов эффективно применяют физиотерапевтические методы: лазерное и ультрафиолетовое излучение, низкочастотное магнитное поле, газообразный озон, гипербарическую оксигенацию, а также эндауральный фоноэлектрофорез, при котором ультразвук сочетается с гальваническим током, что усиливает местное действие препаратов [1, 3, 4].
Длительное время для лечения наружных отитов применялись антисептические препараты, такие как растворы анилиновых красителей, хинозол, жидкость Кастеллани, разведенная жидкость Бурова, 2–3% борная кислота, 1–3% салициловый спирт, однако данная терапия не отличается высокой эффективностью.
Современные рекомендации по лечению острого и хронического наружного отита диктуют необходимость комплексной терапии, включающей непосредственное воздействие как на этиологический фактор, так и на звенья патогенеза воспаления. С этой целью успешно применяются комбинированные местные препараты. В их состав могут быть включены различные антибактериальные препараты, болеутолящее средство, спиртовой раствор и др.
Существенным моментом в лечении больных с воспалительными заболеваниями наружного и среднего уха является местное антибактериальное лечение в сочетании с анальгезирующим воздействием в очаге поражения, что помогает избежать системного метаболизма лекарственного средства за счет низкой абсорбции препарата. Кроме того, преимуществами местного лечения являются непосредственное воздействие антибиотика на очаг, создание оптимальной концентрации препарата в очаге, меньший риск селекции резистентных штаммов.
Естественно, что предпочтение в выборе конкретного антибиотика для местного применения должно быть отдано препарату с широким спектром действия и эффективным в отношении наиболее часто определяемых возбудителей. Это тем более важно, что в обычной жизни результаты микробиологического исследования, по которым можно было бы оценить правильность назначения конкретного препарата, порой оказываются запоздалыми и неактуальными.
Арсенал антибиотиков для местного применения у больных с воспалительными заболеваниями наружного и среднего уха велик. Целый ряд из них имеют широкий спектр антибактериальной активности и до сих пор не утратили своей эффективности. Однако применение их при бактериальном отите ограничено, как правило, недостаточной активностью в отношении синегнойной палочки. В связи с этим по-прежнему актуальным является поиск лекарственных средств для местного воздействия на патологический очаг, которые, обладая широким спектром антибактериальной активности по отношению к ключевым патогенам, отличались бы высокой терапевтической эффективностью, хорошей переносимостью и отсутствием токсического и раздражающего действия.
В настоящее время на фармацевтическом рынке представлено множество подобных форм лекарственных средств, в связи с чем перед лечащим врачом стоит задача выбора оптимального препарата, обладающего максимальной эффективностью и безопасностью.
Одним из таких препаратов, применяемых для лечения острого и хронического наружного отита, являются ушные капли Анауран, компании Zambon Italia S.r.l. (Брессо, Милан). Ушные капли Анауран представляют собой комбинированное средство для местного применения, оказывают антибактериальное и местноанестезирующее действие. 1 мл капель препарата содержит полимиксина В сульфат 10 000 МЕ, неомицина сульфат 3750 МЕ и лидокаина гидрохлорид 40 мг; выпускаются во флаконах по 25 мл.
Неомицина сульфат – аминогликозидный антибиотик широкого спектра действия, действует бактерицидно в отношении грамположительных (Staphylococcus spp., Streptococcus pneumoniae) и грамотрицательных микроорганизмов – представителей семейства энтеробактерий (Escherichia coli, Shigella dysenteria spp., Shigella flexneri spp., Shigella boydii spp., Shigella sonnei spp., Proteus spp.). Полимиксин В – полипептидный антибиотик. Активен в отношении грамотрицательных микроорганизмов: Escherichia coli, Shigella dysenteria spp., Shigella flexneri spp., Shigella boydii spp., Shigella sonnei spp., Salmonella typhi и Salmonella paratyphi, высокоактивен в отношении Pseudomonas aeruginosa. Необходимо отметить, что препарат не обладает местнораздражающим действием, что особенно важно при реактивных изменениях в эпидермисе слухового прохода. Лидокаин, входящий в состав препарата, оказывает быстрое местное болеутоляющее действие, необходимое при выраженном болевом синдроме, который часто сопутствует наружному отиту.
Крайне важно, что комбинированное использование неомицина и полимиксина потенцирует эффекты данных веществ и обусловливает максимальную активность в отношении причинных микроорганизмов, включая синегнойную палочку. Так, исследование, проведенное in vitro G. Tempera et al., показало, что при комбинации данных препаратов в 3–4 раза уменьшается МПК (минимальная подавляющая концентрация) и МБК (минимальная бактерицидная концентрация) в отношении стандартных возбудителей наружного отита по сравнению с монотерапией. Oтносительно P. aeruginosa применение комбинации неомицина с полимиксином В в 5–6 раз эффективнее монотерапии полимиксином [14].
Наши клинические наблюдения показали высокую эффективность ушных капель Анауран в терапии как острых, так и хронических форм наружного отита, что выражалось в быстром купировании болевого синдрома, зуда в ухе, а также в уменьшении, а затем и полном прекращении выделений из уха. Все пациенты, которым проводилась терапия Анаураном, отметили его хорошую переносимость, отсутствие побочных эффектов в виде аллергических реакций. При этом у пациентов с наружным отитом, обусловленным подтвержденным микробилогическими методами P. aeruginosa, мы также наблюдали выраженный положительный эффект терапии препаратом Анауран.
На основании вышеизложенного можно рекомендовать комплексную терапию наружного бактериального отита, включающую препарат Анауран, как залог быстрого и надежного клинического результата даже в случаях, обусловленных проблемными возбудителями, в т. ч. синегнойной палочкой.
Литература
2. Кунельская Н.Л., Гуров А.В., Кудрявцева Ю.С., Кафарская Л.И., Изотова Г.Н. Эффективность цефиксима (супракса) у больных острым гнойным синуситом и обострением хронического гнойного синусита // Вестник оториноларингологии. 2008. № 6. С. 55–58 [Kunel’skaya N.L., Gurov A.V., Kudryavtseva Yu.S., Kafarskaya L.I., Izotova G.N. Effektivnost’ tsefiksima (supraksa) u bol’nykh ostrym gnoynym sinusitom i obostreniyem khronicheskoyu gnoynogo sinusita // Vestnik otorinolaringologii. 2008. № 6. S. 55–58 (in Russian)].
3. Плужников М.С., Лавренова Г.В., Дискаленко В.В. Заболевания наружного уха. СПб.: Мед. изд., 2000. 88 с. [Pluzhnikov M.S., Lavrenova G.V., Diskalenko V.V. Zabolevaniya naruzhnogo ukha. SPb.: Med. izd., 2000. 88 s. (in Russian)].
4. Косяков С.Я., Курлова А.В. Воспалительные заболевания наружного слухового прохода и методы их лечения // Вестник оториноларингологии. 2011. № 1. С. 81–84 [Kosyakov S.YA., Kurlova A.V. Vospalitel’nyye zabolevaniya naruzhnogo slukhovogo prokhoda i metody ikh lecheniya // Vestnik otorinolaringologii. 2011. № 1. S. 81–84 (in Russian)].
5. Martin T.J., Kerschner J.E., Flanary V.A. Fungal causes of otitis externa and tympanostomy tube otorrhea // Int J Pediat Otorhinolaryngol. 2005. Vol. 28. Р. 33.
6. Sood S., Strachan D.R., Tsikoudas A., Stables G.I. Allergic otitis externa // Clin Otolaryngol Allied Sci 2002. Vol. 27(4). P. 233–236.
7. Кустов М.О. Микрофлора наружного слухового прохода у больных бактериальным наружным диффузным отитом // Российская оториноларингология. 2012. № 3. C. 66–70 [Kustov M.O. Mikroflora naruzhnogo slukhovogo prokhoda u bol’nykh bakterial’nym naruzhnym diffuznym otitom // Rossiyskaya otorinolaringologiya. 2012. № 3. S. 66–70 (in Russian)].
8. Бирюкова Е.В., Гуров А.В., Юшкина М.А. Сахарный диабет и гнойно-воспалительные заболевания ЛОР-органов // Сахарный диабет. 2012. № 2. С. 54–59 [Biryukova Ye.V., Gurov A.V., Yushkina M.A. Sakharnyy diabet i gnoyno-vospalitel’nyye zabolevaniya LOR-organov // Sakharnyy diabet. 2012. № 2. S. 54–59 (in Russian)].
9. Meltzer P.E., Kelemen G. Pyocyaneous osteomyelitis of the temporal bone, mandible and zygoma // Laryngoscope. 1959. Vol. 169. P. 1300–1316.
10. Sadé J., Lang R., Goshen S., Kitzes-Cohen R. Ciprofloxacin treatment of malignant external otitis // Am. J. Med. 1989. Vol. 87. N5A. P. 138S–141S.
11. Stroman D.W., Roland P.S., Dohar J., Burt W. Microbiology of normal external auditory canal // Laryngoscope. 2001 Nov. Vol. 111 (11 Pt1). P. 2054–2059.
12. Кунельская В.Я., Шадрин Г.Б. Современный подход к диагностике и лечению микотических поражений ЛОР-органов // Вестник оториноларингологии. 2012. № 6. С. 76–81 [Kunel’skaya V.YA., Shadrin G.B. Sovremennyy podkhod k diagnostike i lecheniyu mikoticheskikh porazheniy LOR-organov // Vestnik otorinolaringologii. 2012. № 6. S. 76–81 (in Russian)].
13. Федорова О.В., Шадрин Г.Б. Современный взгляд на лечение диффузного наружного отита // Вестник оториноларингологии. 2016. Т. 81. № 3. C. 51–53 [Fedorova O.V., ShadrinG.B. Sovremennyy vzglyad na lecheniye diffuznogo naruzhnogo otita // Vestnik otorinolaringologii. 2016. T. 81. № 3. S. 51–53 (in Russian)].
14. Tempera G., Mangiafi co A. et al. In vitro evaluation of the synergistic activity of neomycin-polymyxin B association against pathogens responsible for otitis externa // Int J Immunopathol Pharmacol. 2009. Vol. 22(2). P. 299–302.
Наиболее часто встречающиеся возбудители наружного бактериального отита
Острый наружный диффузный отит – это воспаление кожи наружного слухового прохода. Самые частые бактериальные возбудители наружного отита – синегнойная палочка, протей, золотистый стафилококк. Нередко возбудителем является грибок (такой отит выделяется в особую форму – отомикоз).
Теплая и влажная окружающая среда, занятия плаванием – предрасполагающие факторы развития болезни.
Основные симптомы острого наружного диффузного отита – боль в ухе (нередко очень интенсивная), зуд в ухе, выделения из уха. Возможно также снижение слуха и появление лихорадки. При осмотре заметно сужение слухового прохода, покраснение кожи и наличие выделений в просвете слухового прохода.
Лечение наружного отита обычно заключается в назначении ушных капель, содержащих антибиотик, и обезболивающих препаратов. Системное назначение антибиотика (внутрь или внутримышечно) как правило, не требуется. Однако это может быть необходимо у больных со сниженным иммунитетом, сахарным диабетом. Прогноз в подавляющем большинстве случае благоприятный. Редко у больных с иммунодефицитом может развиваться опасное для жизни состояние – злокачественный наружный отит.
О профилактике наружного отита можно прочитать в статье «Отит и море».
Возможно, вам также будет интересно прочитать следующие статьи: