Словосочетание «воспаление легких» очень пугает родителей. При этом совершенно не имеет значения, сколько лет или месяцев чаду, это заболевание среди мам и пап считается одним из самых опасных. Так ли это на самом деле, как распознать пневмонию и чем ее правильно лечить, рассказывает известный детский врач, автор книг и статей о детском здоровье Евгений Комаровский.

Пневмония (именно так врачи называют то, что в народе принято именовать воспалением легких) — это очень распространенное заболевание, воспаление тканей легких.
Под одним понятием медики подразумевают сразу несколько недугов. Если воспаление не носит инфекционного характера, доктор напишет в карточке «пневмонит».
Если поражены альвеолы, диагноз будет звучать иначе – «альвеолит», если поражена слизистая легких – «плеврит».
Воспалительный процесс в легочной ткани вызывают грибки, вирусы и бактерии. Бывают смешанные воспаления — вирусно-бактериальные, например.
Недуги, входящие в понятие «пневмония» все медицинские справочники относят к разряду довольно опасных, так как из 450 миллионов человек со всего мира, которые заболевают ими в год, около 7 миллионов умирают из-за неправильной постановки диагноза, неверного или запоздалого лечения, а также от стремительности и тяжести протекания болезни. Среди умерших около 30% – это дети до 3 лет.
По месту расположения очага воспаления все пневмонии делятся на:
- Очаговые;
- Сегментарные;
- Долевые;
- Сливные;
- Тотальные.
Также воспаление может быть двусторонним или односторонним, если поражено только одно легкое или его часть. Довольно редко пневмония бывает самостоятельным заболеванием, чаще она является осложнением другого заболевания — вирусного или бактериального.

Наиболее опасной пневмония считается для детей до 5 лет и пожилых людей, среди таких заболевших последствия непредсказуемы. По статистике, у них самый высокий процент смертности.
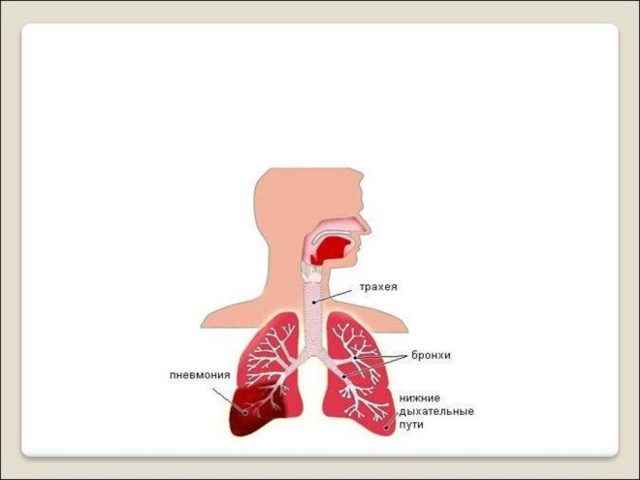
Евгений Комаровский утверждает, что органы дыхания вообще являются самыми уязвимыми для различных инфекций. Именно через верхние дыхательные пути (нос, ротоглотка, гортань) в организм ребенка и проникает большая часть микробов и вирусов.
Если иммунитет малыша ослаблен, если экологические условия в местности, где он проживает, неблагоприятные, если микроб или вирус очень агрессивен, то воспаление не задерживается только в носу или гортани, а опускается ниже — в бронхи. Такое заболевание называется бронхитом. Если его не удается остановить, инфекцию распространяется еще ниже — в легкие. Возникает пневмония.
Однако воздушно-капельный путь инфицирования не является единственным. Если учесть, что легкие кроме газообмена выполняют еще несколько важных функций, то становится понятно, почему иногда недуг появляется в отсутствии вирусной инфекции.
Природа возложила на легкие человека миссию увлажнять и согревать вдыхаемый воздух, очищать его от разных вредных примесей (легкие выполняют функцию фильтра), а также аналогичным образом фильтруют циркулирующую кровь, выделяя из нее многие вредные вещества и нейтрализуя их.
Если малыш перенес операцию, сломал ногу, что-то не то скушал и получил сильное пищевое отравление, обжегся, порезался, в кровь в различных концентрациях попадает то или иное количество токсинов, тромбов и т. д.
Легкие это терпеливо обезвреживают или выводят наружу с помощью защитного механизма — кашля. Однако, в отличие от бытовых фильтров, которые можно почистить, помыть или выбросить, легкие ни помыть, ни заменить нельзя.
И если однажды какая-то часть этого «фильтра» выходит из строя, засоряется, начинается то самое заболевание, которое родители называют воспалением легких.

Возбудителями пневмонии могут быть самые разнообразные бактерии и вирусы.
Если ребенок заболел, находясь в больнице с другим недугом, то в огромной долей вероятности у него будет бактериальная пневмония, которую еще называют госпитальной или больничной.
Это самая тяжелая из пневмоний, так как в условиях больничной стерильности, применения антисептиков и антибиотиков, выживают только самые крепкие и агрессивные микробы, которые уничтожить не так-то просто.
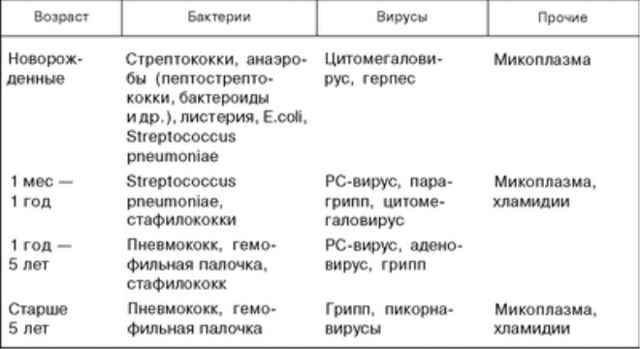
Наиболее часто у детей встречается пневмония, которая возникла в качестве осложнения какой-либо вирусной инфекции (ОРВИ, грипп и т. д.).
На такие случаи воспаления легкие приходится около 90% соответствующих детских диагнозов.
Это связано даже не с тем, что вирусные инфекции «страшны», а с тем, что они чрезвычайно широко распространены, и некоторые дети болеют ими до 10 раз в год и даже больше.

Чтобы понять, как начинает развиваться пневмония, нужно хорошо представлять себе, как вообще работает дыхательная система.
Бронхи постоянно выделяют слизь, задача которой – блокировать пылинки, микробов, вирусы и прочие нежелательные объекты, попадающие в органы дыхания. У бронхиальной слизи есть определенные характеристики, такие, как вязкость, например.
Если она теряет часть свойств, то вместо того, чтобы бороться со вторжением чужеродных частиц, она сама по себе начинает доставлять немало «хлопот».
К примеру, слишком густая слизь, если ребенок дышит пересушенным воздухом, закупоривает бронхи, мешает нормальной вентиляции легких. Это, в свою очередь, приводит к застойным явлениям в некоторых участках легких — развивается пневмония.
Часто воспаление легких случается тогда, когда организм ребенка стремительно теряет запасы жидкости, густеет бронхиальная слизь. Обезвоживание разной степени может произойти при длительном поносе у ребенка, при многократной рвоте, высоком жаре, лихорадке, при недостаточном количестве потребляемой жидкости, особенно на фоне ранее указанных проблем.
Заподозрить у чада пневмонию родители могут по ряду признаков:
- Кашель стал основным признаком болезни. Остальные, присутствовавшие раньше, постепенно проходят, а кашель только усиливается.
- Ребенку стало хуже после улучшения. Если болезнь уже отступила, а потом внезапно малыш почувствовал себя опять плохо, это вполне может говорить о развитии осложнения.
- Ребенок не может глубоко вдохнуть. Каждая попытка сделать это приводит к сильному приступу кашля. Дыхание сопровождается хрипами.
- Пневмония может проявляться через сильную бледность кожных покровов на фоне перечисленных выше симптомов.
- У ребенка появилась одышка, а жаропонижающие средства, которые раньше всегда быстро помогали, перестали оказывать действие.
Важно не заниматься самодиагностикой, поскольку стопроцентным способом установить наличие воспаления легкий является даже не сам врач, а рентгеновский снимок легких и бактериальный посев мокроты, который даст врачу точное представление о том, какой именно возбудитель стал причиной воспалительного процесса.
Анализ крови покажет наличие антител к вирусам, если воспаление вирусное, а обнаруженные в кале клебсиеллы, натолкнут на мысль о том, что пневмония вызвана именно этим опасным возбудителем.
На дому же доктор обязательно будет выслушивать и выстукивать область легких маленького пациента, слушать характер хрипов при дыхании и во время кашля.
Чем бы ни было вызвано воспаление легких, оно практически во всех случаях является заразным для окружающих. Если это вирусы — они легко передаются другим членам семьи по воздуху, если бактерии — контактным путем, а иногда и воздушно-капельным. Поэтому ребенку с воспалением легких надо выделить отдельную посуду, полотенце, постельное белье.
После того, как диагноз установлен, доктор примет решение о том, где ребенок будет лечиться — дома или в больнице. Этот выбор будет зависеть от того, сколько лет ребенку и насколько тяжелая у него пневмония. Всех детей до 2 лет педиатры стараются госпитализировать, поскольку их иммунитет слаб, и процесс лечения уже по этому должен постоянно контролироваться медицинским персоналом.
Все случаи обструкции во время пневмонии (плеврит, закупорка бронхов) — основание для госпитализации детей любого возраста, так как это является дополнительным фактором риска, и восстановление при такой пневмонии будет непростым. Если доктор говорит, что у вас неосложненная пневмония, то с большой долей вероятности он разрешит лечить ее в домашних условиях.
Чаще всего пневмонию лечат антибиотиками, при этом совершенно не обязательно, что придется делать много больных и страшных уколов.
Антибиотики, которые смогут быстро и эффективно помочь, врач определит по результатам анализа мокроты на бакпосев.
Две трети случаев воспаления легких, по словам Евгения Комаровского, прекрасно лечатся таблетками или сиропами.
Кроме того назначаются отхаркивающие средства, которые помогают бронхам как можно скорее очищаться от накопившейся слизи. На завершающей стадии лечения ребенка показаны физиопроцедуры и массаж.
Также малышам, которые проходят реабилитацию, показаны прогулки и прием витаминных комплексов.
Если лечение проходит дома, то важно, чтобы ребенок не находился в жарком помещении, пил достаточное количество жидкости, полезен вибрационный массаж, способствующий отхождению бронхиального секрета.
Лечение вирусной пневмонии будет протекать аналогично, за исключением разве что приема антибиотиков.
Если ребенок заболел (ОРВИ, понос, рвота и другие проблемы), нужно обязательно следить за тем, чтобы он потреблял достаточное количество жидкости. Питье должно быть теплым, чтобы жидкость могла быстрее всасываться.
Больной малыш должен дышать чистым, влажным воздухом. Для этого нужно проветривать помещение, увлажнять воздух с помощью специального прибора-увлажнителя или с помощью развешенных по квартире мокрых полотенец. Нельзя допускать, чтобы в помещении было жарко.
Наилучшие параметры для сохранения нормального уровня вязкости слизи таковы: температура воздуха 18-20 градусов, относительная влажность — 50-70%.
Если ребенок болен, нужно постараться максимально освободить его комнату от всего, что может накапливать пыль — ковры, мягкие игрушки, мягкая мебель. Большое количество вдыхаемых пылинок лишь ускоряет загустевание мокроты и повышает риск развития пневмонии. Влажную уборку надо проводить 1-2 раза в день, моющие средства на основе хлора добавлять категорически запрещено!
Если ребенок кашляет, не нужно давать ему в домашних условиях всевозможные средства от кашля.
Кашель нужен, чтобы вывести излишки отработанной мокроты.
Если кашлевый рефлекс остановить на самом пике заболевания противокашлевыми препаратами, то выхода мокроты не будет, и риск, что начнется пневмония, вырастет в разы.
Муколитические (отхаркивающие) средства (на растительной основе), задача которых разжижать мокроту, приветствуются, но, по словам Комаровского, при неукоснительном соблюдении всех вышеперечисленных пунктов.
При ОРВИ ни в коем случае нельзя принимать антибиотики. Даже если ваш лечащий врач советует начать делать это для профилактики пневмонии.
Всех микробов, которые есть в организме человека, даже новейший антибиотик уничтожить не в состоянии, на вирусы же противомикробные средства вообще не действуют.
Но доказано, что прием их при гриппе или ОРВИ в 9 раз увеличивает вероятность развития пневмонии!
При насморке, вызванном вирусной инфекцией, не стоит сразу начинать капать сосудосуживающие капли в нос ребенку. Так выше вероятность, что вирусы, минуя нос, прямиком отправятся сразу в легкие и вызовут там воспалительный процесс.
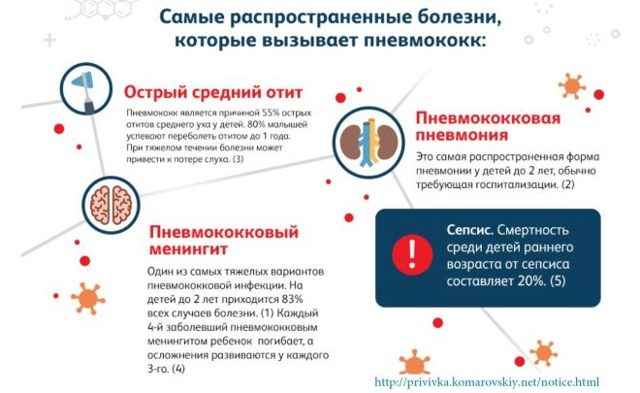
Отличный способ профилактики — вакцинация от пневмококковой инфекции. Именно пневмококк вызывает самые тяжелые формы пневмонии.
Ребенку первого года жизни в рамках Календаря прививок вводят вакцину, которая помогает организму выработать антитела к пневмококку. Даже если заражение произойдет, то болезнь будет протекать легче. Вакцину вводят несколько раз.
В первые месяцы жизни, в 2 года, в 4 года, в 6 лет и в 12 лет. Отказывать от прививки ни в коем случае не стоит, говорит Евгений Комаровский.
Подробнее смотрите в передаче докора Комаровского.
Источник: https://o-krohe.ru/komarovskij/pnevmoniya/
Двусторонняя пневмония у детей, симптомы и лечение воспаления легких, в чем опасность для малышей
Пневмония представляет собой острое заболевание дыхательной системы. У него нет возрастных ограничений, пострадать от воспаления легких может как взрослый, так и ребенок. В группе риска пациенты с ослабленным иммунитетом, недоношенные дети и малыши, возраст которых меньше года.
Запущенная двусторонняя пневмония у детей может привести к появлению серьезных осложнений и летальному исходу. Чтобы избежать неблагоприятных последствий, больному назначают эффективную терапевтическую схему.
Читайте также: Терафлю в виде порошка и других форм, его состав и инструкция к применению
Количество малышей, заболевших пневмонией, сильно увеличивается в осенне-зимний период. Это обусловлено анатомическими особенностями несовершеннолетних пациентов. Дыхательные пути отличаются узостью и недостаточной длиной. Мышцы грудной клетки развиты не до конца, то же можно сказать о функциональной ткани легких. Из-за этого ухудшается газообмен в организме ребенка.
Еще одним провоцирующим фактором является несформированная иммунная система. Существует несколько типов двусторонней пневмонии, среди них выделяют амбулаторную, иммунологическую, нозокомиальную и вентиляционную.
Также пневмонию классифицируют, ориентируясь на клинико-рентгенологическую форму. В этом случае болезнь бывает очаговой, интерстициальной, сегментарной и крупозной. Во время диагностического обследования обязательно учитывают этиологию пневмонии. Патогенез напрямую зависит от возраста.
У ребенка младше 5 лет симптомы возникают внезапно. Дети, возраст которых 7–8 лет, развиваются гораздо медленнее. Чем раньше начнется лечение пневмонии, тем ниже риск возникновения негативных последствий. К ним относят кислородное голодание, сбои в процессе газообмена и сильная интоксикация организма.
Клинические проявления
Двусторонняя пневмония передается несколькими путями, среди них воздушно-капельный и гематогенный (по току крови). Ускоренное прогрессирование патологии у ребенка происходит на фоне ослабленного иммунитета. К клиническим проявлениям, характерным для пневмонии, относят:
- повышенную температуру тела;
- срыгивание;
- тошноту, рвоту;
- дыхательную недостаточность;
- жесткое дыхание;
- цианоз кожных покровов;
- слезотечение;
- изнурительный кашель;
 Повышение температуры тела
Повышение температуры тела - суставные боли;
- насморк;
- потерю аппетита;
- озноб;
- чрезмерное потоотделение;
- учащенное дыхание;
- сонливость в дневное время;
- слабость в мышцах;
- расстройство кишечника;
- общее недомогание;
- хрипы в легких.
Малышей, у которых выявлены вышеуказанные признаки, экстренно госпитализируют. В особо тяжелых случаях возникает необходимость в реанимации. Двустороннее воспаление легких представляет серьезную опасность для детей младше года.
У пациентов школьного возраста пневмония протекает волнообразно. Обычно ей предшествует острый бронхит, фарингит, ОРЗ, тонзиллит или отит. Игнорирование симптоматики двустороннего недуга чревато возникновением абсцесса, инфекционно-токсического шока, гнойного плеврита, сепсиса, перикардита, менингита и эмпиемы плевры. За состоянием ребенка нужно тщательно наблюдать. Появление новых симптомов у ребенка свидетельствует о прогрессировании заболевания дыхательной системы.
Причины развития
Факторы, вызывающие двустороннюю пневмонию, отличаются у детей разного возраста. Новорожденные и груднички могут заразиться дыхательной патологией, из-за:
- преждевременных родов;
- иммунодефицита;
- врожденных аномалий;
- нехватки веса;
- постоянных срыгиваний;
- асфиксии;
- родовых травм;
- внутриутробной гипоксии.
 Асфиксия
Асфиксия
В анамнезе школьника пневмония появляется в результате воздействия следующих факторов:
- простудные патологии (ангина, синусит);
- переохлаждение;
- вредные зависимости;
- влияние аллергенов и вредных примесей;
- эмоциональное перенапряжение;
- несбалансированный рацион питания;
- недостаток витаминов, минеральных веществ, микро- и макроэлементов.
Этот список дополняют сердечно-сосудистыми заболеваниями, аутоиммунными патологиями, хроническим недосыпом, аллергической реакцией. Весомым поводом для беспокойства становится простой герпес, краснуха, ветряная оспа и грипп.
Недуг неравномерно поражает легкие. Возбудителем пневмонии в детском возрасте чаще всего становится пневмококк. В перечне микроорганизмов, провоцирующих болезнь, присутствуют легионеллы, хламидии, пневмоцисты.
Лечение ребенка от пневмонии должно происходить в стационарных условиях.
Диагностика
 Рентгенография
Рентгенография
Чтобы определить точный диагноз, доктор направляет больного на обзорную рентгенографию. Данный метод признают основным. Благодаря сведениям, которые были получены после его проведения, врач оценивает общее состояние ребенка. Обязательным этапом диагностического обследования становится лабораторное исследование. В схему включают общий анализ слизи, скопившейся в бронхах, ОАК и ОАМ.
Также используют специфические методы диагностики (ПЦР, ИФА, РИФ). На начальных этапах диагностического обследования врач собирает анамнез и проводит физикальный осмотр. Большое значение имеют данные, полученные в ходе аускультации и перкуссии. При необходимости пациента направляют на консультацию к специалистам.
Лечебные процедуры
Комплексный терапевтический комплекс для грудного младенца подбирает доктор. Заниматься самолечением при пневмонии категорически запрещено.
В зависимости от общего состояния ребенку назначают постельный, полупостельный или свободный режим. Обязательным этапом является корректировка рациона питания и питьевого режима.
При этом доктор учитывает энергетические затраты детского организма и возраст ребенка.
В медикаментозную схему при пневмонии включают следующие лекарственные средства:
- жаропонижающие;
- противовирусные;
- антибактериальные;
- отхаркивающие;
- муколитики;
- противовоспалительные.
 Амфотерицин
Амфотерицин
При назначении антибиотиков ориентируются на стадию заболевания и индивидуальные особенности малыша. Положительный эффект от приема (введения) антибактериальных медикаментов возникает через 1–2 дня после начала терапии.
Пневмонию, возникшую у ребенка, лечат с помощью пенициллинов, макролидов и цефалоспоринов. В особо тяжелых случаях используют имипенемы и аминогликозиды. От грибковой пневмонии избавляются посредством Амфотерицина В и Флуконазола.
Медикаментозную терапию при пневмонии совмещают с физиопроцедурами и лечебной физкультурой.
На протяжении всего терапевтического курса пациент должен регулярно проходить контрольные исследования. Таким образом врач оценивает результативность назначенного лечения. Если возбудитель не был выявлен, ребенку прописывают антибиотики широкого спектра действия.
Препараты из этой категории реализуют в виде инъекционного раствора и таблеток. Антибактериальные средства от пневмонии рекомендуют принимать параллельно с пробиотиками. Они необходимы для стабилизации работы кишечника.
Народные методы используют только после согласования с лечащим врачом.
Курс лечения двусторонней пневмонии у ребенка составляет 14–28 дней. Если терапия не принесла желаемого эффекта, врач пересматривает медикаментозную схему. Пациент, который перенес такую пневмонию, в течение года находится на учете у пульмонолога.
Профилактика
Чтобы предупредить развитие пневмонии, необходимо:
 Вакцинация
Вакцинация
- укреплять иммунную систему малыша;
- ограждать ребенка от контактов с инфицированными людьми;
- своевременно лечить все простудные патологии;
- сбалансировать рацион питания;
- часто гулять на свежем воздухе;
- вовремя делать все прививки;
- регулярно проводить влажную уборку.
Двусторонняя пневмония может быть первичной и вторичной. При любой из указанных разновидностей происходит поражение легочной ткани и альвеол. Большое значение имеет воздействие внешней среды на организм и качество ухода за малышом. Ребенок, страдающий от воспаления легких, в большинстве случаев не заразен для остальных.
Источник: https://pulmohealth.com/pnevmoniya/dvustoronnyaya-pnevmoniya-u-detej/
Как определить, симптомы пневмонии, на ранней стадии развития заболевания
Пневмония, или воспаление легких – вирусное заболевание, которое может привести к серьезным последствиям и летальному исходу.
Чтобы вовремя выявить пневмонию и начать лечение, необходимо своевременно распознать ее симптомы и пройти соответствующую диагностику.
Какие признаки свидетельствуют о развитии воспаления легких, и как отличить его от других болезней респираторных органов?

Первые признаки воспаления легких
Пневмония имеет инфекционную природу, и развивается в результате попадания в легкие патогенных микроорганизмов – чаще всего бактерий, иногда вирусов и грибков. Они вызывают воспалительный процесс, который характеризуется скоплением жидкости в просветах альвеол и появлением определенных симптомов.
Наиболее распространенный путь проникновения возбудителей заболевания в организм – воздушно-капельный, когда бактерии и вирусы выделяются при кашле или чихании носителя, и попадают в носоглотку здорового человека. Реже встречается заражение гематогенным путем (при заражении крови и других инфекционных болезнях) и эндогенным – микроорганизмы, живущие в носоглотке, активизируются, и становятся причиной воспалительного процесса.
СПРАВКА! Как правило, возбудителями патологических процессов в легких у взрослых выступают стрептококки и микоплазмы, которые присутствуют на коже и в дыхательных путях, у пожилых людей чаще всего диагностируется стрептококковая форма заболевания, у больных с поражениями почек воспаление легких вызывают энтеробактерии, у курильщиков – гемофильная палочка.
Выраженность симптомов и признаков пневмонии на начальной стадии зависит от возбудителя, состояния здоровья, возраста и особенностей организма человека. Иногда воспаление легких начинается остро, с резкого ухудшения самочувствия, и как в некоторых случаях у взрослых может развиваться на протяжении нескольких дней или недель. Обычно воспаление легких начинается со следующих симптомов:
- кашель любого характера (частый, редкий, сухой, влажный), который не исчезает и усиливается на протяжении нескольких дней;
- повышение температуры до любых цифр – это может быть сильная лихорадка (39-40 градусов) или длительная субфебрильная температура (37-37,5 градусов);
- ощущение нехватки воздуха, одышка;
- снижение работоспособности, чувство усталости и разбитости;
- охриплость голоса;
- насморк и дискомфорт в горле;
- спутанность сознания;
- потеря аппетита, тошнота, диарея.
Инкубационный период пневмонии на ранней стадии составляет 2-4 дня, в течение которых и развиваются первые признаки – сразу же после их появления следует проконсультироваться с врачом, чтобы избежать неприятных последствий.
Как проявляется у взрослого человека
 Воспаление легких у взрослых, как правило, развивается вследствие переохлаждения, снижения иммунитета или на фоне других инфекционных заболеваний (грипп, бронхит и т.д.).
Воспаление легких у взрослых, как правило, развивается вследствие переохлаждения, снижения иммунитета или на фоне других инфекционных заболеваний (грипп, бронхит и т.д.).
Основной признак заболевания у взрослых в данном случае – интенсивный кашель, иногда сухой, но чаще всего продуктивный, с отделением мокроты. Мокрота густая, похожа на гной или имеет коричневый оттенок, иногда кровавые прожилки или примеси крови.
Остальные симптомы возникают вместе с кашлем или проявляются немного позже – в их число входит лихорадка, болевые ощущения в груди, озноб, поверхностное дыхание, повышенное сердцебиение и т.д.
Воспаление легких у взрослых может проявляться по-разному, но врачи выделяют 4 основных варианта развития событий.
- Пневмония начинается с проявления обычного ОРЗ или гриппа – высокой температуры, слабости и разбитости, после чего к ним добавляется кашель, вначале сухой, а потом с отделением мокроты. Больной ощущает сильный озноб, боли в области грудины или в правом боку, одышку и нехватку воздуха.
- Начало болезни характеризуется незначительным повышением температуры (до 37-37,5 градусов), кашлем с мокротой, который сопровождается хрипами в груди, слабостью, головной болью.
- При бессимптомном течении пневмонии кашель, температура и другие подобные симптомы отсутствуют – может ощущаться легкое недомогание, которое принимают за признаки переутомления. Заболевание выявляют случайно, при плановом осмотре организма и проведении флюорографии.
- В случае затяжного характера болезни периоды ремиссии перемежаются с рецидивами – во время ремиссий у больных наблюдается только сухой кашель, а при обострении пневмонии появляется лихорадка, кашель с мокротой и боли в грудной клетке.
Отличить воспаление легких от других заболеваний дыхательной системы достаточно сложно, но заподозрить его можно при появлении сильного кашля с мокротой, который постоянно усиливается и сопровождается лихорадкой, ознобом, слабостью и другими симптомами.
Специфический признак начинающейся патологии – невозможность сделать глубокий вдох (при попытках вдохнуть полной грудью человек ощущает боль, или у него начинается приступ кашля).
Ставить диагноз исключительно по внешним признакам нельзя – для выявления воспалительного процесса следует пройти соответствующую диагностику.
ВАЖНО! На проявления пневмонии во многом влияет тип возбудителя: наиболее сложные формы болезни вызывают вирус гриппа H1N1 и легионелла, которые характеризуются тяжелым течением и серьезными осложнениями.
У пожилых людей
 Пневмония у людей зрелого возраста представляет собой распространенное явление, так как с возрастом работа дыхательной и иммунной системы ухудшается, а организм становится уязвимым для инфекционных и вирусных заболеваний.
Пневмония у людей зрелого возраста представляет собой распространенное явление, так как с возрастом работа дыхательной и иммунной системы ухудшается, а организм становится уязвимым для инфекционных и вирусных заболеваний.- Болезнь, как правило, начинается с кашля, но в данном случае он не влажный, а сухой, иногда с отделением небольшого количества мокроты.
- У больных с сопутствующими патологиями (болезнь Альцгеймера, нарушения после инсульта) или сильно ослабленным организмом кашлевой рефлекс часто угнетен, поэтому данный симптом зачастую отсутствует.
Один из характерных признаков пневмонии у людей пожилого возраста – сильная одышка, которая проявляется после незначительных нагрузок или в состоянии покоя. Лихорадка в данном случае встречается в 75-80%, но иногда пневмония протекает на фоне нормальной или пониженной температуры.
Иногда заболевание начинается с нарушений со стороны нервной системы – апатии, постоянной усталости и сонливости, потери аппетита и интереса к окружающему миру и недержания мочи, что ошибочно принимают за признаки возрастной деменции. Еще одно проявление воспаления легких у стариков – обострение некоторых хронических болезней, включая сахарный диабет, сердечную недостаточность и т.д.
Отсутствие классической картины воспаления легких (продуктивный кашель, высокая температура) у больных пожилого возраста является прогностически неблагоприятным признаком, затрудняет постановку диагноза и часто ведет к серьезным осложнениям.
ВАЖНО! Особую опасность пневмония в зрелом возрасте представляет в тех случаях, когда она развивается у лежачих больных, людей с сердечно-сосудистыми патологиями, эмфиземой легких, признаками ХОБЛ, так как существует высокий риск отека легких.
У подростков
 Причины развития воспаления легких в подростковом возрасте не отличаются от причин, по которым болезнь возникает у взрослых – попадание патогенных микроорганизмов в дыхательные пути, переохлаждение организма, снижение иммунитета и т.д.
Причины развития воспаления легких в подростковом возрасте не отличаются от причин, по которым болезнь возникает у взрослых – попадание патогенных микроорганизмов в дыхательные пути, переохлаждение организма, снижение иммунитета и т.д.
В число симптомов, на которые следует обратить внимание, входят: кашель, как правило, сухой, или с отделением небольшого количества ржавой мокроты;
- внезапное ухудшение самочувствия;
- резкое повышение температуры до 38-39 градусов;
- появление затрудненного дыхания, одышки;
- боль в области груди, которая усиливается при кашле и глубоких вдохах;
- чувство апатии, усталость и бессилие;
- сильная потливость, особенно в ночное время.
Симптомы пневмонии у подростков во многом зависят от возбудителя заболевания – стрептококковая и стафилококковая формы вызывают сильный кашель, субфебрильную температуру, слабость и болевые ощущения в области грудной клетки. Воспаление легких вирусной этиологии характеризуется внезапной лихорадкой (повышение температуры до 39 градусов и выше), изнуряющим кашлем с пенистой мокротой и кровавыми прожилками, слабостью.
Атипичные пневмонии (вызываются легионеллами, хламидиями, микоплазмами) сопровождаются небольшой лихорадкой и ознобом, болями в мышцах и суставах, сильным потоотделением, побледнением кожных покровов.
СПРАВКА! Воспаление легких у подростков (13, 14, 15, 16, 17 лет) протекает в менее тяжелой форме с легкими признаками, чем у взрослых и пожилых людей, и в большинстве случаев имеет благоприятный прогноз. Исключение составляют пневмонии у детей с серьезно ослабленным организмом и иммунодефицитными состояниями.
Особенности разных видов заболевания
Существует несколько форм воспаления легких, каждая из которых характеризуется специфической клинической картиной и выраженностью симптомов.
- Острая форма. Начинается внезапно (иногда признаки развиваются на протяжении нескольких часов) с высокой температуры, сильного озноба и кашля, слабости, иногда помрачения сознания. При своевременной диагностике она хорошо поддается лечению, но при отсутствии терапии вызывает серьезные осложнения.
- Хроническая пневмония. При данной форме возбудитель болезни и очаг воспаления постоянно присутствуют в организме и проявляются при благоприятных условиях (ослабление иммунитета, переохлаждение и т.д.). В период ремиссии больные чувствуют себя нормально, но при обострениях развиваются симптомы, напоминающие классическое воспаление легких. Чаще всего хроническая форма болезни наблюдается у курильщиков и людей со сниженным иммунитетом.
- Крупозная форма. Поражает большую часть легкого, и, помимо симптомов со стороны дыхательной системы и лихорадки, может вызывать боли в боку, покраснение кожных покровов в области шеи и посинение носогубного треугольника, при сильной интоксикации бывают потери сознания и бред.
- Очаговое воспаление. Очаги поражения локализуются в отдельных сегментах легких и дыхательных путей, симптомы выражены не так сильно, как при крупозной форме – наблюдается субфебрильная температура, кашель (сначала сухой, потом влажный), слабость и апатия.

Какие бывают отличия от бронхита
Воспаление легких и бронхит – заболевания дыхательной системы, которые имеют схожую клиническую картину, и отличить их друг от друга, основываясь исключительно на симптомах, бывает очень сложно. Чем отличается бронхит от пневмонии:
- в 90% случаев бронхит имеет вирусную этиологию, а пневмония – бактериальную;
- при бронхите наблюдается незначительное повышение температуры, а при воспалении легких – сильная лихорадка (до 38-39 градусов);
- мокрота при бронхите обычно имеет светлый оттенок, а при пневмонии – зеленоватый или ржавый, возможно появление прожилок крови;
- при прослушивании грудной клетки у больных бронхитом слышны сухие хрипы, у людей с воспалением легких – влажные.
ВАЖНО! Отличить одну форму заболевания от другой, а также назначить правильную терапию может только врач, поэтому при развитии симптомов следует как можно скорее обратиться в медицинское учреждение.
При атипичном течении первого или второго заболевания отличить их друг от друга можно только с помощью комплексной диагностики.
Диагностика
 В число диагностических мероприятий при подозрении на воспаление легких у взрослых входят:
В число диагностических мероприятий при подозрении на воспаление легких у взрослых входят:
- Внешний осмотр больного, сбор анамнеза и жалоб, выслушивание грудной клетки;
- Рентгенография грудной клетки – наиболее информативный способ выявление воспалительных процессов в легких (на снимках появляются характерные затемнения в местах поражения тканей и другие признаки заболевания);
- Анализы крови, мочи и мокроты проводятся для определения воспалительного процесса в организме (повышение уровня лейкоцитов и СОЭ), а также возбудителя пневмонии и его чувствительности к антибиотикам;
- Фибробронхоскопия, КТ и МРТ грудной клетки необходимы тогда, когда поставить точный диагноз воспаление легких на основе вышеперечисленных методов по признакам невозможно.
ВАЖНО! Поставить диагноз на основе комплексной диагностики может только врач, так как клиническое течение пневмонии может напоминать не только бронхит, но и другие заболевания дыхательной системы (воспаление плевры легких, бронхопневмонию, ХОБЛ и т.д.).
Лечение
Неосложненную пневмонию у взрослых людей и подростков можно лечить амбулаторно (в домашних условиях), но пожилые больные, а также те, у кого болезнь сопровождается выраженными симптомами и сопутствующими патологиями, подлежат госпитализации.
Чаще всего воспаление легких имеет бактериальное происхождение, поэтому лечится антибиотиками – чаще всего препаратами широкого спектра действия.
Если заболевание было вызвано вирусами или грибками, больному прописывают соответствующую противовирусную и антигрибковую терапию.
Кроме того, применяются лекарства для симптоматической терапии – жаропонижающие, отхаркивающие и обезболивающие препараты, которые снижают температуру, облегчают кашель и болевые ощущения.
Вместе с медикаментозным лечением больным необходим постельный режим, питание с содержанием белка и витаминов, обильное теплое питье, прием витаминов и иммуностимулирующих препаратов.
Для усиления эффекта от терапии рекомендуются терапевтические методы – электрофорез, ингаляции, массаж, магнитотерапия и т.д.
Народные средства можно использовать только в качестве дополнения к основной терапии, прописанной врачом, иначе состояние больного может только ухудшиться.
Источник:
Двухсторонняя пневмония: как вылечить воспаление легких?
Двухсторонняя пневмония — это воспалительный процесс в легких, который зачастую вызван проникновением патогенных бактерий (например, пневмококков) в ткани органов дыхания.
Там бактерии активно размножаются, что и разрушает клетки. Конечно же, абсолютно здоровый и сильный организм мобилизуется для борьбы с этим процессом.
Но если человек ослаблен, его иммунитет снижен, как следствие, сопротивление организма не столь эффективно.
Встречается воспаление легких довольно часто. Иногда проявляется как последствия перенесенных простудных или инфекционных заболеваний верхних дыхательных путей. Среди подобных заболеваний двухсторонняя пневмония — самое опасное. Неправильное или несвоевременное лечение может повлечь за собой серьезные последствия вплоть до летального исхода.
Односторонняя пневмония встречается намного чаще, чем двухсторонняя. И наносит организму менее ощутимый вред. Самая большая опасность состоит в том, что нарушается работа легких. Вследствие этого все внутренние органы испытывают недостаток кислорода, что приводит к кислородному голоданию и осложнению нормальной работы.
Причины возникновения двухстороннего воспаления легких
Основной причиной является распространение патогенных бактерий в тканях дыхательной системы. Изначально они попадают в нос, затем поражают трахеи, гортань, бронхи и собственно легкие. Как правило, болезнетворными микроорганизмами, вызывающими пневмонию, являются пневмококки, стафилококки, гемофильные палочки и некоторые другие.
Но не только инфекционная вспышка способна вызвать воспаление. Неправильное лечение ОРВИ или гриппа в некоторых случаях заканчивается именно пневмонией.
Не последнюю роль играет ослабленный иммунитет. Здоровый организм способен на корню пресечь очаг заболевания, а вот уставшая иммунная система может просто не разглядеть начальную стадию и слишком поздно вступить в схватку с бактериями.
Факторы риска
Помимо причин появления двустороннего воспаления легких, существует немало факторов, которые способны подтолкнуть развитие недуга в организме:
- хронические заболевания дыхательной системы в анамнезе;
- резкий перепад температурного режима в окружающей среде. И это не только понижение температуры. Ведь на организм в целом влияет не только переохлаждение, но и перегревание;
- неприемлемые природные условия;
- сердечная недостаточность;
- возраст.
Симптоматика
Первичные проявления двухсторонней пневмонии очень сходные с гриппом, ОРЗ, ОРВИ, бронхитом. Поэтому врачи нередко сталкиваются с запущенным вариантом.
По каким-то своим соображениям, большинство людей редко обращаются с подобными проявлениями в медицинские учреждения, а лечатся самостоятельно тем, что посоветовали близкие друзья или родственники.
Соответственно положение может сильно усугубиться. Итак, как же проявляется двухстороннее воспаление легких?
- Значительное повышение температуры тела. Если горячка (38 и выше) держится более трех дней, нужно срочно обратиться к врачу. Как правило, при обычных простудных заболеваниях температура повышается в течение двух дней, но если в организме происходит сильный воспалительный процесс несколькими днями не обходится;
- Кашель как сухой, так и влажный;
- Снижение аппетита;
- Слабость;
- Возможны болевые ощущения при дыхании;
- Отдышка;
- в некоторых случаях отмечается небольшое посинение кончиков пальцев и область вокруг губ.
Диагностика и лечение
Чтобы поставить диагноз столь тяжелого заболевания, как двухстороннее воспаление легких, врач просто обязан быть полностью в нем уверен. Поэтому простого осмотра недостаточно. При малейшем подозрении на этот недуг, врач направляет больного на рентген. На снимке хорошо видно пагубное влияние бактерий на ткани легкого в виде затемнений.
Если двусторонняя пневмония видна на рентген исследовании, врач незамедлительно начинает лечение, но при этом продолжает уточнять более углубленные признаки болезни. Например, при помощи анализа мокроты. Это исследование помогает идентифицировать конкретные бактерии, которые спровоцировали возникновение воспаления. А также назначается общий анализ крови.
Лечение взрослых людей
Если двухстороннее воспаление легких у взрослых людей не усложнено хроническими заболеваниями либо признаками тяжелого течения болезни, лечение может проводиться амбулаторно. Но под строгим контролем квалифицированного медицинского работника. Но зачастую больной все же необходимо госпитализировать.
Для того чтобы подобрать соответственное лечение врач должен учитывать массу факторов:
- возраст;
- тяжесть заболевания;
- противопоказания к каким-либо медикаментам;
- течение заболевания;
- тип бактерии-возбудителя.
Для борьбы с двухсторонней пневмонией назначают антибактериальные, жаропонижающие, отхаркивающие и антигистаминные препараты. При этом положительное развитие событий зависит от поведения пациента и четкого выполнения рекомендаций лечащего врача.
Помимо вышеперечисленных лекарственных препаратов, больному предписаны:
- Обильное питье. Побочным эффектом повышенной температуры тела можно назвать обезвоживание. Поэтому следует пополнить запасы организма. Кроме того, жидкость быстрее выводит из организма токсические вещества;
- Строгое соблюдение постельного режима;
- Улучшение работы иммунной системы. Для этих целей назначают витамины;
- Высококалорийное питание. Двустороннее воспаление легких — сложное заболевание, которое предполагает специализированный рацион для больного;
- В случае, появления у больного кислородного голодания, ему назначаются специальные ингаляции;
- Когда пневмония начинает отступать, могут применять физиотерапию и специально разработанную дыхательную гимнастику.
Поскольку двусторонняя пневмония считается тяжелым и опасным заболеванием, после полного выздоровления пациента ставят на специальный учет в местной поликлинике. Поэтому периодически ему необходимо посещать своего врача и сдавать необходимые анализы, а также своевременно проводить флюорографические исследования.
Если двухсторонняя пневмония у ребенка
Лечение детей и взрослых людей, конечно же, имеют некоторые отличия. При этом ребенок более сильно подвержен этому недугу. Двусторонняя пневмония может выступать как осложнение после перенесения таких заболеваний, как:
- ОРВИ;
- ОРЗ;
- рахита;
- кори;
- коклюша.
Гораздо реже попадаются случаи возникновения пневмонии в результате перепада температуры окружающей среды (переохлаждение, перегревание) или обезвоживания, а также из-за врожденных патологий дыхательных путей или травм.
Ребенок гораздо чувствительнее, чем взрослый. Это объясняется анатомическими особенностями детского организма и упрощает попадание патогенных бактерий в организм. В организме ребенка, в отличие от взрослого, развивается воспаление легких стремительно.
Поэтому первичные признаки болезни проявляются уже на 2 — 5 день. У ребенка держится температура более 38 градусов даже после приема сильных жаропонижающих медикаментов более 3-х дней. Температура сопровождается ознобом, болью в области груди (может отдавать в лопатку).
У ребенка наблюдается тяжелое, учащенное дыхание и кашель.
На усмотрение врача лечение может проводиться и амбулаторно, но есть группы деток, которым рекомендована обязательная госпитализация при первых же признаках пневмонии:
- новорожденные;
- дети, у которых наблюдаются осложнения;
- детки, которые прошли курс лечения амбулаторно, но не выздоровели.
Амбулаторное лечение подразумевает под собой:
- строгое соблюдение постельного режима:
- частое проветривание помещения, где находится ребенок (не меньше 3 раз в день);
- ежедневная влажная уборка;
- обильное питье;
- массаж;
- обеспечивать строгое соблюдение предписаний врача.
Осложнения после пневмонии
Даже не столь тяжелые заболевания способны вызвать ряд осложнений, что уж говорить о воспалении легких. Если лечение было не подходящим или запоздалым, есть риск столкнуться с:
- плевритом;
- нарушениями дыхательных процессов;
- образованием отека или гнойника в легких.
Естественно, вылечить пневмонию сложнее, чем предпринять профилактические меры:
- не пренебрегать правилами личной гигиены. Ведь бактерии, вызывающие воспалительный процесс, могут проникнуть в организм на грязных руках;
- ведите здоровый образ жизни;
- проводите своевременную вакцинацию от гриппа.
Источник:
Двухсторонняя пневмония у ребенка: продолжительность лечения, последствия, сложная форма, по код МКБ-10
Пневмония сама по себе – очень опасное состояние, особенно для маленького ребенка. Но двустороннее (или крупозное) воспаление легких всегда представляет угрозу жизни малыша. Ведь когда в процесс вовлекаются оба легких, полностью нарушается нормальное снабжение организма одним из компонентов, жизненно необходимых для любого организма – кислородом.
Определение заболевания
В подавляющем большинстве случаев пневмония развивается как вторичная инфекция, когда не до конца уничтоженные микробы проникают в легкие из инфицированных верхних отделов. Особенно часто двустороннее воспаление легких встречается у маленьких детей ввиду еще не сформированного иммунитета.
Пневмония – инфекционное заболевание, вызываемое патогенной микрофлорой. Проникая в нижние отделы легких, микробы начинают внедряться в клетки легочной ткани.
В результате стенки альвеол с кровеносными сосудами, где происходит процесс газообмена, подвергаются разрушению. Начинается некроз тканей, развивается дыхательная недостаточность.
Отсутствие своевременной квалифицированной помощи может стать причиной летального исхода.
Двустороннее воспаление легких – самый опасный вид пневмонии, поскольку инфекция развивается сразу в обоих отделах дыхательной системы и проходит в 2 раза быстрее. Дополнительный фактор угрозы – маленький возраст пациента, который не может пожаловаться на тот или иной симптом.
Причины возникновения
Пневмония может возникнуть при инфицировании целым рядом бактерий, вирусов, грибов и даже простейших. Нередки случаи и смешанных инфекций, или присоединения к первоначальному возбудителю других инфекционных агентов в процессе заболевания.
Однако в большинстве случаев (около 90%) в качестве возбудителя внебольничной пневмонии выступает пневмококк. В число других возможных возбудителей входят:
- Синегнойная палочка;
- Стафилококк;
- Аденовирусы;
- Микоплазма;
- Клебсиелла и др.
Возбудитель проникает в детский организм воздушно-капельным путем: при чихании, кашле, близком дыхании зараженного человека. Вначале у малыша начинается недомогание по типу ОРЗ или ОРВИ, с присущими им симптомами. Самолечение или прерванные после исчезновения симптомов процедуры могут привести к проникновению патогенных микроорганизмов в нижние дыхательные пути и развитию воспаления.
Возбудитель ведет себя уверенно только при наличии благоприятных для его развития факторов:
Главным провоцирующим фактором является снижение уровня общего или местного иммунитета. Например, у маленьких детей на искусственном вскармливании уровень защитных сил гораздо ниже, чем при кормлении материнским молоком.
Симптомы
Особенность протекания крупозного воспаления легких у детей – быстрота нарастания симптомов. У малыша поднимается высокая температура, ухудшается общее состояние, а главное – проявляются первичные признаки дыхательной недостаточности. Если при попытке сделать глубокий вдох у ребенка начинается кашель или он не в силах это сделать, следует немедленно вызывать «скорую».
К другим возможным симптомам, указывающим на присутствие инфекционного поражения легких, относятся:
- Влажный кашель, возможно с хрипами в нижних отделах легких;
- Температура выше +38˚С, не поддающаяся сбиванию;
- Учащенное сдавленное дыхание (для ребенка от 1 до 6 лет частота не должна превышать 40 вдохов);
- При развитии дыхательной недостаточности обязательно проявляется цианоз (синюшность) кожи и ногтевых пластин. У грудничков это особенно заметно при кормлении в области носогубного треугольника;
- Ухудшение общего состояния с признаками сильной интоксикации: головная боль, тошнота, отсутствие аппетита.
Особой опасности подвергаются дети до 1 года ввиду слабо развитой легочной ткани и короткой трахеи. Повышенный риск возникновения пневмонии из-за этих причин может появиться у недоношенных детей, которые обязательно должны лечиться в стационаре.
У маленьких детей еще одним признаком развития воспаления может служить западание кожи в межреберные промежутки при попытке сделать глубокий вдох. Родители могут легко обнаружить это, если положат малыша на ровную поверхность и освободят от одежды.
Возможные осложнения
Двустороннее воспаление легких при своевременно оказанной медицинской помощи излечивается полностью. Однако ошибки в диагнозе или затянувшееся обращение к врачу может стать причиной ряда тяжелых, часто смертельных, осложнений:
- Сепсис – заражение крови, когда инфекция разносится с кровотоком по всему организму и поражает жизненно важные органы. При возникновении сепсиса у детей почти всегда прогнозируется летальный исход;
- Инфекционно-токсический шок – отравление крови токсинами бактерий. Вероятность летального исхода – от 5 до 15%, однако при стрептококковой инфекции она достигает 64%;
- Эмпиема плевры – скопление гноя в плевральной полости, между двумя плевральными листками. Лечение проводится антибактериальной терапией и дренированием инфицированной жидкости и газа;
- Перикардит – воспалительное поражение серозной оболочки сердца, возникающее в подавляющем большинстве случаев как осложнение других заболеваний;
- Абсцесс легкого – воспалительный процесс в легких, носящий неспецифический характер и сопровождающийся образованием гнойных некротических полостей. Лечение проводится исключительно в условиях стационара хирургическими или консервативными методами.
Осложнения двусторонней пневмонии всегда имеют тяжелый характер, т. к. напрямую связаны с нарушением одного из процессов по жизнеобеспечению организма. Именно поэтому особое значение приобретает своевременная диагностика и адекватное лечение.
Лечение
Поскольку двустороннее воспаление легких отличается скоротечностью симптомов, корректная постановка диагноза вызывает некоторые трудности из-за невозможности точного установления природы возбудителя в краткие сроки. Поэтому при определении диагноза и назначении соответствующих медикаментозных препаратов придерживаются уже известной статистики:
- У новорожденных возбудитель чаще всего – стрептококки группы В, кишечная палочка, клебсиелла, золотистый стафилококк, вирус герпеса;
- У детей до 6 мес. – грамотрицательная кишечная флора и стафилококки;
- У детей старше 6 мес. – пневмококк (35-50%), гемофильная палочка, моракселла;
- В школьном возрасте возрастает частота атипичных пневмоний, возбудителями которых являются микоплазма и хламидия.
В обязательном порядке проводятся рентгенография и лабораторные исследования крови, позволяющие выявить локализацию очагов поражения и наличие или отсутствие в крови пациента определенных групп антигенов.
Медикаментозные методы
Лечение двусторонней пневмонии в детском возрасте предпочтительно проводить в стационаре, где ребенок находится под постоянным наблюдением врача, и любое изменение состояния малыша получит адекватную оценку. Для маленьких детей госпитализация при пневмонии – обязательное условие.
Главный препарат (антибиотик) первоначально назначается в соответствии с размерами пораженных областей, видом пневмонии и возрастом ребенка.
Для лечения детей используются препараты из следующих групп:
- Антибиотики: Цефалоспорины (Цефуроксим, Цефамандол), макролиды (Мидекамицин, Кларитромицин, Азитромицин), фторхинолоны (Ципрофлоксацин, Офлоксацин), Импинем, Амоксициллин с клавулановой кислотой. Макролиды используются только при атипичных формах заболевания, а фторхинолоны – в особенно тяжелых случаях. Эффективность применения оценивается через 24, 36 и 48 часов спустя после начала терапии. При необходимости производится смена лекарственного средства;
- Жаропонижающие: Парацетамол, Панадол, Ибупрофен. Назначение препаратов этой группы происходит при превышении отметки +38˚С, т. к. повышенная t тела стимулирует работу иммунной системы и выработку антител;
- Муколитики: Мукомист, Флуимуцил, АЦЦ, Бромгексин, Мукосалван. Используются только при наличии сухого кашля без мокроты. Как только начинается выделение мокроты, прием препаратов прекращается.
Выбор препарата, особенно при лечении маленьких детей, проводится только под контролем врача, с обязательным соблюдением дозировки и длительности лечения. В качестве дополнительного лечения на этапе выздоровления могут использоваться лечебная физкультура, массаж грудной клетки, физиотерапевтические процедуры (электрофорез, ингаляции, УВЧ).
Народные средства
Представить, что врач может оставить ребенка вне стационара при двустороннем воспалении легких, трудно.
Поэтому о народных средствах можно говорить только при выписке из больницы на этапе выздоровления. Возможно использование различных травяных чаев, меда, молока с добавлением внутреннего жира, масла, соды.
По поводу любого лекарственного средства следует получить дополнительную консультацию врача.
Воспаление легких: симптомы у взрослых без температуры
Как можно заболеть пневмонией и почему опасно данное заболевание расскажет эта статья.
Бронхиальная астма: атопическая форма //drlor.online/zabolevaniya/gortani-glotki-bronxov/astma/bronxialnaya-atopicheskaya-forma.html
Особое значение имеет проведение общих мероприятий, как на этапе выздоровления, так и во время лечения:
- Необходимо обеспечить малышу постельный режим, а если ребенок еще совсем маленький, приподнять изголовье, чтобы не было застойных явлений в легких;
- В обязательном порядке следует проводить постоянные проветривания (3-4 раза) и ежедневные влажные уборки;
- Обильное питье помогает избежать обезвоживания при высоких t, способствует выводу токсинов и поддержанию слизистой дыхательных органов в рабочем состоянии. А если питье еще и витаминизированное, то таким образом укрепляются иммунные силы организма;
- Курс антибиотиков должен быть принят в полном объеме, предписанном врачом. Для восстановления работы кишечника может быть назначен прием пробиотиков;
- Если в больнице или дома врач познакомил Вас с приемами массажа, то данная процедура может проводиться без ограничений. Массаж способствует выводу из легких остатков болезнетворной мокроты и имеет решающее значение для профилактики осложнений.
Профилактика
Профилактические меры могут предотвратить большинство простудных и вирусных заболеваний у малышей, если родители будут уделять им достаточно внимания:
- Ограничить общение с ребенком члена семьи с признаками ОРЗ или ОРВИ;
- Большинство случаев пневмонии в детском возрасте вызвано пневмококком, поэтому имеет смысл подумать о вакцинации;
- Научить ребенка постоянно мыть руки и самому не пренебрегать этим правилом, особенно перед приемом пищи, после посещения туалета и прихода с улицы. Ведь множество патогенных микроорганизмов попадает в наше тело именно таким путем;
- Ограничить ребенка от влияния табачного дыма – он действует разрушающе на дыхательные пути, особенно в детском возрасте и при длительном воздействии.
Не следует забывать о самом главном препятствии для проникновения в детский организм патогенных микробов – иммунитете. Основные факторы, влияющие на формирование высокого уровня иммунитета: рациональное витаминизированное питание, постепенное закаливание, занятия спортом, здоровый психоэмоциональный климат в семье.
Видео
Выводы
Двустороннее воспаление легких – тяжелое заболевание даже для взрослого организма, а для детей оно становится серьезным испытанием на прочность. Поэтому необходимо тщательно пролечивать все появляющиеся у малыша ОРВИ и ОРЗ, чтобы не допустить осложнения, а при первых признаках заболевания немедленно обращаться к врачу.
Наиболее рациональным способом будет все-таки соблюдение мер профилактики и забота об укреплении иммунитета ребенка.
про эффективность ингаляций при воспалении легких, и как правильно выбрать в данном случае ингалятор.
Источник: